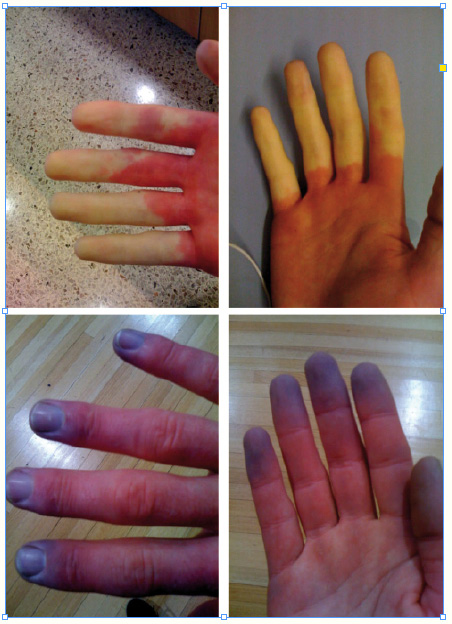
Herbst: Zeit der Trikolore-Finger
Mit dem Beginn der kalten Jahreszeit tritt bei Patientinnen – überwiegend sind es Frauen, die am Raynaud-Syndrom leiden – wieder häufiger das „Trikolore-Phänomen“ auf: blau-weiß-rote Finger, ausgelöst durch inadäquate, überschießende Vasokonstriktion, insbesondere auf Kälte- und Nässereize, mit anschließender Vasodilatation.
Häufig harmlos, manchmal gefährlich
Die überwiegende Mehrzahl aller Betroffenen – ca. 65–70% – haben ein primäres Raynaud-Syndrom (PRS), d.h. es findet sich keine fassbare Ursache. Das PRS ist zwar lästig, aber harmlos. Zumindest 5–11% haben ein sekundäres Raynaud-Syndrom (SRS) mit einer fassbaren Grundkrankheit – davon sind etwa die Hälfte Autoimmunerkrankungen und ca. 15% systemische Sklerose (SSc). Darüber hinaus gibt es einen bestimmten Anteil von PRS-Patienten, die eine Konversion vom PRS zum SRS durchmachen, pro Jahr sind dies 2,3%.1–3
Die SSc ist eine Erkrankung, bei der etwa 80% aller Betroffenen ein Raynaud-Syndrom aufweisen.4 Aber auch eine Reihe anderer Erkrankungen wie die „Mixed Connective Tissue Disease“ (85% SRS), der systemische Lupus erythematodes (40%), das Sjögren-Syndrom (31%) und das Karpaltunnelsyndrom (39%) sind mit Raynaud assoziiert.5–7
Wenn ein SRS vorliegt, so kann es – insbesondere bei Patienten mit SSc – durch die wiederholten ischämischen Phasen zu Gewebsnekrosen, den digitalen Ulzerationen (DU) kommen.
Systemische Therapie von DU
Während beim PRS oft Allgemeinmaßnahmen, wie z.B. das Vermeiden von Kälte und Nässe, Vibrationen sowie das Warmhalten der Finger ausreichen, sollten DU unbedingt medikamentös behandelt werden. Bei akuten Läsionen kann die i.v. Verabreichung von Prostanoiden erforderlich werden, was sowohl die Schmerzen reduziert als auch die Abheilung der Ulzera fördert.8
Das einzige zugelassene Medikament zur Verhinderung des Auftretens neuer DU ist der duale Endothelin-Rezeptorantagonist Bosentan, der auch in einem rezenten österreichischen Konsensuspapier zu Diagnose und Therapie der SSc empfohlen wird.9
Bosentan reduzierte in der RAPIDS-1-Studie gegenüber Placebo die Zahl neuer DU signifikant (–48%; p = 0,008) und verlängerte auch die Zeit bis zur Entwicklung neuer DU signifikant (p = 0,0042).10 Auch in der RAPIDS-2-Studie konnte im Vergleich zu Placebo eine signifikant raschere Abheilung von DU über 24 Wochen erreicht werden.11
Lokalbehandlung
Der aktuelle österreichische Konsensus setzt sich auch mit der Lokaltherapie von DU auseinander und betont ihren Stellenwert. Allerdings gibt es auf diesem Gebiet kaum kontrollierte Studien. Deshalb werden DU bei SSc nach den Kriterien der modernen Wundbehandlung ebenso therapiert wie chronische Wunden anderer Ätiologie.9 Die Ziele der Lokaltherapie sind natürlich Schmerzbekämpfung und Erhaltung der Lebensqualität, daneben aber insbesondere auch Wundreinigung, Granulationsförderung, Epithelialisierung, Wundverschluss und Prophylaxe neuer DU.
Für die Reinigung von DU genügt bei geringem Infektionsrisiko physiologische Kochsalzlösung. PVP-Jod, Octenidin mit Phenoxyethanol und Polihexanid weisen eine breite antiseptische Wirkung auf, während Silber keinen dokumentierten Stellenwert besitzt. In Bezug auf die Entfernung von Belägen nach der Säuberung ist das chirurgische Débridement am effizientesten; dieses Verfahren ist jedoch schmerzhaft und vermutlich langfristig nicht zielführend.9
Nicht angewandt werden sollen Wasserstoffsuperoxid, Perubalsam, topische Antibiotika, Farbstoffe (Pyoktanin, Mercurochrom), okklusive Verbände auf infizierten oder tiefen Wunden sowie stark saugende Verbände auf trockenen Wunden.9
Literatur:
1 Heidrich H et al., Vasa 2008; 37(S73):3–25
2 Hirschl M et al., Arthritis Rheum 2006; 54(6):1974–1981
3 Ziegler S et al., Scand J Rheumatol 2003; 32(6):343–347
4 Schlattmann P et al., Vasa 2008; 37(S73):26–32
5 Belch JJ, Curr Opin Rheumatol 1990; 2(6):937–941
6 Isenberg DA und Black C, BMJ 1995; 310(6982):795–798
7 Chung MS et al., J Bone Joint Surg Br 1999; 81(6):1017–1019
8 Pope J et al., Cochrane Database Syst Rev 2000; (2):CD000953
9 Herold M et al., MedAhead 2012; April
10 Korn JH et al., Arthritis Rheum 2004; 50(12):3985–3993
11 Matucci-Cerinic M et al., Ann Rheum Dis 2011; 70(1):32–38