Behandlung von Burn-out
Behandlungsvoraussetzungen
Die diagnostische Abgrenzung von Burnout von psychiatrischen Diagnosen, insbesondere von Anpassungsstörungen, dissoziativen Syndromen, Suchterkrankungen und affektiven Störungen, ist nicht selten künstlich. Im Unterschied zu anderen im ICD gelisteten psychiatrischen Diagnosen ist das Burn-out-Syndrom dem Wesen nach nicht phänomenologisch eindeutig von den oben genannten psychiatrischen Diagnosen zu differenzieren, handelt es sich doch um eine dynamisch definierte Erkrankung. Die Kombination von beruflichem Di – stress und nicht relativierbaren eigenen Leistungsvorstellungen führt zu einer Psychopathologie, deren Kardinalsymptome sehr differenziert sein können. Erschöpfung, Depersonalisation und Ineffizienz scheinen jedoch in sämtlichen Fällen vorzukommen1. Dementsprechend sind die Therapieinterventionen pragmatisch den psychopathologischen Phänomenen anzupassen. Eine typische Vorbedingung für das Erkranken an Burn-out ist die Nichtakzeptanz von eigenen Schwächen und die Abwehr des Versagens. Diese Phänomene sind bei allen Burn-out-Kranken in der Vorgeschichte zu beobachten. Im Falle einer akuten Erkrankung sind diese Faktoren antitherapeutisch. Die Motivation der Patienten zur Akzeptanz des Krankheitsbildes und folglich zur Therapie ist nicht selten eine signifikante klinische Herausforderung2.
Prävention und Selbsthilfe
Das Erleben des Übergehens der eigenen Grenzen durch berufliche Systeme geht immer mit einer eigenen Neigung einher, die eigenen Grenzen und Bedürfnisse zu missachten3. Daher ist ein wichtiger präventiver Ansatz, sich die eigenen Bedürfnisse und Grenzen zu vergegenwärtigen und zu verstehen, dass es nicht immer leicht ist, diese gegenüber der Umwelt zu wahren. Die Wahrnehmung hier auftauchender Ängste ist ein erster wichtiger Schritt. Die Selbstermutigung, sich diesen Ängsten aktiv zu stellen, ein weiterer.
Viele Menschen wollen nicht über ihre Schwächen sprechen. Doch über Schwächen nicht zu sprechen bedeutet nicht, sie nicht zu haben. Stärke im Leben ist nicht selten die Stärke, zu den eigenen Schwächen zu stehen. Die Reflexion der eigenen Probleme kann sogar ohne weiteres Zutun zur Lösung dieser führen.
Perfektionismus bezeichnet man als Versuch, alles und jedes zu optimieren4, „irgendwie geht alles immer noch besser“. Das ständige Verbessern erzeugt zermürbenden Dauerstress. Statt perfektio- nistisch zu sein, ergibt es Sinn, optimal zu handeln. „Optimal handeln, statt optimiert handeln“ oder „Erfolg ist, was erfolgt“, sind Zaubersätze, die zur nötigen Gelassenheit führen.
Stressvermindernde Kognitionen wie Relativierung, Vergleiche mit stattgehabten Problembewältigungsmechanismen, Externalisierung von Problemen, Operationalisieren von Herausforderungen, Differenzierung von konstruktiven und destruktiven Gedanken und vieles mehr kann helfen. Die grundsätzliche Lebenseinstellung sollte identifiziert und auf ihren destruktiven Anteil untersucht werden.
Davon ausgehend, dass Burn-out ein Resultat von energieraubendem Stress ist, entsteht die Notwendigkeit, Ressourcen zur Energiegewinnung zu aktivieren. Hier kann man auf positive Lebenserfahrungen zurückgreifen. Für viele ist es nicht einfach, sich selbst die Erlaubnis zum Müßiggang zu geben. Im Strudel des Burn-out-Prozesses werden die eigenen Bedürfnisse nicht mehr erkennbar, insofern ist es wichtig, diese wieder zu identifizieren und zu lernen5, sie zumindest teilweise zu befriedigen.
Chronifizierungsprozess: Burn-out ist durch einen schleichenden Prozess der Chronifizierung gekennzeichnet6. Dieser Prozess in ein Burn-out ist möglichst frühzeitig zu unterbrechen. Das kann etwa mit Entschleunigung und bewusstem Umgang mit Belastung geschehen. Mit dem Ausmaß von belastenden beruflichen und privaten Situationen reduziert sich paradoxerweise die Bereitschaft zum Selbstmanagement. Hier ist es wichtig und notwendig, eine Umkehr dieser Tendenz aktiv vorzunehmen. Je stärker die Belastung ist, desto mehr Zeit sollte man für Selbstmanagement reservieren.
Der Distress führt zu einer zunehmenden Operationalisierung von selbstbezogenen Abläufen. Das führt zu maschinenhaftem Selbstgefühl und der Unfähigkeit, intuitiv Handlungen zu setzen oder sie bleiben zu lassen.
Der zunehmende Angstpegel führt zu einem vermeidenden Lebensstil. Vermeidung hat als Konsequenz, dass über das Leben nur mehr theoretisiert werden kann. Dies hat wiederum zur Folge, dass man den Lebensherausforderungen trotz der Vermeidung verhältnismäßig schutzlos gegenübersteht. Die daraus folgende selbsterfüllende Prophezeiung führt zu einer Verstärkung der vermeidenden Lebenshaltung. Daher ist es wichtig, bereits und gerade am Anfang des Burnout- Prozesses die eigenen Ängste zu erkennen und ihnen ins Auge zu sehen.
Viele Menschen sind sich ihrer eigenen kognitiven und behavioralen Verhaltensweisen wenig bewusst. Aber sich dieser Inhalte bewusst zu werden ist eine unverzichtbare eigene Aufgabe im Rahmen der Selbsthilfe.
Energiemanagement: In Zusammenhang mit der eigenen Arbeitssituation ist es notwendig, sich der eigenen Potenziale bewusst zu werden und an sich selbst keine Ansprüche zu stellen, die diese überfordern7. Viele Burn-out-gefährdete Menschen wollen zu viel erreichen und reflektieren die kleinen Erfolge viel zu wenig. Gerade wenn Überlastung droht, sind die wichtigen Aufgaben vor den unwichtigen zu erledigen. Die ständige Bedrohung durch den Wust von Unerledigtem bereitet Distress, der ein sinnloser Energiefresser ist. Ein entsprechendes Zeit- und Energiemanagement kann daher ein wichtiger Beitrag sein, den Burn-out-Prozess frühzeitig zu unterbrechen.
Es ist in der Regel nicht die Hauptkompetenz von Burn-out-gefährdeten Personen, sich Unterstützung zu holen. Partner und Familie sind jedoch wichtige Energielieferanten8. Offenherzige Begegnungen im Gegensatz zu bürgerlich formalen Beziehungen nützen unmittelbar im Sinne von Vitalitätssteigerung. Dysadaptiver Umgang mit der vorhandenen Energie ist ein Faktor, den man gewöhnlich selbst verändern kann: Zu wenig Schlaf, schwer verdauliches Essen, Nikotin- und Alkoholgebrauch, übermäßige Couch-Potato-Verhaltensweisen und Ähnliches führen zum Gegenteil des erwarteten Stressausgleichs. Es ist nützlich, die Konzentration aktiv auf die schönen Seiten des Lebens zu richten.
Entspannungsmethoden
Die Anspannung ist ein Kardinalsymptom von chronischem Distress. Entspannung gehört daher zur Therapie von Burn-out obligatorisch dazu. Man unterscheidet zwischen passiven und aktiven Entspannungsmethoden. Jede Entspannungsmethode muss allerdings kontinuierlich geübt werden und wirkt nicht von heute auf morgen. Zu den passiven Entspannungsmethoden zählen Phantasiereisen oder Meditation. Aktivere Entspannungsmöglichkeiten sind Yoga, Qi Gong oder Tai Chi. Auch meditatives Langsamlaufen kann zu den Entspannungstechniken gezählt werden.
Die wichtigsten evaluierten Methoden sind die progressive Muskelentspannung nach Jacobson, deren Wirksamkeit eher auf der kognitiven Veränderung als auf der tatsächlichen Muskelentspannung beruht, das autogene Training und die aus dem Buddhismus kommende Achtsamkeitstherapie.
Psychotherapeutische Therapieinterventionen
Der Psychotherapie kommt bei der Behandlung des Burn-out-Syndroms besondere Bedeutung zu. Psychotherapie kann in Relation zur psychopharmakologischen Behandlung als Hauptinterventionsmöglichkeit angesehen werden. In modernen Konzepten und in der klinischen Praxis werden eher synkretistische Therapien, ein Mix aus unterschiedlichs – ten Therapieansätzen, im Vordergrund stehen.
Die psychoanalytisch orientierte Reflexion unbewusster und bewusster Verhaltensmuster, die Verhaltensanalyse und die Analyse kognitiver Dysfunktionalitäten mit ihren aus der kognitiven Verhaltenstherapie resultierenden Veränderungsstrategien werden immer eine entscheidende Rolle spielen. Dabei können auch spezifisch adaptierte kognitive Therapieansätze notwendig sein9. Ebenso hat sich klinische Supervision im Gesundheitsbereich als effektiv in der Reduktion von Burn-out-Symptomatik gezeigt10. Wesentlich ist, dass die Ressourcenorientierung immer vor der Konfliktbewältigung steht. Die Aktivierung der Ressourcen ist bereits ausreichend, um die dem Burn-out zugrunde liegenden Konflikte selbstständig zu lösen. Auch hier gilt, dass die Psychotherapie in erster Linie Hilfe zur Selbsthilfe darstellen muss.
In der Praxis hat sich herausgestellt, dass ein zusätzlicher körperorientierter Therapieansatz durchaus nützlich sein kann. Eine Kombination mit Osteopathie, Physiotherapie, Massagen, östlichen Körpertechniken bis hin zur körperorientierten Psychotherapie erweist sich oft als wichtig und unterstützend. Entsprechend der Wertewelt des Patienten ist es sinnvoll, komplementärmedizinische Maßnahmen wie Homöopathie und Akupunktur zu integrieren.
Psychopharmakologische Therapieinterventionen
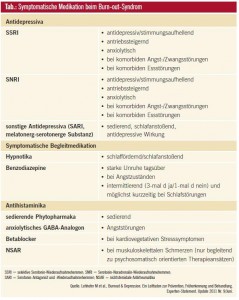
Das Vollbild eines Burn-out-Syndroms repräsentiert eine schwere psychische Erkrankung und ist dementsprechend auch konsequent psychopharmakologisch zu behandeln. Nachdem das Burn-out-Syndrom in erster Linie durch einen definierten Krankheitsprozess und nicht so sehr durch einen gleichförmigen Endzustand definiert ist, ist es notwendig, im Behandlungsfall eine maßgeschneiderte medikamentöse Therapie anzuwenden. Man unterscheidet zwischen syndromorientierter Therapie und Medikamenten, die die Symptomkontrolle ermöglichen sollen.
Angstzustände führen häufig zur Notwendigkeit der Verordnung von Benzodiazepinen. Diese sollten nur kurzzeitig, möglicherweise intermittierend, eingesetzt werden, um die Entwicklung einer Abhängigkeitserkrankung hintan zu halten. Eine kontinuierliche Gabe von über 4 Wochen ist problematisch.
Die mit dem ausgeprägten Syndrom meist einhergehenden Schlafstörungen sind unbedingt medikamentös mitzubehandeln, um im Teufelskreis der Aufrechterhaltung des Syndroms am psychovegetativen Faktor anzusetzen. Vorteilhaft ist die Gabe von schlafin – du zierenden Antidepressiva oder von modernen Antipsychotika in Niedrig – dosierung, um das Suchtpotenzial von Benzodiazepinhypnotika zu umgehen. Benzodiazepinrezeptoragonisten sind aufgrund des etwas geringeren Abhängigkeitspotenzials über eine gewisse Zeit als Therapeutikum vertretbar.
Syndromorientierte Behandlungen von dissoziativen psychotischen Symptomen, wahnhaftem Grübeln und ähnlichen psychotischen oder psychosenahen Krank heitsbildern sind vornehmlich durch moderne Antipsychotika vorzunehmen, wobei in der Regel die Dosierung niedriger sein wird als bei den zugelassenen Hauptindikationen. Die syndromorientierte Hauptmedikation wird aber zweifelsohne eine Behandlung mit Antidepressiva sein, wobei traditionellen serotoninrelevanten Medikationen ein besonderer Stellenwert zukommt, seien es SSRI oder SNRI11 oder NaSSA. Ein Therapieversuch mit anderen depressiv wirksamen Substanzen wie etwa melatonergen Antidepressiva ist immer einen Versuch – auch first-line – wert.
Aspekte des „Disease-Managements“
Der Umgang mit Burn-out gestaltet sich nicht zuletzt aufgrund dessen, dass es sich bei Burn-out um eine Modediagnose handelt, als nicht unproblematisch. Hinter den berichteten Symptomen stehen nicht selten andere Motive, wie etwa ein Rentenbegehren. Aufgrund der Subjektivität der Symptomatik ist es für den Arzt nicht leicht, Simulationstendenzen zu entlarven. Um bei diesen Fragestellungen weiterzukommen ist es nützlich, das Symptom auf die Konsistenz der Symptomatik zu überprüfen, sich psychologischer Testverfahren zu bedienen und bei Verordnung von Medikamenten den Plasmaspiegel zu überprüfen. Es zeigt sich zudem, dass simulierende Patienten eine relativ geringere Motivation zu zeitlich aufwändigen psychotherapeutischen Interventionen besitzen.
Am Anfang ist es unumgänglich, die Patienten aus dem Arbeitsprozess zu nehmen. In dieser Phase ist eine Bestärkung des Patienten bei der Begleitung sehr wichtig: Einerseits gilt es, motivierend für die Therapie zu wirken, andererseits Hoffnung12 zu geben, damit der Patient an die Genesung glauben kann. Mit der Zeit kommt es in der Regel zu einer Verbesserung der Symptomatik, wobei nicht selten auch die Zeit einen wichtigen Mitbehandler darstellt. Man sollte dabei eher an Wochen als an Tage denken. Bedauerlicherweise werden Patienten jedoch oft ermutigt, solange im Krankenstand zu bleiben, bis die Realitätsprüfung des Wiedereinstieges in die Arbeitswelt sehr stark phobisch besetzt wird13. Insofern ist es wichtig, den Reintegrationszeitpunkt nicht zu lange hinauszuzögern. Wenn möglich, empfiehlt sich ein langsam einschleichender Arbeitsbeginn.
resümeeIn der Behandlung von Burn-out erscheint es wichtig, die dynamischen Faktoren dieses Phänomens festzustellen und zu berücksichtigen. Insbesondere die Rigidität bei eigenen Leistungsvorstellungen, die Nichtakzeptanz von und das Nichtsprechen über eigene Schwächen, die Abwehr des Versagens, die Missachtung eigener Grenzen und Bedürfnisse sowie – insbesondere auch kognitive – Vermeidungsstrategien können wichtige Faktoren in der Entstehung dieses Phänomens sein und verlangen therapeutische Beachtung. Das therapeutische Vorgehen sollte individuell zugeschnitten sein und verfügt potenziell über eine breite Palette von Entspannungsübungen, Ressourcenorientierung, Arbeitskarenz, psychotherapeutischen und, wenn nötig, auch psychopharmakologischen Ansätzen.
1 Maslach C, Schaufeli WB, Leiter, MP. JOB BURNOUT. Annu Rev Psychol 2001; 52:397–422.
2 Update, Burnout & Depression Nr. 9, Juni 2011, Experten-Meeting 31. 1. 2011.
3 Maslach und Leiter, 2008.
4 von Känel R. Beschwerden durch Stress am Arbeitsplatz. Primary Care 2005; 5:373–5.
5 Hillert A. How is burnout treated? Treatment approaches between wellness, job-related prevention of stress, psychotherapy, and social criticism. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2012 Feb; 55(2):190–6.
6 Rösing I, Ist die Burnout-Forschung ausgebrannt? Analyse und Kritik der internationalen Burnout-Forschung. Asanger Verlag, Heidelberg, 2003; S. 78.
7 Jiménez P. Burnout: Modelle, Erfassungsmethoden und Präventionskonzepte arbeits- und organisationspsychologische Sicht. 11. Jahrestag der Österreichischen Gesellschaft für Psychiatrie und Psychotherapie 2011; Gmunden.
8 Geyerhofer S. Unterholzer C, Systemische Ansätze in der Behandlung von Burn Out. Hilfreiche Strategien im Umgang mit dem Burn Out Syndrom in Psychotherapie, Supervision und Choaching. Systeme 2009; 23(1):5–25.
9 Oosterholt BG, Van der Linden D, Maes JH, Verbraak MJ, Kompier MA, Burned out cognition – cognitive functioning of burnout patients before and after a period with psychological treatment. Scand J Work Environ Health 2011 Oct 24.
10 Wallbank S, Hatton S, Reducing burnout and stress: the effectiveness of clinical supervision. Community Pract 2011 Jul; 84(7):31–5.
11 Schueler YB, Koesters M, Wieseler B et al., A systematic review of duloxetine and venlafaxine in major depression, including unpublished data. Acta Psychiatr Scand 2011; 123(4):247–65.
12 Hubble M, Duncan B, Miller S (Hg.), So wirkt Psychotherapie. Empirische Ergebnisse und praktische Folgerungen. Verlag Modernes Lernen, Dortmund, 2001.
13 Sonnenschein M. Sorbi MJ, Verbraak MJ et al., Influence of sleep on symptom improvement and return to work in clinical burnout. Scand J Work Environ Health 2008; 34(1):23–32.