Substitutionsbehandlung: Von der Stigmatisierung zur Akzeptanz einer Therapieform
Im Zeitraum April bis Mai 2012 wurden durch das Institut Schütz Marketing Services insgesamt 170 Ärzte (136 Ärzte für Allgemeinmedizin und 34 Fachärzte für Psychiatrie, jeweils zur Hälfte in Wien und in den Bundesländern) telefonisch mittels computerassistiertem Telefoninterview (CATI) befragt und die Ergebnisse ausgewertet.
Ärzte, die in ihrer Ordination Substitutionsbehandlung anbieten, wurden gebeten, 9 weitere Fragen zu beantworten. Für Ärzte ohne Substitutionsangebot endete die Befragung nach der zusätzlichen Frage nach den Gründen für ihre Entscheidung.
Mangelndes Versorgungsangebot
Nur ein Drittel aller 170 befragten Ärzte (33 %) hält das Versorgungsangebot für Patienten mit Drogenabhängigkeit in Österreich für ausreichend, wobei der Anteil bei den befragten Fachärzten für Psychiatrie mit 24 % geringer war als bei den Allgemeinmedizinern (35 %). Unterschiedlich ist auch die Beurteilung der Versorgungssituation zwischen den Ärzten in Wien und in den Bundesländern: Während etwa die Hälfte der Wiener Ärzte (52 %) das Versorgungsangebot als zu gering bewertet, sind es in den Bundesländern mehr als zwei Drittel (69 %).
Etwa die Hälfte aller befragten Ärzte (53 %; n = 90) gab an, in der eigenen Praxis Drogenersatztherapie anzubieten, wobei sich der Anteil bei Allgemeinmedizinern (56 %; n = 76) nicht signifikant von dem bei Fachärzten für Psychiatrie (41 %; n = 14) unterschied. Hingegen waren signifikante regionale Unterschiede festzustellen: Während zwei Drittel der befragten Ärzte in Wien Drogenersatztherapien anbieten, beantwortete in den Bundesländern nur ein Drittel der befragten Ärzte die Frage nach dem Substitutionsangebot mit Ja.
Motive für bzw. gegen das Angebot
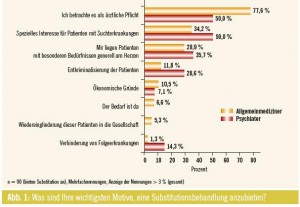
Jene Ärzte, die Drogenersatztherapien anbieten, nannten als wichtigstes Motiv dafür (aus einer vorgegebenen Auswahl an Antworten), dass sie es als ärztliche Pflicht betrachten (73 %), wobei dies auf Allgemeinmediziner deutlich stärker zutrifft als auf Fachärzte für Psychiatrie (78 % bzw. 50 %). Als weiteres wichtiges Motiv wurde ein spezielles Interesse für Patienten mit Suchterkrankungen genannt, wobei dies bei den Fachärzten mit 50 % stärker ausgeprägt war als bei den Allgemeinmedizinern mit 34 %. Ein knappes Drittel der Ärzte (30 %) gab an, dass ihnen Patienten mit besonderen Bedürfnissen besonders am Herzen liegen, 14 % möchten zur Entkriminalisierung der Patienten beitragen; vereinzelt wurde den Antwortmöglichkeiten „ökonomische Gründe“, „Wiedereingliederung der Patienten in die Gesellschaft“ und „Verhindern von Folgeerkrankungen“ zugestimmt. Als weitere, nicht vorgegebene Motive wurden Gründe wie „es hat sich so ergeben“, „habe die Ausbildung“, „habe damit sehr positive Erfahrungen gemacht“, „habe damit langjährige Erfahrung“ sowie „habe ausschließlich mit Suchtpatienten zu tun“ angegeben (Abb. 1).
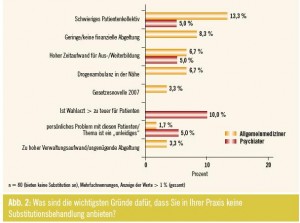
Für jene Ärzte, die in ihrer Praxis keine Substitutionsbehandlung anbieten, ist das schwierige Patientenkollektiv mit 11 % Nennungen das wichtigste Argument für Ihre Entscheidung, was vor allem auf Allgemeinmediziner zutrifft. Die geringe bzw. fehlende finanzielle Abgeltung und die Gesetzesnovelle sind vor allem für Allgemeinmediziner in den Bundesländern gewichtige Gründe, wobei z. T. der hohe Verwaltungsaufwand als zusätzliche Erschwernis gesehen wird. Als weitere Hinderungsgründe wurden fehlender Bedarf im Ort, fehlende Zeit für Substitutionsbehandlung und das Risiko eines Einbruchs in die Hausapotheke genannt. (Abb. 2).
Problem Stigmatisierung?
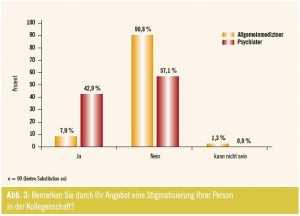
86 % aller befragten substituierenden Ärzte bemerken keine Stigmatisierung ihrer Person in der Kollegenschaft. Nur 8 % der Allgemeinmediziner, aber 43 % der Psychiater beantworteten die Frage mit Ja. Die regionalen Unterschiede waren diesbezüglich jedoch nicht signifikant. Die Stigmatisierung wird nach Angaben der Ärzte vor allem in den Bundesländern als erschwerter Zugangs zu den Kollegen wahrgenommen, häufig fehle das Verständnis der Sucht als Krankheit. Außerdem müsse man mit einer Bezeichnung als „Gutmensch“ und anderen „komischen Bemerkungen“ sowie mit negativen Äußerungen über die Klientel und Ignorieren der Problematik rechnen (Abb. 3).
Nur 14 % aller befragten Ärzte, die Substitution anbieten, bemerken eine Stigmatisierung ihrer Person durch ihre „nicht süchtigen“ Patienten; diese Einschätzung trifft auf beide Fachgruppen und alle Bundesländer gleichermaßen zu. Trotzdem befürchten 34 % aller substituierenden Ärzte, dass ihr Angebot andere Patienten davon abhalten könnte, sie zu konsultieren – und zwar ebenfalls unabhängig von der Berufsgruppe und der Region. Allerdings treffen nur insgesamt 19 % aller befragten substituierenden Ärzte spezielle Vorkehrungen wie zeitliche und/oder räumliche Trennung oder eine Limitierung der Anzahl an Suchtpatienten, um Vorbehalte ihrer „nicht süchtigen“ Patienten gegenüber Suchtpatienten zu vermeiden. Auch hier war kein signifikanter Unterschied zwischen Fachgruppen und Regionen festzustellen.
Umgang mit schwieriger Klientel
Insgesamt 80 % der befragten substituierenden Ärzte halten spezielle therapeutische Prinzipien im Umgang mit der als schwierig geltenden Klientel der Suchtpatienten für notwendig, wobei dies auf Allgemeinmediziner stärker zutrifft als auf Psychiater. Auch hinsichtlich der Art der Maßnahmen waren deutliche Unterschiede zwischen den Berufsgruppen festzustellen: Während Allgemeinmediziner vor allem auf mehr Konsequenz und Struktur sowie Empathie und Geduld setzen, stehen für Psychiater fachspezifische Aspekte wie das Berücksichtigen der psychischen Grundkrankheit, die persönliche Therapie und Supervision durch den Arzt sowie ein „Therapie-Set aus Psychotherapie und medizinischer Behandlung“ im Vordergrund. Mehr Ausbildung zu Themen wie Psychotherapie, Lebensberatung und Gesprächsführung wird von jeweils einem Viertel beider Berufsgruppen als notwendig erachtet. Die für die Durchführung der Substitutionsbehandlung vorgesehene Aus- und Weiterbildung halten 80 % aller substituierenden Ärzte für ausreichend, wobei die Tendenz bei Allgemeinmedizinern in Richtung „zu wenig“, hingegen bei den Psychiatern in Richtung „zu umfangreich“ geht. Diese Einschätzung ist in allen Bundesländern vergleichbar.
Wie mehr Ärzte motivieren?
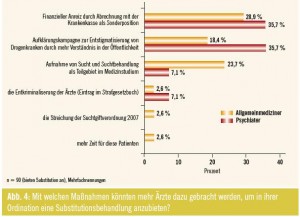
Zum Abschluss wurden jene Ärzte, welche die Frage nach dem Substitutionsangebot ohnehin mit Ja beantwortet hatten, gefragt, mit welchen Maßnahmen ihrer Einschätzung nach mehr Kollegen dazu motiviert werden könnten, ebenfalls eine Substitutionsbehandlung anzubieten. Die häufigste Nennung mit 30 % war, einen finanziellen Anreiz durch die Abrechnung als Sonderposten mit der Krankenkasse zu schaffen – was interessanterweise tendenziell für die Wiener Ärzte, für die diese Forderung bereits umgesetzt ist, noch wichtiger zu sein scheint als für die Kollegen in den Bundesländern. Für jeweils ein Fünftel der Befragten könnten (vor allem in den Bundesländern) Aufklärungskampagnen zur Entstigmatisierung von Drogenkranken durch mehr Verständnis in der Öffentlichkeit sowie (vor allem bei Allgemeinmedizinern) die Aufnahme von Sucht und Suchtbehandlung ins Medizinstudium dazu beitragen, dass mehr Ärzte Substitution anbieten. Als weitere Vorschläge wurden von Allgemeinmedizinern u. a. die Streichung der Suchtgiftverordnung 2007, mehr Zeit für diese Patienten, Ausbau von Betreuungseinrichtungen in niederschwelligen Bezirks-PSD-Diensten und eine Orientierung der Bundesländer am Wiener Modell der finanziellen Vergütung genannt (Abb. 4).