Diagnostik-Update des Prostatakarzinoms
Digitale rektale Untersuchung (DRU)
Da ein Großteil der Prostatakarzinome in der peripheren Zone der Prostata lokalisiert sind, können sie ab einer Größe von 0,2 ml mittels digitaler rektaler Untersuchung (DRU) palpiert werden. Ein suspekter Tastbefund stellt eine absolute Indikation zur Biopsie dar. In ca. 18% aller Patienten, bei denen ein PCa diagnostiziert wird, wird der Tumor aufgrund eines suspekten digitalen rektalen Befundes unabhängig vom PSA-Wert gefunden.
Prostataspezifisches Antigen (PSA)
Das PSA wird in den Epithelzellen der Prostatadrüsen produziert, und nur ein geringer Teil davon kann die Basalmembran der Prostatadrüsen durchbrechen und gelangt in den Blutkreislauf. Das PSA ist daher ein organspezifischer, jedoch kein tumorspezifischer Marker. Es kann der PSA-Wert im Serum nämlich auch durch eine benigne Prostatahyperplasie (BPH) oder durch Entzündung erhöht werden. Das PSA ist trotzdem in der Vorhersage eines PCa der digitalen rektalen Untersuchung und der TRUS überlegen. Das PSA stellt einen kontinuierlichen Parameter dar. Dabei gilt: Je höher der PSA-Wert, desto höher das PCa-Risiko. In den internationalen Fachgruppen konnte man sich bisher jedoch noch nicht auf einen allgemein gültigen Grenzwert einigen. Auch bei niedrigen PSA-Serum- Leveln verändert sich in Abhängigkeit von der Höhe des absoluten PSA das Risiko für ein PCa (Tab.). Die PSA-Obergrenze sollte also nicht zu niedrig gesetzt werden, um zu vermeiden, dass insignifikante, vermutlich nicht lebensbedrohliche PCa gefunden werden, oder gänzlich tumorfreie Männer unnötig einer weiteren Diagnostik mittels Biopsie unterzogen werden. Das Ziel ist, diese Obergrenze so zu wählen, dass nichtpalpable, aber hochmaligne PCa gefunden werden. Leider gibt es bis jetzt noch keine aussagekräftigen Langzeitdaten dazu. Um die Spezifität von PSA zur Früherkennung des klinisch relevanten PCa zu erhöhen, wurden mehrere Isoformen von PSA beschrieben, wie cPSA, proPSA, BPSA oder iPSA. Aufgrund von limitierter Brauchbarkeit für den klinischen Alltag wird bisher noch keine dieser Isoformen in der Routine verwendet.
Die Messung des freien PSA wird weit verbreitet zur genaueren Risikoeinschätzung bei PSA-Werten von 4-10 ng/ml mit negativem DRU-Befund verwendet.
In einer prospektiven Multicenterstudie wurde ein PCa in 56% aller Patienten mit freiem PSA 25% zu finden. Bei totalem Serum-PSA > 10 ng/ml und bei schon bekanntem PCa hat der freie PSA-Wert keine klinische Relevanz.
Die PSA-Velocity und die PSA-Verdopplungszeit sind Instrumente, um den PSA-Verlauf besser interpretieren zu können. Bei der PSA-Velocity wird darauf geachtet, ob sich das totale PSA im Jahresverlauf erhöht oder abfällt. Je kürzer die PSA-Verdopplungszeit ist, desto ungünstiger fällt die Prognose eines schon bekannten PCa aus.
| Tab.: Risiko für PCa bei niedrigen PSA-Serumleveln | |
|---|---|
| Totales PSA (ng/ml) | Risiko für PCa |
| 0,0-0,5 | 6,6% |
| 0,6-1,0 | 10,1% |
| 1,1-2,0 | 17,0% |
| 2,1-3,0 | 23,9% |
| 3,1-4,0 | 26,9% |
|
Heidenreich A et al., EAU guidelines on prostate cancer. |
|
PCA3 – ein molekularer Marker
Der prostataspezifische, nichtkodierende mRNA-Marker PCA3 wird im Postexprimaturin nachgewiesen und hat gegenüber dem PSA den Vorteil einer höheren Sensitivität und Spezifität beim Nachweis eines PCa. Der Urinmarker PCA3 wird im Gegensatz zum PSA nicht durch Entzündung oder erhöhtes Prostatavolumen beeinflusst. Der neue Marker kann in Zukunft in der Detektion eines PCa nach einer tumornegativen Biopsie bei persistierend erhöhtem PSA eine Rolle spielen. In der Frage, ob PCA3 auch ein Marker für die Aggressivität des Tumors sein kann, liegen derzeit widersprüchliche Daten vor. Aufgrund des aufwendigen Verfahrens zur Messung des mRNA-Markers wird die Bestimmung von PCA3 bis jetzt nur in Speziallabors angeboten.
Transrektaler Ultraschall (TRUS)
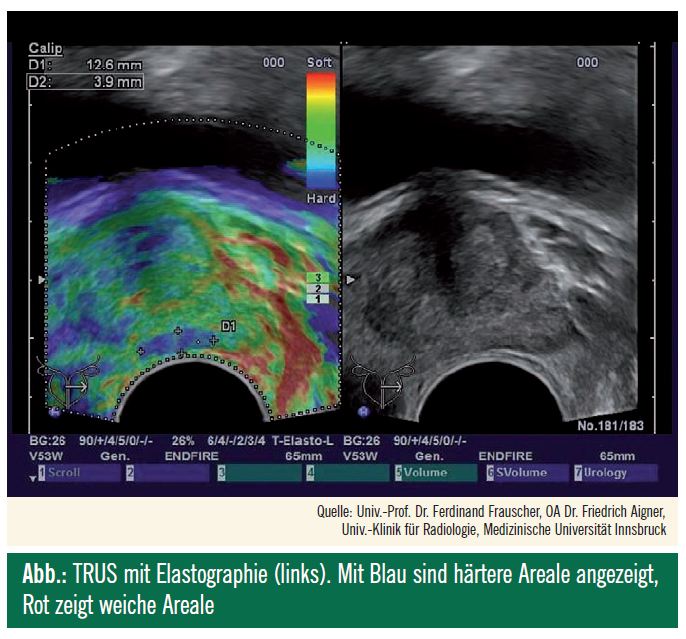
Der transrektale Ultraschall (TRUS) der Prostata wird zur Biopsie und zur Größenbestimmung verwendet. Typischerweise imponieren tumorverdächtige Areale hypoechogen in der peripheren Zone der Prostata, leider sind so eindeutige Bilder jedoch selten. Es ist daher nicht anzuraten, die systematische Biopsie durch die gezielte Biopsie zu ersetzen. Wenige zusätzliche gezielte Biopsien können jedoch hilfreich sein in der Diagnostik des PCa. Eine Möglichkeit dazu bietet die TRUS-Elastographie, welche harte und damit suspekte Areale anzeigt (Abb.).
Prostatabiopsie
Die Prostatabiopsie ist bei erhöhtem PSA oder bei suspekter DRU indiziert. Bei einem erstmals erhöhten PSAWert sollte jedoch zuerst eine Wiederholung der Messung nach mehreren Wochen unter gleichen Bedingungen erfolgen, das heißt mit demselben Messverfahren und nach Ausschluss einer zwischenzeitlichen Harnwegsinfektion oder Manipulation.
Vor einer Prostatabiopsie muss der Patient über potenziellen Nutzen, Risiken und Konsequenzen dieses Eingriffs aufgeklärt werden. Standardmäßig wird die Biopsie TRUS-gesteuert in Lokalanästhesie durchgeführt. Dazu wird primär das Lokalanästhetikum periprostatisch beidseits appliziert. Alternativ dazu ist auch der perineale Zugang möglich, die PCa-Detektionsrate bleibt dieselbe wie von transrektal aus.
Eine Wiederholung einer primär benignen Prostatabiopsie ist in mehreren Fällen indiziert, wie bei steigendem PSA oder bei suspektem digitalen rektalen Befund. Sollte histologisch in der ersten Biopsie eine atypische mikroazinäre Proliferation der Prostatadrüsen gefunden werden, soll eine Rebiopsie durchgeführt werden. Der richtige Zeitpunkt dafür muss individuell entschieden werden, je nach PSA-Veränderung, DRU oder Familienanamnese bezüglich PCa. Bei highgrade prostatischer intraepithelialer Neoplasie (PIN) soll nach neuester Meinung nicht mehr generell rebiopsiert werden. Es sollten zwischen 8 und 12 Gewebszylinder entnommen werden. Diese werden so weit posterior und lateral wie möglich aus der peripheren Zone entnommen. Zusätzliche Biopsien können noch aus suspekten Arealen gewonnen werden.
Bei Männern mit hohem Risiko für PCa und nach multiplen Biopsien bei erhöhtem PSA kann eine Saturationsbiopsie empfohlen werden. Die Inzidenz von PCa, gefunden durch Saturationsbiopsie, liegt bei 30-45%, je nachdem wie viele Biopsien entnommen werden. In speziellen Fällen wird die Saturationsbiopsie von perineal aus geführt, dies detektiert zusätzlich 38% mehr Tumoren. Ein Nachteil ist die hohe Rate an postoperativen Harnretentionen von 10%.
Die Prostatabiopsie darf nur unter antibiotischer Abschirmung erfolgen. Als Mittel der Wahl gelten Fluorchinolone, v.a. Ciprofloxacin. Die Komplikationsrate ist sehr gering, da nur geringe Komplikationen wie Hämaturie oder Hämatospermie regelmäßig auftreten. Postoperative Infektionen, die eine stationäre Behandlung erfordern, treten in < 1% der Fälle auf. Weiters stieg trotz Zunahme der Biopsien die Rate von behandlungsbedürftigen Komplikationen nicht an. Zur Früherkennung des PCa soll bei erhöhtem PSA oder bei suspektem DRU-Befund eine Prostatabiopsie empfohlen werden. Zuvor soll der PSA-Wert noch einmal unter denselben Bedingungen kontrolliert werden. Vor der Prostatabiopsie muss eine Aufklärung des Patienten über potenziellen Nutzen, Risiken und mögliche Konsequenzen erfolgen.
Literatur beim Verfasser