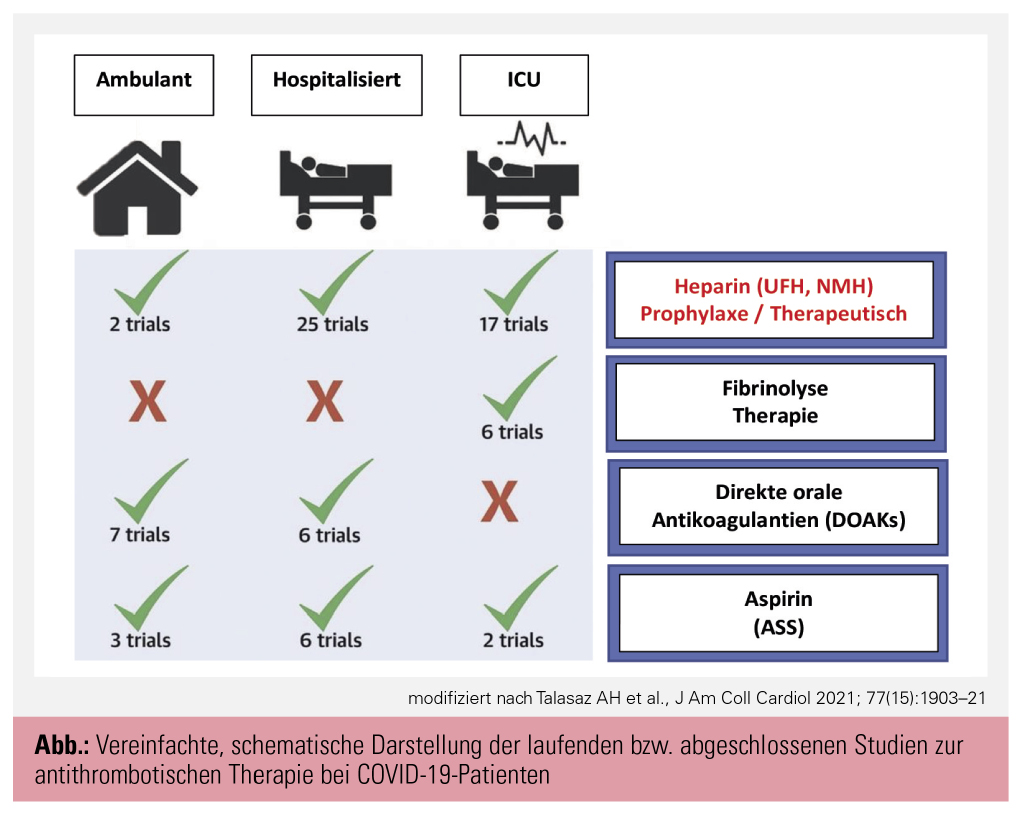
Thromboseprophylaxe bei COVID-19-Patienten
COVID-19, die durch das SARS-CoV-2-Virus verursachte Infektionskrankheit, ist mit einem entzündlichen und hyperkoagulabilen Zustand vergesellschaftet. Dieser erklärt sich einerseits aus der starken entzündlichen Komponente mit lokaler Endothelschädigung und der damit einhergehenden Thrombozytenaktivierung, andererseits durch eine (zeitgleiche) Aktivierung der plasmatischen Gerinnungskaskade, die durch einen Anstieg der Konzentrationen von D-Dimeren, Fibrin, Fibrinabbauprodukten und Fibrinogen labordiagnostisch verifizierbar ist. Große Beobachtungsstudien legen nahe, dass Erhöhungen der Plasmakonzentration dieser Marker – insbesondere das D-Dimer – mit erhöhten Mortalitätsraten und thromboembolischen Ereignissen einhergehen. Das führte in letzter Zeit zur Planung und Durchführung zahlreicher randomisierter klinischer Studien zur Bewertung der Wirksamkeit und Sicherheit verschiedener antithrombotischer Therapien bei Patienten mit COVID-19.1 Diese Studien untersuchen unterschiedliche antithrombotische Substanzen, allen voran niedermolekulares Heparin (NMH) in unterschiedlichen Dosierungen. Aber auch direkte orale Antikoagulanzien (DOAK), Thrombozytenfunktionshemmer (TFH) und Fibrinolytika werden bzw. wurden bei Patientenkollektiven im ambulanten, stationären und intensivmedizinischen Bereich untersucht (Abb.).
Der Fokus dieses Artikels liegt auf den nun vorliegenden Daten aus den bereits abgeschlossenen und randomisiert kontrollierten klinischen Studien zu antithrombotischen Therapien, die sich sowohl auf kritisch erkrankte, intensivpflichtige, als auch auf nichtkritisch erkrankte, hospitalisierte Patienten mit COVID-19 konzentriert haben.
Kritisch kranke, intensivpflichtige Patienten
Es liegen Ergebnisse aus zwei großen randomisiert kontrollierten Studien vor: In der ersten Studie (ATTACC, ACTIV-4a und REMAP-CAP, n = 1.074, NMH in therapeutischer Dosierung mit 1 mg/kg KG 2-mal tägl. vs. NMH-Standardprophylaxe-Dosis) war der primäre Endpunkt definiert als die Anzahl der Tage ohne notwendige Organunterstützung („organ support-free days“).2 In der zweiten Studie (INSPIRATION, n = 562, NMH in halbtherapeutischer Dosierung mit 1 mg/kg KG 1-mal tägl. vs. NMH-Standardprophylaxe-Dosis) wurde ein kombinierter Endpunkt bestehend aus arterielle/venöse Thrombembolien, Notwendigkeit einer extrakorporalen Membranoxigenierung (ECMO) und 30-Tage-Mortalität untersucht und verglichen.3 Zusammenfassend verbesserte bei den untersuchten, intensivpflichtigen Patienten eine Antikoagulation mit NMH in therapeutischer Dosierung (1 mg/kg KG 2-mal tägl.) bzw. auch in halbtherapeutischer Dosierung (1 mg/kg KG 1-mal tägl.) die klinischen Ergebnisse nicht. Im Vergleich zur NMH-Standardprophylaxe-Dosis wurde zudem ein erhöhtes Risiko für schwere Blutungen in beiden Studien, insbesondere intrapulmonale Hämorrhagien, beobachtet.2, 3
Nichtkritisch kranke, hospitalisierte Patienten
Studien mit nichtkritisch erkrankten Patienten mit COVID-19, die zwar hospitalisiert, aber nicht intensivpflichtig waren, haben gemischte Ergebnisse erzielt:
Multiplattform-Studie: In der internationalen, adaptiven, randomisierten klinischen Multiplattform-Studie, die Daten aus den Studien ACTIV-4a, REMAP-CAP und ATTACC (n = 2.219) kombinierte, erhöhte therapeutisch dosiertes NMH signifikant die Überlebenswahrscheinlichkeit (adjusted Odds-Ratio 1,27 [CI 1,03–1,58]) bis zur Entlassung aus dem Krankenhaus und ging mit einer reduzierten Notwendigkeit einer Organunterstützung, dem primären Endpunkt, im Vergleich zur üblichen NMH-Standardprophylaxe einher – ohne eine signifikante Erhöhung von schweren Blutungen.4
In der sogenannten ACTION-Studie (n = 615, Rivaroxaban therapeutische Dosis vs. NMH-Standardprophylaxe-Dosis; primärer kombinierter Endpunkt: Zeit bis zum Tod, Dauer der Hospitalisierung, Dauer des Sauerstoffbedarfes) konnte kein Benefit einer therapeutischen Antikoagulation mit einem DOAK – Rivaroxaban – gegenüber der NMH-Standardprophylaxe gezeigt werden; die Inzidenz der Blutungen war in der DOAK-Gruppe numerisch erhöht.5
In der RAPID-Studie (n = 465, NMH in therapeutischer Dosierung mit 1 mg/kg KG 2-mal tägl. vs. NMH-Standardprophylaxe-Dosis; primärer kombinierter Endpunkt: Tod, mechanische und nichtinvasive Beatmung, Aufnahme auf eine Intensivstation) fand sich zwar keine signifikante Verringerung des primären kombinierten Endpunktes mit einer therapeutischen Dosierung von NMH, allerdings kam es in der therapeutischen NMH-Population zu einer hochsignifikanten, substanziell verminderten Odds-Ratio für die Gesamtsterblichkeit, der sogenannten „all-cause-mortality“ (0,22 [0,07–0,65]; p = 0,006). Das Risiko für schwere Blutungen (ISTH major Bleeding n = 2 [0,9 %] bei therapeutischer NMH-Dosierung vs. n = 4 [1,7 %] bei prophylaktischer NMH-Dosierung, p = 0,69) war bei insgesamt sehr niedriger Ereignisrate nicht erhöht.6
In der HEP-COVID-Studie (n = 253, NMH in therapeutischer Dosierung mit 1 mg/kg KG 2-mal tägl. vs. NMH-Standardprophylaxe-Dosis; primärer kombinierter Endpunkt aus venöse/arterielle Embolien und Tod) waren sowohl nichtkritisch erkrankte, hospitalisierte Patienten als auch kritisch erkrankte, intensivpflichtige Patienten (38,2 %) eingeschlossen. Auch hier zeigten ausschließlich die nichtkritisch erkrankten COVID-19-Patienten einen signifikanten Benefit in der Gruppe, die eine therapeutische NMH-Dosierung erhielt (16,7 % vs. 36,1 %; RR 0,46; 95%-KI 0,27–0,81; p = 0,004), ICU-Patienten hatten keinen Vorteil von einer therapeutischen-NMH-Dosierung (51,1 % vs. 55,3 %; RR 0,92; 95% KI: 0,62–1,39; p = 0,71).7
Die RECOVERY-Studie (n = 2.521, Aspirin 150 mg p. o. vs. „usual standard care“; primärer kombinierter Endpunkt aus Notwendigkeit einer mechanischen Beatmung und 28-Tage-Mortalität) untersuchte die Effektivität von Aspirin bei Patienten, die auf Grund einer COVID-19-Erkrankung hospitalisiert werden mussten. Die Ergebnisse zeigten keinen zusätzlichen Vorteil einer Aspirin-Gabe bei nichtkritisch erkrankten, hospitalisierten COVID-19-Patienten im Vergleich mit dem Standard of Care (OR 0,96 [95%-KI 0,89–1,04]; p = 0,35).8
Zusammenfassend legen die Ergebnisse aus den 3 großen randomisiert kontrollierten Studien mit knapp 3.000 Patienten (RAPID, HEP-COVID, ACTIV-4a, REMAP-CAP-ATTACC) nahe, dass eine therapeutische Dosierung von NMH bei nichtkritisch erkrankten, hospitalisierten Patienten mit COVID-19 vorteilhaft zu sein scheint. Aus den Daten geht auch hervor, dass auf jene Patienten, bei denen initial ein deutlich erhöhter D-Dimer-Wert gemessen wurde (4xULN), ein besonderes Augenmerk zu legen ist und eine frühzeitige therapeutische NMH-Dosierung zu starten ist. Eine DOAK-Therapie hingegen kann aus den derzeitigen (wenigen) vorliegenden Daten nicht empfohlen werden, dasselbe gilt für eine thrombozytenfunktionshemmende Therapie mit Aspirin.
Fazit
- In allen Studien, in denen intensivmedizinisch betreute Patienten mit mittlerer oder therapeutischer NMH-Dosierung im Vergleich zur NMH-Standardprophylaxe-Dosis untersucht wurden, war dies nicht mit einem verbesserten Outcome vergesellschaftet. Im Gegenteil, es konnte ein erhöhtes Risiko für schwere – insbesondere intrapulmonale – Blutungsereignisse beobachtet werden. Das ist in erster Linie durch die hohe ortsselektive Gerinnungsaktivierung im Rahmen der besonders schweren Schädigung der subendothelialen Matrix im Lungengewebe bedingt und als Ausdruck eines weit fortgeschrittenen, aggressiven Erkrankungsverlaufes zu werten. Daher muss das optimale Antikoagulationsschema für kritisch erkrankte Patienten mit COVID-19 noch weiter evaluiert und festgelegt werden, vorerst scheint aber eine NMH-Standardprophylaxe-Dosis ausreichend zu sein, wenn kein thromboembolisches Korrelat vorliegt. Bei ECMO soll unfraktioniertes Heparin zum Einsatz kommen und in einer niedrig-halbtherapeutischen Dosierung gesteuert werden (mittels aXa-Aktivität, APTT oder besser noch über Delta-R-Zeit in der TEG).
- Die Datenlage für eine therapeutische NMH-Dosierung bei nichtkritisch erkrankten, hospitalisierten COVID-19-Patienten hingegen wird zunehmend zwingender, diese scheinen davon zu profitieren, insbesondere jene mit stark erhöhtem D-Dimer (4xULN) bei der Aufnahme; die Daten zeigen weiters, dass eine Zunahme an schweren Blutungen dadurch nicht in Kauf genommen werden muss. Damit ergibt sich aus der derzeitigen Datenlage für den Vergleich zwischen therapeutischen und prophylaktischen Heparinisierung hospitalisierter Covid-19-Patienteneine Number Needed to Treat von 8 zur Vermeidung eines schweren thromboemmolischen Ereignisses oder Todesfalls.
- Aspirin verbessert nicht das Überleben von Patienten, die mit COVID-19 ins Krankenhaus eingeliefert wurden, andere Thrombozytenfunktionshemmer wurden nicht in diesem Zusammenhang untersucht.
- Bei ambulanten Patienten mit COVID-19 ist die Datenlage hinsichtlich Thromboseprophylaxe nicht in ausreichend robuster Form vorliegend. Prinzipiell gilt es hier, Risiken und Nutzen von Antikoagulanzien sorgfältig abzuwägen (Blutungsrisiken und Kontraindikationen). Dies stellt eine wichtige klinische Frage dar, da ambulante Patienten die größte Population von mit SARS-CoV-2 infizierten Personen darstellen. Unter dem aktuellen Aspekt der derzeitigen massiven 4. Welle mit einem vorwiegend jüngeren Kollektiv an infizierten Personen scheint auch hier die NMH-Standardprophylaxe-Dosis gemessen am Nutzen-Risiko-Profil sinnvoll zu sein und sollte über eine Zeitdauer von 10–14 Tagen je nach Krankheitsaktivität durchgeführt werden.
- Talasaz AH et al., J Am Coll Cardiol; 77(15):1903–21
- INSPRIATION Investigators et al., JAMA 2021; 325(16):1620–30
- The REMAP-CAP, ACTIV-4a, and ATTACC Investigators, N Engl J Med 2021; 385:777–89
- The ATTACC, ACTIV-4a, and REMAP-CAP Investigators, N Engl J Med 2021; 385:790–802
- Lopes RD et al., Lancet 2021; 397(10291):2253–63
- Sholzberg M et al., BMJ 2021; 375:n2400
- Spyropoulos AC et al., JAMA Intern Med 2021; e216203
- Aspirin in patients admitted to hospital with 4 COVID-19 (RECOVERY): a randomised, controlled, 5 open-label, platform trial, RECOVERY Collaborative Group Investigators; DOI: https://doi org/10.1101/2021.06.08.21258132