 AdobeStock_548006001_SciePro
AdobeStock_548006001_SciePro
Case Study: 39-jähriger Patient mit Rektumkarzinom
Anhand des konkreten Falls eines Patienten mit Adenokarzinom im Rektum gibt Prof. Dr. Gerald Prager von der Klinischen Abteilung für Onkologie am AKH Wien Einblick in den State-of-the-Art des diagnostischen und therapeutischen Vorgehens bei dieser Tumorentität.
 Autor:
Autor:
Assoc. Prof. PD Dr. Gerald Prager
Klinische Abteilung für Onkologie
Währinger Gürtel 18-20, A1090 WienMit finanzieller Unterstützung von

Fallbeschreibung

Ein 39-jähriger Patient klagt über Stuhlunregelmäßigkeiten und Blutauflagerungen am Stuhl, die er zunächst auf Hämorrhoiden schiebt.
Eine Koloskopie zeigt das Vorliegen eines Rektumkarzinoms.Frage 1
Staging: T3 N1a
Der Tumor überschreitet die Schicht der Muscularis propria und infiltriert die Subserosa. Je nach der Tiefe der Infiltration unterscheidet man: T3a < 1 mm; T3b 1–5 mm; T3c 5–15 mm; T3d > 15 mm. In diesem Fall lag die Tiefe der Infiltration bei 4 mm, somit ein Stadium T3b. Das Stadium T4 würde erst dann beschrieben wenn, die mesorektale Faszie überschritten würde.
- Es zeigt sich ein lokaler Lymphknoten direkt links neben dem Karzinom. N0 beschreibt keinen Lymphknoten (LK); das Stadium N1 beschreibt 1–3 suspekte regionale Lymphknoten, wobei N1a nur einen LK beschreibt und N1b 2–3 LK beschreibt, N1c: Lymphknoten lokal, aber nahe der mesorekalen Faszie bzw. diese überschreitend; das Stadium N2 beschreibt 4 oder mehr Lymphknoten (N2a: 4–6 LK und N2b 7 oder mehr).
- Bezüglich der Metastasen beschreibt M0 keine Metastase, M1a Metastasen in einem Organ (Bsp. Leber oder Lunge) oder nicht-regionale Lymphknoten; M1b mehrere Organe befallen.
- Zusätzlich sollte bei einem Rektumkarzinom beim primären Staging auch die Distanz zur analen Umschlagfalte angegeben werden: Hier unterscheidet man 3 Kategorien: 0–5 cm tief sitzend; 5–10 cm mittig sitzend und > 10 cm hoch sitzend.
- In diesem Fall war das Karzinom mittig sitzend.
Frage 2
Operation
Der Patient erhält eine neoadjuvante Langzeit-Chemoradiatio mit Capecitabine und 50,4 Gy über 5 Wochen.
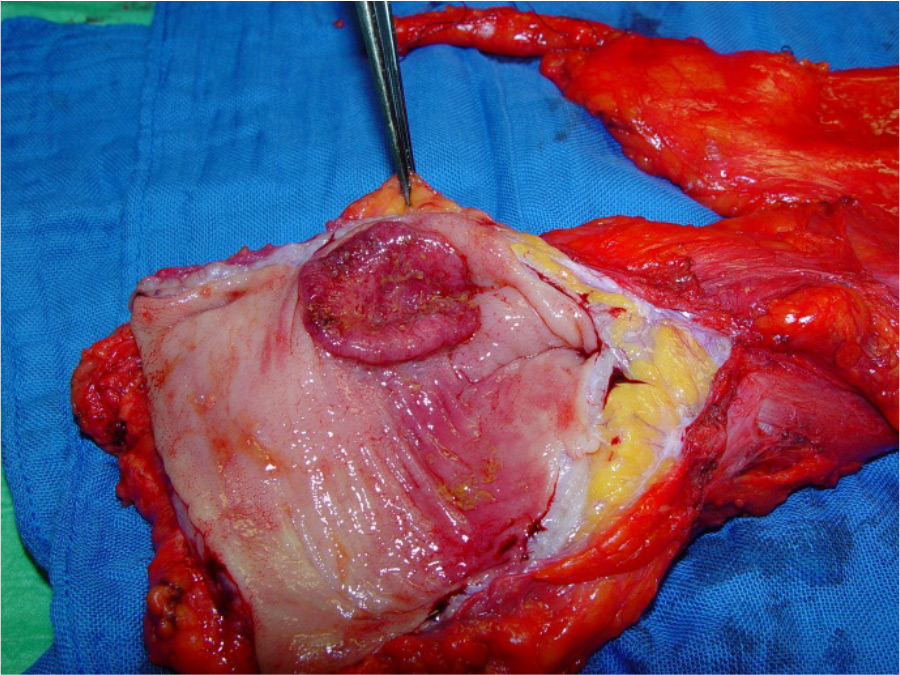
Danach – das Zeitintervall zwischen Radiotherapie und Operation sollte bei zumindest 6 Wochen nach Beendigung der Strahlentherapie liegen – erfolgt die Resektion des Tumors.Histologie
Der Patient erhielt noch 5 Monate Xeloda®.
Ergänzender Hinweis des Pathologen:
Besonders hervorzuheben ist, dass die Resektionsränder nicht nur die klassischen Stellen oral und aboral des Darmrohres sondern auch den zirkulären Resektionsrand (mesorektale Faszie) betreffen. Im Fall einer durchgeführten Chemoradiatio ist auch die morphologische Tumorregression entsprechend dem Graduierungssystem nach Becker et.al anzuführen.Expertenstatement
Univ.-Prof. Dr. Gerald Prager
Universitätsklinik für Innere Medizin I, Medizinische Universität WienWeiterer Verlauf
 Es wird eine neoadjuvante systemische Therapie mit FOLFOX + Panitumumab verabreicht.
Es wird eine neoadjuvante systemische Therapie mit FOLFOX + Panitumumab verabreicht.Patienten-Anamnese:
- Restaging nach zwei Zyklen: PR
- CEA-Rückgang von 1.300 auf 3,6 µg/l
Der Patient erhielt schließlich Panitumumab mono und konnte eine 6-monatige Krankheitskontrolle erreichen.
Danach erhielt der Patient noch Regorafenib und verstarb 45 Monate nach Erstdiagnose an seiner Erkrankung.Wissenscheck
Vielen Dank,
dass Sie unseren interaktiven Patientenfall durchgearbeitet haben
Bereitgestellt von Ass. Prof. Dr. Gerald Prager, Abteilung für Onkologie, Universitätsklinik für Innere Medizin I – MedUni Wien
Redaktion: Dr.in Katharina Ostermann
Rückfragen an: Redaktion@medmedia.at