Der Patient im Zentrum – Therapieadhärenz im Alltag
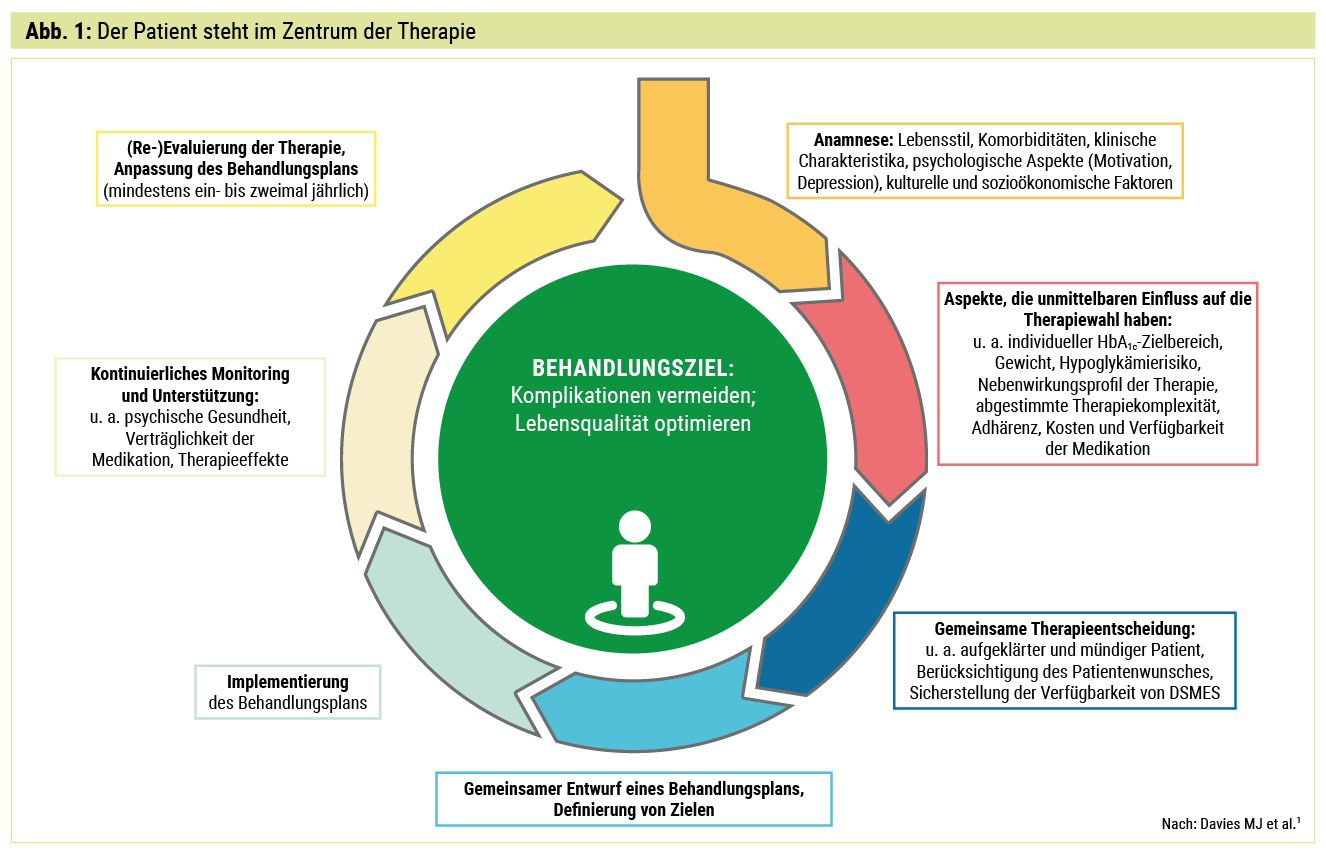
Der aktuelle ADA/EASD-Consensus-Report zum Management der Hyperglykämie bei Typ-2-Diabetes beginnt mit einer ganz klaren Empfehlung: Der Patient steht im Zentrum der Therapie (Abb. 1) und sämtliche Faktoren, die den Therapieerfolg positiv beeinflussen, sollen berücksichtigt werden. Bereits im Eingangsstatement werden eine partizipative Entscheidungsfindung („shared decision-making“), der Zugang zu Disease-Management-Programmen (DMP, in Österreich: „Therapie Aktiv“), die Förderung der Therapieadhärenz und -persistenz sowie das Vermeiden der therapeutischen Trägheit empfohlen.1 Letztere beschreibt eine fehlende Therapieintensivierung trotz Nichterreichens des therapeutischen Ziels. Wir kennen das nur zu gut aus dem klinischen Alltag, dass trotz eines zu hohen HbA1c-Wertes eher eine Kontrolle als eine Therapieerweiterung vorgeschlagen wird, sowohl von Arzt-als auch von Patientenseite. Ein Lösungsansatz hierfür ist, dass sowohl Arzt als auch Patient vom Benefit der Zielerreichung überzeugt sind: Und dazu gibt es klare Daten, dass ein HbA1c < 7 % das Risiko für diabetische Spätkomplikationen signifikant senkt!
Die Hälfte der Patienten erreicht ihr HbA1c-Ziel nicht!
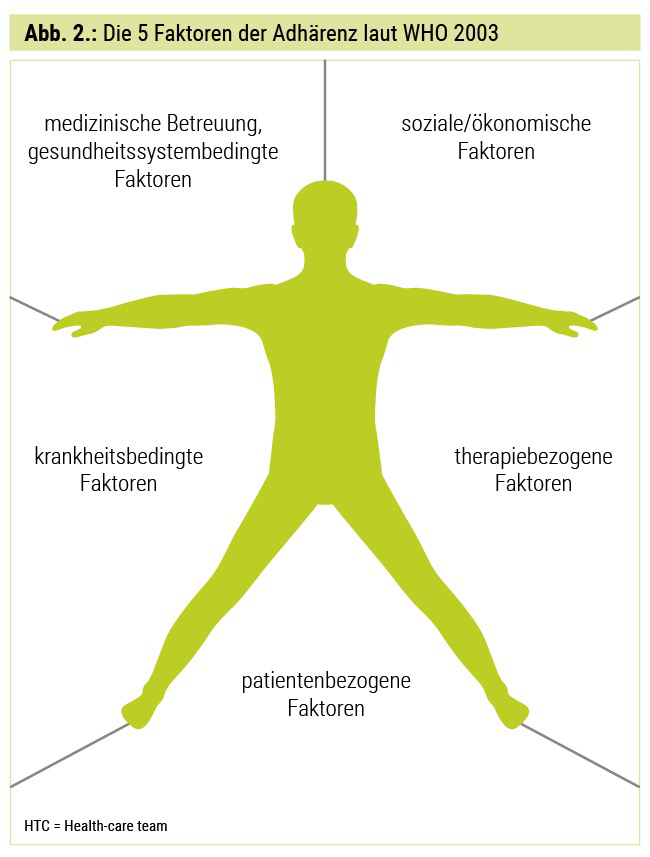
Der Prozentsatz der Patienten, die das HbA1c-Ziel < 7 % nicht erreichen, steigt mit der Anzahl der antihyperglykämischen Medikamente und liegt bei jenen, die 3 oder mehr orale Antidiabetika (OADs) oder eine injizierbare Therapie (GLP-1-RA oder Insulin) haben, bei über 50 %, wie europäische Daten zeigen.2 Und das, obwohl wir aktuell eine Vielzahl antihyperglykämisch wirksamer Substanzen zur Verfügung haben. Auch unterscheidet sich die Effektivität dieser Substanzen hinsichtlich der HbA1c-Senkung deutlich von dem in randomisierten Studien gemessenen und jenem im Alltag beobachteten Effekt. Dieser „treatment gap“ lässt sich zu 75 % durch die fehlende Adhärenz erklären, was in einer rezenten Analyse zur Adhärenz bei DPP-4-Hemmern und GLP-1-RA gezeigt werden konnte.3 Die Adhärenz beschreibt das Einhalten der von Patient und Behandlungsperson gemeinsam vereinbarten Therapie und inkludiert neben der Medikamenteneinnahme auch das Einhalten von Maßnahmen zur Lebensstilmodifikation (regelmäßige körperliche Aktivität, bewusste Ernährung). Sie hat den Begriff der Compliance abgelöst, der ganz einseitig das Befolgen der ärztlichen Anordnungen durch den Patienten beschreibt. Das Anhalten dieser Therapietreue wird mit dem Begriff der Persistenz beschrieben. Die WHO hat bereits 2003 einen Report zum Thema „Therapieadhärenz“ veröffentlicht, in dem sie 5 wesentliche Faktoren definiert (Abb. 2). Dass die Adhärenz zur Pharmakotherapie das Outcome wesentlich beeinflusst, zeigt eine Metaanalyse von Khunti et al., in der Patienten mit guter Adhärenz eine um 10 % niedrigere Rate an Hospitalisierungen und eine um 28 % niedrigere Mortalitätsrate aufwiesen.4 Bezogen auf die Adhärenz zur Pharmakotherapie sind laut WHO folgende Faktoren wesentlich: die Komplexität der Therapie, die Dauer der Behandlung, die Applikationsfrequenz, die Polypharmazie sowie das Auftreten oder die Angst vor Nebenwirkungen.
Therapieadhärenz bei GLP-1-RA
Gerade bei der Therapie mit GLP-1-Rezeptoragonisten spielt die Förderung der Therapieadhärenz eine ganz wesentliche Rolle. Denken wir an die WHO-Faktoren, können wir durch einfache Maßnahmen die Adhärenz fördern. Viele Patienten haben negative Assoziationen mit der subkutanen Therapie und wollen „alles, nur ned spritzen!“, denn sie verbinden damit negative Berichte von Bekannten oder Verwandten. Hier ist es sehr wichtig, aufzuklären, dass es sich um kein Insulin handelt, diese Medikamente derzeit nur in dieser Applikationsform verfügbar sind und – im Gegensatz zu Insulin – weder zu Hypoglykämien noch zu einer Gewichtszunahme führen. Benutzerfreundliche Pens (vor allem mit versteckter Nadel bei Patienten mit Nadelphobie) und eine fixe Dosis können zur Therapievereinfachung führen. Dem Patienten die Entscheidung zu überlassen, ob er das Medikament einmal täglich oder einmal wöchentlich spritzen möchte, beschreibt die eingangs erwähnte partizipative Entscheidungsfindung. Die einmal wöchentliche Applikation gibt vielen Patienten ein Freiheitsgefühl und minimiert bei jenen, die bereits Insulin spritzen, die Verwechslungsgefahr. Als nächster Schritt empfiehlt sich, die Patienten über die „wichtigsten“ bzw. relevantesten Nebenwirkungen aufzuklären, also jene, die regelmäßig auftreten, im Falle der GLP-1-RA z. B. Übelkeit und Erbrechen. Letztere können durch einfache Änderungen des Essverhaltens, z. B. Anpassung der Portionsgröße, oft deutlich minimiert werden. Zudem sollten die Patienten darüber informiert werden, dass diese Nebenwirkungen meist nach 2–4 Wochen verschwinden, was sich auch in Studien gezeigt hat.5 Zum Schluss sollten die Patienten über die zu erwartenden Vorteile der Therapie informiert werden, sodass sie mit positiven Erwartungen in die neue Therapie starten. Man sollte erwähnen, dass die GLP-1-RA die HbA1c-senkende Effektivität von meist 2 OADs aufweisen und somit weniger Medikamente gebraucht werden, um denselben blutzuckersenkenden Effekt zu erreichen. Zudem können Gewichtsreduktion, Blutdrucksenkung und kardiovaskuläres Benefit eintreten.
Fazit
Zusammenfassend lässt sich sagen, dass die nun im ADA/EASD-Konsensus empfohlene patientenzentrierte Therapie ganz wesentlich für die Adhärenz und Persistenz und somit Voraussetzung für das Erreichen des individuellen HbA1c-Ziels ist. Gerade neue Therapien müssen den Patienten verständlich nähergebracht und die dadurch zu erwartenden Vorteile – auch abgebildet in den neuen ÖDG-Leitlinien – erklärt werden.
1 Davies MJ et al., Diabetes Care 2018; 41: 2669–701
2 de Pablos-Velasco P et al., Clin Endocrinol (Oxf) 2014; 80: 47–56
3 Carls GS et al., Diabetes Care 2017; 40: 1469–78
4 Khunti K et al., Diabetes Care 2017; 40: 1588–96
5 Wysham C et al., Diabetes Care 2014; 37: 2159–67

























































































_MedUni_Wien_F._Matern_opt.jpg)