Roboterassistierte Chirurgie in der gynäkologischen Onkologie
In den letzten Jahren hat sich das Konzept der Deeskalation in der gynäkologischen Onkologie durchgesetzt. Diese Strategie basiert auf der Optimierung des onkologischen Outcomes bei gleichzeitiger Optimierung der postoperativen Morbidität und der Verbesserung der Lebensqualität der Patient:innen. Die Einführung minimalinvasiver Operationstechniken („minimally invasive surgery“– MIS), inklusive Laparoskopie, gehört zu den bedeutendsten Aspekten der operativen Deeskalation und ist mit geringerem Blutverlust sowie einer kürzeren Rekonvaleszenz im Vergleich zur traditionellen Laparotomie verbunden.1
Die roboterassistierte Chirurgie („robotic-assisted surgery“ – RAS) ist eine moderne Weiterentwicklung der Laparoskopie und basiert auf computergestützten Technologien, die minimalinvasive Eingriffe mit höchster Präzision ermöglichen. Gewöhnlich besteht das System aus drei Hauptkomponenten: der chirurgischen Konsole, einem hochauflösenden 3-D-Visualisierungssystem und dem Patientenwagen mit mehreren Roboterarmen (Abb.). Dabei steuern die Chirurg:innen die Instrumente von der Konsole aus und können dadurch feinste mehrdimensionale Bewegungen mit hoher Genauigkeit ausführen.
Einsatzmöglichkeiten in der gynäkologischen Onkologie
Die RAS wurde erstmalig im Jahr 2000 von der U.S. Food and Drug Administration (FDA) in den USA zugelassen, und 2005 folgte die spezifische Zulassung für die gynäkologische Onkologie.2 Seither hat der Einsatz der RAS in der gynäkologischen Onkologie stetig zugenommen und umfasst folgende Indikationen.
Hysterektomie und (Wächter-)Lymphknotenexstirpation bei frühem Endometriumkarzinom: Bislang gibt es keine großen randomisierten Studien zum Vergleich zwischen Laparoskopie, Laparotomie und RAS bei der Behandlung von Endometriumkarzinom. Die aktuelle Datenlage basiert auf retrospektiven Analysen, die einen geringeren Blutverlust bei RAS im Vergleich zur Laparotomie und Laparoskopie beschreiben. Die Operationszeiten scheinen bei beiden MIS-Techniken länger zu sein als bei der Laparotomie, jedoch ist die Krankenhausaufenthaltsdauer bei MIS kürzer als bei der Laparotomie. Weiters wird über geringere Konversionsraten für die RAS im Vergleich zur Laparoskopie berichtet.3
Retroperitoneales Lymphknotenstaging bei gynäkologischen Malignomen und Rezidivchirurgie bei oligometastatischer Erkrankung: Mehrdimensionale Beweglichkeit der Instrumente, Ausgleich von Tremor sowie hochauflösende 3-D-Optik verbessern die Präzision bei komplexen Eingriffen, wie zum Beispiel bei der paraaortalen Lymphonodektomie.4, 5
Staging-Operationen bei frühen Borderline-Tumoren und beim frühen Ovarialkarzinom:
Durch die verbesserte Visualisierung und Anwendung eines stabilenRetraktorarms bietet die RAS auch bei einfacheren Staging-Eingriffen wie der Omentektomie oder Hysterektomie Vorteile, vor allem bei adipösen Patient:innen.6
Die Rolle der RAS bei weiteren Indikationen wird derzeit in Studien untersucht.
Radikale Hysterektomie bei frühem Zervixkarzinom: Die Ergebnisse der LACC-Studie zeigen, dass die minimalinvasive Operation beim frühen Zervixkarzinom der Laparotomie in Bezug auf das krankheitsfreie und das Gesamtüberleben unterlegen ist.7 Diese überraschenden Ergebnisse haben dazu geführt, dass die offene Operation wieder zum Standard of Care wurde. Um die Frage der onkologischen Sicherheit des RAS-Einsatzes beim frühen Zervixkarzinom zu beantworten, wurde die prospektive randomisierte RACC-Studie initiiert. Die entsprechenden Ergebnisse werden für 2027 erwartet.8
Zytoreduktive Operationen nach abgeschlossener neoadjuvanter Chemotherapie bei serösem High-Grade-Ovarialkarzinom: Im Rahmen der Pilotphase der LANCE-Studie wurden Patientinnen mit serösem High-Grade-Ovarialkarzinom im FIGO-Stadium IIIC oder IV nach abgeschlossener neoadjuvanter Chemotherapie eingeschlossen und anschließend für eine zytoreduktive Intervalloperation mittels MIS oder per Laparotomie randomisiert. Eine Konversion war bei 6 von 48 Patientinnen in der MIS-Subgruppe notwendig, die Raten an kompletter makroskopischer Resektion betrugen 88 % im MIS-Arm und 83% im Laparotomiearm. Die Ergebnisse dieser Pilotstudie bestätigten die Durchführbarkeit einer großangelegten randomisierten multizentrischen Studie zum Vergleich der onkologischen Ergebnisse von MIS (inklusive RAS und Laparoskopie) und Laparotomie.9
Zudem wird die RAS zunehmend bei Exenterationen und für die Transposition des Uterus vor einer Radiotherapie eingesetzt.10, 11
Vorteile und Nachteile der RAS
Die Vorteile der RAS im Vergleich zu traditioneller Laparoskopie umfassen die mehrdimensionale Beweglichkeit der Instrumente, den Ausgleich eines Tremors, die hochauflösende 3-D-Optik, die Stabilität der Kamera und der Retraktorarme sowie eine verbesserte Ergonomie für die Operateur:innen. Jedoch gibt estrotz der vielen Vorteile auch Herausforderungen bei der Implementierung der RAS. Die Anschaffung eines RAS-Systems erfordert erhebliche finanzielle Investitionen, und bis dato wurde die Kosteneffizienz in der klinischen Routine im europäischen Raum noch nicht bewiesen. Zudem wird eine intensive Schulung benötigt, um die RAS-Technologie effizient einsetzen zu können. Die Lernkurve kann sehr flach sein, wenn der Zugang zum System nur eingeschränkt besteht. Die lange Lernzeit kann jedoch durch Übungen am Simulator deutlich verbessert werden. Eine detaillierte Auflistung von Vor- und Nachteilen der RAS ist in der Tabelle angeführt.3
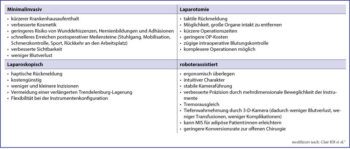
Tab.: Vergleich von minimalinvasiven (laparoskopischen und roboterassistierten) chirurgischen Verfahren mit offenen Operationen bei gynäkologischen Malignomen
Fazit
Die RAS bietet durch die verbesserte Präzision zahlreiche Vorteile bei der Durchführung von komplexen gynäkologisch-onkologischen Eingriffen. Neben bereits etablierten Indikationen werden weitere Einsatzmöglichkeiten derzeit im Rahmen von randomisierten Studien untersucht. Unbeantwortet bleibt jedoch die Frage der Kosteneffizienz sowie der flächendeckenden Verfügbarkeit der RAS-Systeme.



























































































