Infektiologische Komplikationen nach Lungentransplantation -Lungen-TX, pulmonale Aspergillose, Mycobacterium abscessus – eine beherrschbare Trias?
Bis zur Erstvorstellung an unserer Abteilung wurden bereits multiple Chemotherapien im KH der Elisabethinen in Linz durchgeführt. Bei initial gutem Ansprechen kommt es zu einer raschen Tumorprogredienz mit progredienter Atemnot, weshalb im September 2009, nach Abklärung inkl. Thorakoskopie und Thorakotomie rechts, eine Transplantationslistung durchgeführt wurde.
Die bilaterale Lungentransplantation wurde am 23. 11. 2009 an der Univ.-Klinik für Chirurgie in Innsbruck durchgeführt und eine immunsuppressive Therapie mit Cyclosporin, Kortison und Mycophenolat initial begonnen, bei CMV-pos. Spender wurde eine CMV-Prophylaxe mit Cytotect® und Ganciclovir i. v. eingeleitet. 1 Woche nach Transplantation wird die Patientin an unsere Abteilung transferiert.
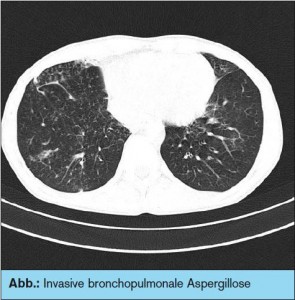
Aspergillose und atypische Mykobakteriose: Nach weiterem regelrechtem Verlauf kommt die Patientin 5 Monate nach der Transplantation im April 2010 mit trockenem Husten sowie Dyspnoe zur Kontrolle. Es zeigt sich radiologisch ein Infiltrat im rechten Unterlappen. Bildgebend wie auch in der Biopsie und in der BAL wird eine gewebs- und gefäßinvasive, bronchopulmonale Aspergillose diagnostiziert und eine Therapie mit Caspofungin und Voriconazol begonnen, in weiterer Folge werden Inhalationen mit Amphotericin B durchgeführt. Zusätzlich wird in der Kontrollbronchoskopie bei klinischer Besserung der Symptomatik eine atypische Mykobakteriose diagnostiziert und bis zum Vorliegen der Resistenzbestimmung mit Azithromycin und Ethambutol therapiert.
Es zeigt sich eine atypische Mykobakteriose mit Myc. abscessus, es wird Ethambutol abgesetzt und eine i. v. Therapie mit Amikacin und Imipenem/Cilastatin begonnen, Azithromycin belassen. Amikacin wird in weiterer Folge per inhalationem verabreicht. Bei guter Compliance und der familiären Situation der Patientin wie auch der unmittelbaren Nähe zum Heimatkrankenhaus wird die Patientin nach Implantation eines Port-a-Cath-Systems mit weiterer i. v. Imipenem/Cilastatin-Therapie nach Hause entlassen.
Verlauf: Nach 3-monatiger Therapie besteht ein weitgehender Rückgang der infiltrativen Veränderungen, bioptisch und in der BAL ist derzeit keine Infektion nachweisbar. Klinisch ist die Patientin stabil, die anhaltende antibiotische Therapie wird gut vertragen. Lungenfunktionell zeigt sich ein zufrieden stellendes Ergebnis mit einer FEV1 von 3,03 l (48,8 kG, 170 cm), Laborparameter unauffällig.
DISKUSSION: Die Kombination einer invasiven Aspergillose und Mycobacterium-abscessus- Infektion bei Lungentransplantierten ist selten, diesbezüglich sind keine Leitlinien vorhanden. Makrolidantibiotika sind jedoch als fixe Therapiesäule anzusehen. In der Literatur (Chernenko et al., J Heart Lung Transplant 2006 Dec; 25 [12]:1447-55) finden sich verschiedene antibiotische Kombinationsregime, wobei nur bei monatelanger Therapiedauer eine Ausheilung zu erwarten ist. Zusätzliche Infektionen erhöhen die Mortalität in dieser immunsupprimierten Population.