Eine gesunde Nasenschleimhaut ist wichtig, da sie eine Barriere zur Außenwelt darstellt. Sie wärmt, reinigt und befeuchtet täglich tausende Liter Luft wartungsfrei und unbemerkt. Um dies zu bewerkstelligen, sind eine gute Nasenpflege und im Falle einer Rhinitis die richtige Therapie essenziell.
Die Rhinitis ist eine häufige Erkrankung, die weltweit Millionen von Menschen betrifft. Bei einer Rhinitis kommt es, unabhängig von den zugrunde liegenden Ursachen, zu einer Entzündung der Nasenschleimhäute. Diese schwellen an und sondern klares bis putrides Sekret ab. In den meisten Fällen äußert sich eine Rhinitis zusätzlich durch Nies- und/oder Juckreiz, Hypersekretion und Schwellung der Nasenschleimhaut. Sind die Nebenhöhlen mitbetroffen, spricht man von einer „Rhinosinusitis“. Neben der akuten Rhinitis, dem klassischen „Schnupfen“, gibt es auch eine chronische Form. Die chronische Rhinitis ist eine länger- bis langanhaltende Entzündung der Nasenschleimhaut, die oft durch allergische Reaktionen, Umweltverschmutzung und/oder anatomische Gegebenheiten der Nase (z. B. Septumdeviation) ausgelöst wird. Unabhängig von der Dauer lassen sich verschiedene Formen der Rhinitis unterscheiden.
Allergische Rhinitis
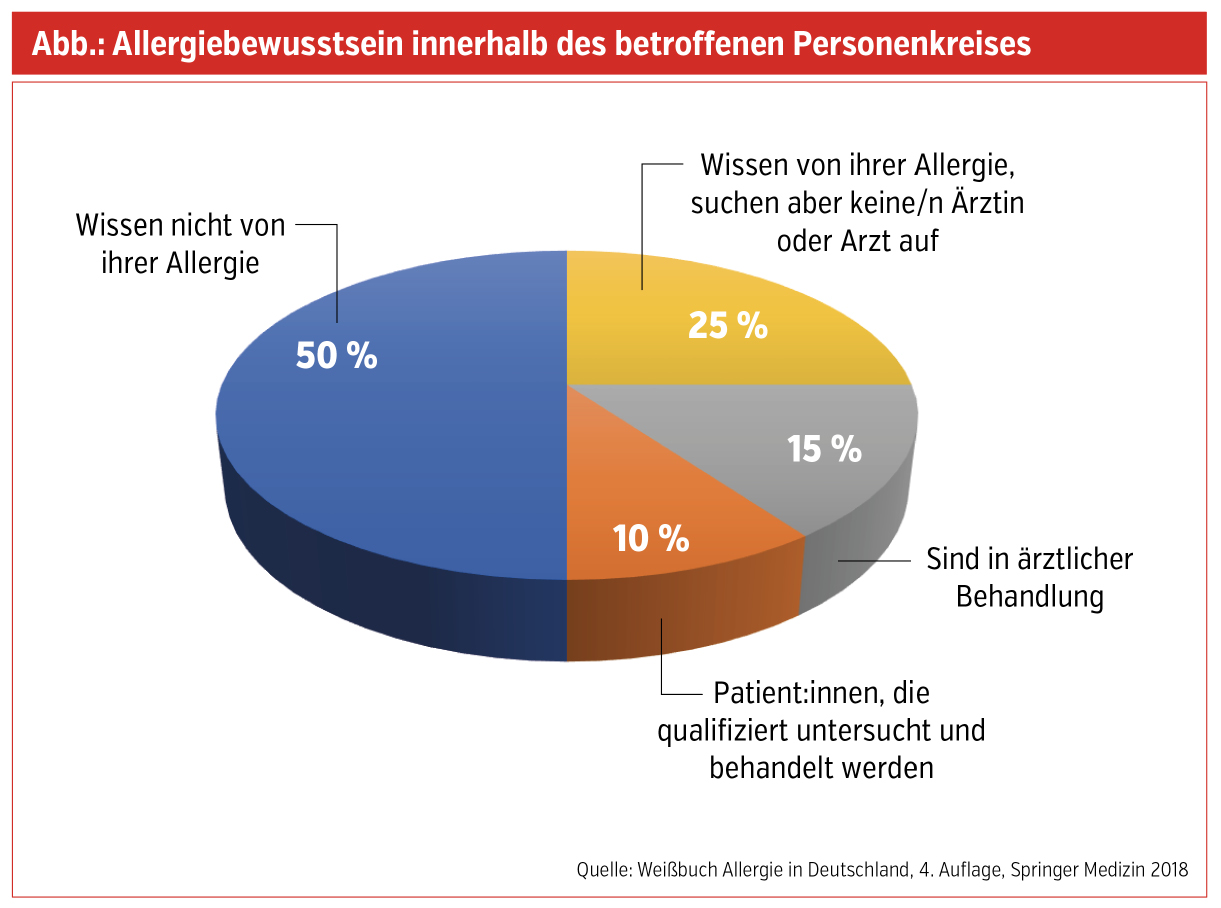
Sie ist die häufigste chronische Atemwegserkrankung der Welt und betrifft rund 500 Millionen Menschen. Bei weiterhin steigender Inzidenz sind in westlichen Ländern etwa 20–25 % der Bevölkerung betroffen. Die allergische Rhinitis ist ein signifikanter Risikofaktor für die Entwicklung von Asthma, tritt häufig bei Asthma auf und beeinflusst die Asthmakontrolle in gleichem Maße wie das Rauchen. Sie äußert sich durch saisonal (z. B. Birke, Gräser) oder ganzjährig (z. B. Hausstaub, Schimmelpilz) auftretendes Niesen, Rhinorrhö, verstopfte Nase und Begleiterscheinungen wie etwa einer Konjunktivitis, ausgelöst durch Pollen oder andere Allergene. Nach Allergenkontakt tritt eine IgE-vermittelte Entzündung der Nasenschleimhaut auf. Klinisch imponiert die Nasenschleimhaut oftmals stark entzündet, ödematös geschwollen und blaurot verfärbt. Die Therapie der allergischen Rhinitis beruht auf zwei Säulen: der Allergenvermeidung und der medikamentösen Therapie (inkl. Immuntherapie).
Infektiöse Rhinitis
Diese Form der Rhinitis wird durch virale und/oder bakterielle Infektionen verursacht, insbesondere in der kalten Jahreszeit. In trockenen, geheizten Räumen und bei kalten Außentemperaturen trocknen unsere Nasenschleimhäute leicht aus, Erreger können leicht eindringen und eine Entzündung verursachen. Meist ist initial eine verstopfte Nase das Hauptsymptom. In weiterer Folge kommt es dann zum klassischen „Nasenrinnen“. Dieses Sekret ist dabei typischerweise wie auch bei der Allergie klar. Die Patient:innen fühlen sich häufig müde und matt. Kopf- und Gliederschmerzen können auftreten. Die Erkrankung ist meist innerhalb von 7 Tagen selbstlimitierend und heilt ohne spezifische Behandlung aus. Eine symptomatische Behandlung mit abschwellenden Nasensprays, Schmerzmitteln und fiebersenkenden Medikamenten kann hilfreich sein, um die Symptome zu lindern. Die akute Rhinitis ist klassischerweise durch Viren verursacht, sodass Antibiotika in der Regel nicht indiziert sind und nur bei drohenden bakteriellen Komplikationen verschrieben werden sollten.
Vasomotorische Rhinitis
Unter dem Begriff der vasomotorischen Rhinitis (idiopathische Rhinitis bzw. nichtinfektiöse/nichtallergische Rhinitis) lassen sich verschiedene Formen (z. B. Rhinitis senilis, Rhinitis gravidarum, Rhinitis medicamentosa) bzw. Ursachen subsumieren. Eine überschießende Reaktion auf bestimmte Auslöser wie Temperaturschwankungen, Stress, bestimmte Nahrungsmittel (z. B. Schärfe) oder Umweltgifte führt zu zeitweiligem Anschwellen von Gefäßen in einer chronisch entzündeten Nasenschleimhaut und zu wässrigem Schnupfen und Niesen. Die Ätiologie ist zumeist unklar, eine allergische Ursache nicht nachweisbar und der Mechanismus immer noch nicht komplett erforscht. Nicht immer sind Therapieversuche von Erfolg gekrönt. Topische Kortikosteroide und Kombinationspräparate (mit einem topischen Antihistaminikum), Feuchtigkeitssprays und als letzte Möglichkeit operative Eingriffe zählen hierzu. Das Ziel ist eine Symptomlinderung für die Betroffenen, eine „Heilung“ ist nur in seltenen Fällen tatsächlich möglich.
Die bakterielle „Superinfektion“
In der gesunden Nasenschleimhaut werden Erreger durch Flimmerhärchen regelrecht nach draußen befördert. Sind die Zellen mit den Härchen zerstört, bleiben Bakterien leicht haften und können zu einer bakteriellen Entzündung der Nasenschleimhaut führen. Das Nasensekret ist nun gelblich bis grünlich, zäh und bröckelig. Schmerzen hinter den Augen und im Stirnbereich können bei einer Beteiligung der Nasennebenhöhlen vorkommen. Hohes Fieber mit starkem oder anhaltendem Krankheitsgefühl sind üblich.