Fettlebererkrankung – die stille Epidemie
Die Fettlebererkrankung ist in den letzten Jahren aufgrund steigender Prävalenz zunehmend in den Fokus der Aufmerksamkeit getreten. Ihre Häufigkeit wird in westlichen Industrieländern derzeit mit ca. 25–30 % angegeben – bei Patienten mit Diabetes mellitus und Adipositas liegt sie noch deutlich höher.
Neuer Begriff: „metabolic (dysfunction-)associated fatty liver disease“
Die ursprüngliche Terminologie der nichtalkoholischen Fettlebererkrankung („nonalcoholic fatty liver disease“, NAFLD) war definiert als Steatose der Leber unter Ausschluss von signifikantem Alkoholkonsum oder anderen Ursachen für eine sekundäre Steatose. NAFLD umfasste somit ein Spektrum von der „blanden“ Steatose über die nichtalkoholische Fettleberhepatitis („nonalcoholic steatohepatitis“, NASH, Ballonierung der Hepatozyten, entzündliche Infiltrate) über Fibrose und Zirrhose bis hin zu Komplikationen der Zirrhose wie dem hepatozellulären Karzinom (HCC) reichend. Der Begriff MAFLD („metabolic [dysfunction-]associated fatty liver disease) setzt nun die Assoziation mit Stoffwechselstörungen (Übergewicht/Adipositas, Diabetes mellitus Typ 2, metabolische Dysregulation) in den Mittelpunkt und berücksichtigt, dass es mehrere überschneidende Ursachen und treibende Faktoren gibt. Dies soll weiters dazu führen, verschiedene Subtypen zu definieren, um das klinische Management zu verbessern. Aber ist das nun nur alter Wein in neuen Schläuchen, oder hilft uns diese neue Nomenklatur? Hier ist zu sagen, dass diese Positivassoziation mit einer metabolischen Dysfunktion sicher die klinische Realität besser abbildet als der etwas artifizielle Ausschluss von Alkohol. In der klinischen Praxis stellen diese Patienten und das Krankheitsbild eine heterogene Gruppe dar, die durch Lebensstil (Alkohol, Ernährung, Bewegung), genetische Faktoren (z. B. PNPLA3), Alter, Geschlecht, Mikrobiom und unterschiedliche metabolische Störungen (Diabetes, Hyperlipidämie, Adipositas, Insulinresistenz, arterielle Hypertonie, metabolisches Syndrom) charakterisiert sind. Ob sich mit diesem Konzept Subtypen besser definieren und damit individualisierte Behandlungspfade und Algorithmen ausarbeiten lassen, muss letztendlich durch Studien verifiziert werden.
Klinisches Management
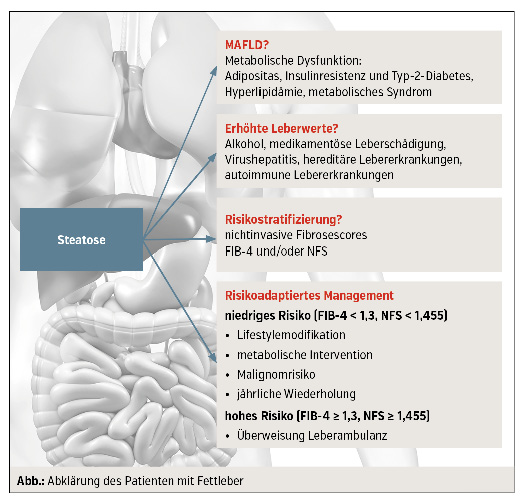
Angesichts der hohen Prävalenz einer Fettleber bei metabolischen Erkrankungen kommt dem Arzt für Allgemeinmedizin und/oder dem niedergelassenen Internisten eine entscheidende Rolle im klinischen Management der Patienten mit Fettlebererkrankung zu. Bei Vorhandensein einer sonografischen Fettleber sollte man immer auch an Diabetes mellitus, kardiovaskuläre Erkrankungen und in Abhängigkeit des Alters an die Assoziation mit Malignomen (z. B. Kolonkarzinom) denken. Die initiale Abklärung der erhöhten Leberwerte erfordert eine genaue Anamnese (Medikamente, Alkohol, metabolische Komorbiditäten) sowie eine Abklärung hinsichtlich weiterer behandelbarer Lebererkrankungen (Virushepatitis, genetische Lebererkrankungen, autoimmunologische Lebererkrankungen).
Eine zentrale Frage ist, welche Patienten an ein Zentrum mit Leberambulanz zugewiesen werden sollten. Die Höhe der Transaminasen korreliert nicht mit histologischen Befunden und ist somit für die Bestimmung des Stadiums der Erkrankung bzw. Abschätzung der Prognose nicht hilfreich. Im Gegenteil können die ALT-Werte bei Fortschreiten zur Zirrhose bis in den Normalbereich absinken. Prognostisch relevant für die Patienten ist das Vorhandensein einer Steatohepatitis bzw. der Grad der Fibrose.
NASH-Patienten zeigen im Vergleich zu gesunden Kontrollpersonen eine erhöhte Gesamtmortalität, wobei hier auch die kardiovaskuläre Mortalität zu beachten ist. NASH-Patienten haben aber auch ein hohes Risiko einer Fibroseprogression und somit ein hohes Risiko, eine Leberzirrhose und ein hepatozelluläres Karzinom zu entwickeln. Die Diagnose einer NASH benötigt allerdings die Durchführung einer Leberbiopsie, was in der klinischen Praxis aufgrund der hohen Prävalenz der Fettleber nicht universell durchführbar ist, die Indikation ist auf individueller Basis zu stellen. Hier ist eine Selektion der Patienten wichtig. Einerseits konnten als Hauptrisikofaktoren für die NASH das Vorhandensein von Adipositas, Insulinresistenz und Typ-2-Diabetes, Fettstoffwechselstörungen und das metabolische Syndrom identifiziert werden, andererseits können nichtinvasive Verfahren und aus Laborwerten errechnete Scores hier hilfreich sein.
Hier sind ultraschallbasierte Scherwellen-Elastografie und andererseits die transiente Elastografie (TE; FibroScan®, Echosens) zu nennen. Fortgeschrittene Fibrose bzw. das Vorliegen einer Zirrhose kann mit guter Genauigkeit identifiziert werden. Eine Unterscheidung zwischen einer blanden Fettleber und einer NASH ist mittels dieser Verfahren nicht möglich. Ein Nachteil ist gegenwärtig die eingeschränkte Verfügbarkeit der Methoden.
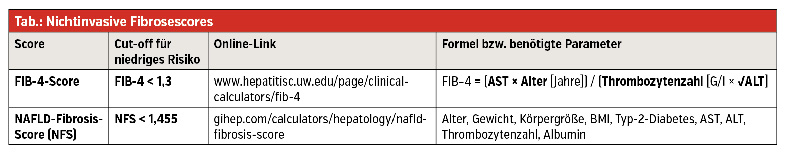
Leichter verfügbar sind Scores, die aus klinischen Routineparametern entwickelt und bei Fettlebererkrankungen evaluiert wurden. Diese können helfen, den Fibrosegrad von Patienten mit Fettlebererkrankung abzuschätzen und damit Hilfestellung in der Entscheidung über den weiteren Behandlungspfad liefern. In diesem Zusammenhang sind v. a. der Fibrosis-4-Index (FIB-4) und der NAFLD-Fibrosis-Score (NFS) anzuführen. Die Scores werden aus Routinelaborparameter und Patientenmerkmalen errechnet. Sie können daher einfach und kostengünstig bestimmt bzw. berechnet werden (Tab.). Weitere Vorteile liegen (im Vgl. zur invasiven Leberbiopsie) im fehlenden Risiko für den Patienten und im fehlenden „sampling error“ sowie in der leichten seriellen Wiederholbarkeit. So kann z. B. bei einem FIB-4 von < 1,3 eine fortgeschrittene Leberfibrose mit hoher Zuverlässigkeit (NPV: 90 %) ausgeschlossen werden. Hier sollte eine Observanz mit Lifestyle- und, wenn indiziert, medikamentös-metabolischer Intervention (Diabetes, Hyperlipidämie, arterielle Hypertonie) durchgeführt werden. Auf das assoziierte kardiovaskuläre und Malignomrisiko sollte geachtet und die Fibrosescores in z. B. 12-monatigen Abständen wiederholt werden. Demgegenüber qualifizieren sich Patienten mit höherem FIB-4 für eine weitere Abklärung bzw. Überweisung an eine Leberambulanz (Abb.). Für den NAFLD-Fibrosis-Score (NFS) wird ein Cut-off von 1,455 angegeben (Tab.).
Therapie der Fettlebererkrankung
Eine Säule mit gut dokumentiertem Benefit ist die Lifestylemodifikation mit Zunahme der körperlichen Aktivität und Gewichtsreduktion. Die Herausforderung in der klinischen Praxis besteht hier in einer Etablierung eines anhaltenden kontinuierlichen Effektes, welcher außerhalb vom Setting klinischer Studien oft nur schwer erreichbar ist.
Bezüglich der medikamentösen Therapie gibt es derzeit weiterhin kein spezifisches zugelassenes Medikament, sodass diesbezüglich die Therapie im Rahmen von klinischen Studien zu empfehlen ist. Für den Einsatz von Vitamin E (400–800 I. E./Tag) und Pioglitazon gibt es „weiche“ Empfehlungen von Fachgesellschaften. Hier sind potenzielle Nebenwirkungen zu beachten, und die Indikation ist individualisiert zu stellen. In Studien konnten GLP-1-Analoga und PPAR-Agonisten vielversprechende Ergebnisse zeigen, sodass künftig mit neuen medikamentösen Therapieoptionen zu rechnen ist. Bei der Therapie der konkomitanten metabolischen Störung sollte das Stadium der Lebererkrankung bzw. der Effekt auf die Fettlebererkrankung berücksichtigt werden. Nicht zuletzt ist die Wertigkeit eines gesunden Ernährungs- und Lebensstils im Sinne einer Prävention zu unterstreichen, welcher mit gegenwärtigen Entwicklungen (zunehmende Bildschirmzeit) nicht immer in Einklang zu bringen ist, damit die stille Epidemie in einigen Jahren durch gehäuftes Auftreten von fortgeschrittenen Lebererkrankungen mit assoziierten Komplikationen nicht unter Umständen zu einer lauten wird.