HERZ & GEFÄSSE: Frühe Aufklärung vonnöten
Prävention kardiovaskulärer Erkrankungen
Kardiovaskuläre Erkrankungen sind mit 42% nach wie vor Todesursache Nummer eins in Europa, in 20% durch koronare Ursachen – und das trotz der drastischen Mortalitätsreduktion des Herzinfarkts. Ein Grund dafür ist sicher die demografische Entwicklung. Univ.-Prof. Dr. Franz Weidinger: „Die ‚Reparaturmedizin‘ ist schon ziemlich ausgereizt, weshalb der nächste Schritt in die Richtung gehen sollte, die Prävention mehr zu forcieren. Daher ist es nach wie vor wichtig, alles zu tun, um frühzeitig mehr Patienten zu erreichen, mehr Bewusstsein in der Bevölkerung zu schaffen, durch mehr Laieninformation für gesundes Leben. Auch das Rauchverbot gehört dazu. Länder wie Italien oder Frankreich, wo es auch große Lobbys gibt, haben das sehr schnell durchgesetzt. In Frankreich überlegt man sogar, das Rauchen auch an öffentlichen Plätzen zu verbieten. In Österreich sind wir da im europaweiten Vergleich leider weit hinten.“
Weiterer Ansatzpunkt ist natürlich die Ernährung. Weidinger: „Das ist eine Verknüpfung aus individueller Einstellung und Nahrungsangebot wie Junk-Food. Auch sozioökonomische Faktoren spielen hier eine Rolle – der Anteil an Adipösen nimmt in einkommensschwächeren Bevölkerungsschichten zu. Die Zunahme an übergewichtigen Kinder bereitet Sorgen – das ist ein Alarmzeichen.“ Auch Bewegung spielt natürlich eine große Rolle. Weidinger: „Ein Ansatz wäre der Versuch, Bewegung ins tägliche Leben zu integrieren, zum Beispiel mehr zu Fuß zu gehen oder mit dem Rad zur Arbeit zu fahren.“
Neue Hypertonie-Leitlinien: Zielwerte gelockert, alles ist erlaubt
Vor Kurzem wurden von der European Society of Hypertension (ESH) und der European Society of Cardiology (ESC) neue Guidelines zum Management der arteriellen Hypertonie herausgegeben. Der systolische Zielwert liegt nun für fast alle Patienten bei 140 mmHg. Weidinger: „Die stärkere Absenkung als 140/90 mmHg ist also nicht obligat – das wird viele Ärzte in ihrer Erfahrung bestätigen und die Behandlung auch etwas erleichtern.“
Eine wichtige Änderung ergibtsich bei der Wahl der Medikamente. Die Leitlinien betonen die Notwendigkeit, dass bei Hochrisikopatienten häufig nur eine Kombination aus mindestens zwei Medikamenten den Blutdruck anhaltend senken kann, und geben praktische Hinweise für Kombinationsstrategien. Wichtiger als die Methode der Senkung sei, dass der Patient den Zielwert in angemessener Zeit erreicht.
„Die ‚klassischen‘ Medikamente wie Diuretika, Betablocker, Kalziumantagonisten, ACE-Hemmer und Angiotensin-Rezeptorblocker werden alle als gleichwertig eingestuft, eine frühe Kombinationstherapie wird empfohlen. Von einer Kombination zweier RAAS-Antagonisten wird aufgrund der höheren Inzidenz von Hyperkaliämie abgeraten“, so Weidinger.
Neues gibt es zur renalen Denervation: Rezente Daten sorgen für großen Aufruhr – eine Studie wurde wegen fehlender Effektivität der Methode frühzeitig gestoppt, die gewünschte Blutdrucksenkung von mindestens –15 mmHg nicht erreicht. Die genaue Präsentation dieser Daten wird allerdings erst Ende März erfolgen. Hier wird noch viel diskutiert werden; die Zielgruppe für diese Methode ist wahrscheinlich viel kleiner als man erhofft hat, es muss also besser selektiert werden. Die Einschlusskriterien sollten auf einer 24-Stunden-Blutdruckmessung basieren und nicht auf Office-Werten.
Stabile Angina pectoris
Die Bedeutung moderner Herz-Bildgebungsverfahren wie MR-Angiografie oder Herz-CT ist in der Diagnose der koronaren Herzerkrankung bei Patienten mit stabiler Angina pectoris mehr in den Vordergrund gerückt. Weidinger: „Im Gegensatz zur Leitlinie 2006 wird den bildgebenden Belastungsuntersuchungen mehr Gewicht verliehen, während die geringe Sensitivität der Ergometrie als deutlich limitierend hervorgehoben wird. Invasive Koronarangiografie und die Revaskularisation, also die Wiederherstellung der Durchblutung durch Katheterinterventionen oder eine Bypass-Operation, werden vor allem für Hochrisikopatienten empfohlen. Hochrisiko wird als eine geschätzte Jahresmortalität von mehr als 3% definiert.“
In den diagnostischen Algorithmen wird wieder mehr Augenmerk auf die Vortestwahrscheinlichkeit der Erkrankung gelegt. Diese Wahrscheinlichkeit, an einer koronaren Herzerkrankung zu leiden, wird anhand der statistischen Daten einer großen Patientengruppe bestimmt.
Weidinger: „Die Bedeutung funktioneller Gefäßstörungen, zum Beispiel einem koronaren Spasmus oder mikrovaskulärer Erkrankungen, wurde stärker hervorgehoben. Diese funktionelle Komponente betrifft vor allem Patienten, oft Frauen, die bei stabiler Angina pectoris eine invasive Koronarangiografie erhalten, in der sich dann herausstellt, dass sie keine Einengungen an den großen Herzkranzgefäßen haben.“
Die Kontrolle der Herzfrequenz ist ein neues Behandlungsziel der aktuellen Leitlinie. Therapie der Wahl sind dabei Betablocker oder Kalziumkanal-Blocker.
Eine neue Substanz ist Trimetazidin (Vastarel), welches als Zusatztherapie zur symptomatischen Behandlung von stabiler Angina pectoris angewendet werden kann, wenn die Patienten durch eine antianginöse First-Line-Therapie nicht ausreichend eingestellt sind oder diese nicht vertragen. Trimetazidin ist ein neuartiges Arzneimittel mit antianginösen Eigenschaften, dessen Angriffspunkt im kardialen Energiestoffwechsel liegt. Es hält den zellulären Energiestoffwechsel im Falle einer Ischämie aufrecht und verhindert damit ein Absinken des intrazellulären ATP-Gehalts. Auf diese Weise unterstützt Trimetazidin die Aufrechterhaltung der zellulären Homöostase. Die antiischämische Wirkung wird ohne Beeinflussung der Hämodynamik erzielt.
Weidinger: „Die Palette für eine optimale medikamentöse Behandlung der stabilen Angina pectoris ist sehr breit und sollte auch ausgeschöpft werden.“
Myokardinfarkt
Wesentliche Säulen einer erfolgreichen Behandlung bei STEMI sind einerseits die medikamentöse Therapie, andererseits ist die rasche Durchführbarkeit einer Primär-PCI (perkutane koronare Intervention) für die Prognose ausschlaggebend. Wir können nun auf über zehn Jahre primäre PCI als bevorzugte Reperfusionsstrategie beim Myokardinfarkt zurückblicken. Weidinger: „In Österreich haben sich viele Netzwerke in den Bundesländern etabliert. Im Herzinfarktregister sieht man eine konstant niedrige Mortalität von < 5%, bei nicht schockierten Patienten sogar unter 2% – das ist auch international sehr gut. Optimierungsmöglichkeiten gibt es noch bei der Reaktionsgeschwindigkeit der Patienten – sie warten noch immer zu lange, bis sie die Rettung rufen. Hier herrscht gemäß ‚Time is Muscle‘ sicher noch Aufklärungsbedarf.“
Rhythmusstörungen
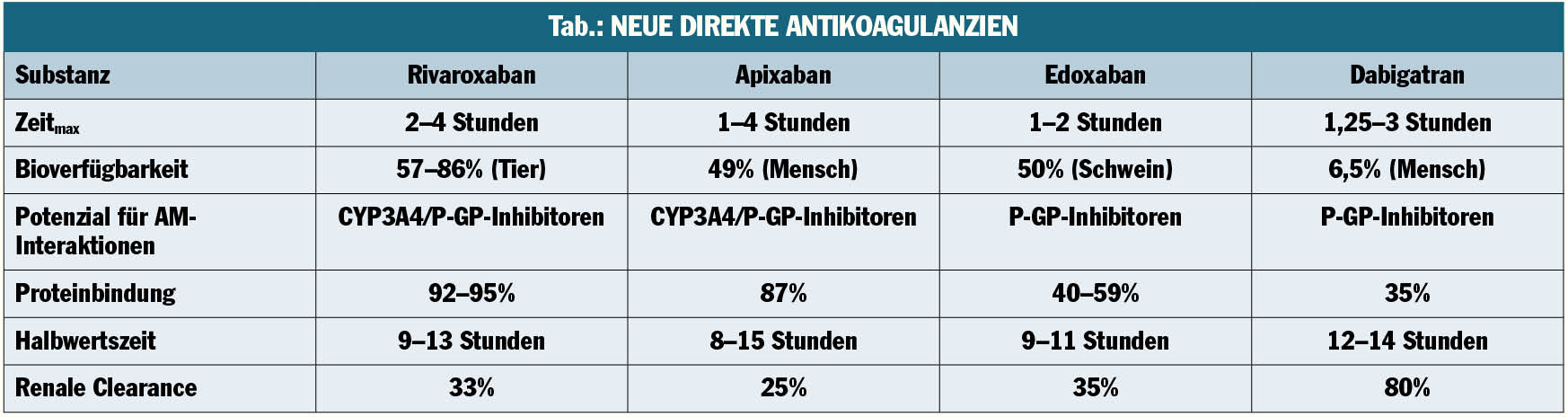
Das dominante Thema auf diesem Gebiet ist Vorhofflimmern, bei dem sich die neuen, direkten Antikoagulanzien (NOAK, s. Tab.) zunehmend etablieren. „Wir treten aus der Phase heraus, in der die Krankenkassen die Erstattung dieser Präparate nicht bewilligt haben – das hat sich jetzt relativ schnell geändert, wenn man die Notwendigkeit der Verschreibung begründet, also z.B. Marcoumar-Unverträglichkeit, schlechte Einstellbarkeit oder auch als First-Line-Therapie, wenn anzunehmen ist, dass der Patient durch sein soziales Umfeld, Alter etc. nicht regelmäßig zu den INR-Kontrollen kommen kann. Die Compliance muss natürlich auch bei NOAK gewährleistet sein. Bei allen vier NOAK weisen die Studien in dieselbe Richtung – mehr Sicherheit, nämlich weniger tödliche Hirnblutungen bei zumindest gleicher, wenn nicht besserer Effektivität. Über den Umgang mit diesen neuen Präparaten werden wir noch viel lernen müssen – derzeit sind einige Empfehlungen zum Umgang mit den NOAK in den diversen Situationen, z.B. perioperativ, in Entwicklung bzw. bereits vorhanden“, so Weidinger.
Ein sehr interessanter und kurativer Ansatz ist die Pulmonalvenenisolation, die zunehmend angeboten wird bei jungen Patienten oder solchen, die keine Medikamente ausprobieren wollen. Weidinger: „Diese invasive, zeitaufwändige Methode ist mit einem gewissen Risiko verbunden, daher ist die Indikation natürlich streng zu stellen. Sie ist außerdem spezialisierten Zentren vorbehalten.“
Herzinsuffizienz
Weidinger: „Ein interessantes und intensiv beforschtes Feld ist die diastolische Herzinsuffizienz, also bei erhaltener Auswurffraktion. Von der im Herbst 2013 präsentierten TOPCAT-Studie mit Spironolacton (vs. Placebo) hat man sich erhofft, eine Therapie für diese häufige Form der Herzschwäche zu finden. Dieser Wunsch hat sich leider nicht erfüllt, relevante Unterschiede gab es weder bei der kardiovaskulären Mortalität noch beim Endpunkt Herzstillstand. Die Rate der Klinikeinweisungen wegen Herzinsuffizienz wurde durch Spironolacton allerdings signifikant verringert.“
Zur kardialen Resynchronisationstherapie (CRT) ist zu sagen, dass die Ergebnisse der Studie ECHO-CRT gegen einen Einsatz bei Patienten mit Herzinsuffizienz und schmalem Kammerkomplex (QRS-Breite < 130 ms) sprechen. Der primäre Endpunkt war Tod oder Hospitalisierung wegen Verschlechterung der Herzinsuffizienz. Weidinger: Nach einem mittleren Follow-up von 19,4 Monaten zeigte sich ein Trend zu einer nichtsignifikanten Verschlechterung des primären Endpunktes durch CRT, die Mortalität war in der CRT-Gruppe sogar signifikant erhöht.“
Zusammenarbeit Kardiologie und Allgemeinmedizin
Weidinger: „Wir versuchen die Kooperation mit den niedergelassenen Allgemeinmedizinern durch Fortbildungsangebote zu fördern und den Informationsaustausch zu pflegen. Die Rolle der Allgemeinmediziner speziell in der rechtzeitigen Erkennung von gefährlichen Situationen und Erkrankungen ist sehr wichtig – z.B. beim Hochrisikopatienten mit Vorhofflimmern. Sie sollten auch über Vor- und Nachteile der neuen Medikamente informiert sein, da Langzeitpatienten in der Dauerkontrolle beim Allgemeinmediziner oder beim Internisten stehen. Die niedergelassenen Ärzte sind es ja, die Therapieentscheidungen mittragen und fortsetzen müssen.“
Erwartungen für 2014
Gespannt darf man, so Weidinger, auf die neuen Guidelines sein, die am ESC-Kongress Ende August vorgestellt werden – z.B. zur myokardialen Revaskularisation: „Hier wird es ein Update geben zu Bypass vs. PCI, da sind Diskussionen vorprogrammiert.“
Weitere wichtige Guidelines werden jene zu akuter Pulmonalembolie, Kardiomyopathien, aortalen Erkrankungen und Non-Cardiac-Surgery sein. Bei Letzteren geht es um ein Assessment bei kardialen Patienten vor nichtkardialen Operationen.