Menopausale Hormontherapie 2016
Ein Konsensuspapier, herausgegeben von der Österreichischen Menopausegesellschaft und der Österreichischen Gesellschaft für Sterilität, Fertilität und Endokrinologie, fasst den aktuellen Stand der Forschung zu diesem Thema zusammen und soll Ärzte in der Praxis dabei unterstützen, die richtige, für die jeweilige Patientin individuelle Therapie zu erstellen.
Zwischen Euphorie und Ernüchterung
Vor rund 20 Jahren trat die Hormonersatztherapie ihren Siegeszug an. Wechselbeschwerden, die als Folge der veränderten Hormonlage nach der Menopause (= letzte Menstruationsblutung) die Lebensqualität vieler Frauen beeinflussen, schienen durch die medikamentöse Substitution der fehlenden Hormone ein für allemal der Vergangenheit anzugehören. Auch die gefürchteten Langzeitfolgen des postmenopausalen Hormonmangels wie Osteoporose und die Erhöhung des Risikos für Herz-Kreislauf-Erkrankungen schienen durch die MHT (= menopausale Hormontherapie; früher: HRT) gebannt. Die Euphorie war grenzenlos: Es schien ein „Jungbrunnen“ gefunden, der Frauen jugendliches Aussehen sowie ein weitgehend beschwerdefreies und gesundes Leben bis ins hohe Alter verhieß.
Doch vor etwas mehr als zehn Jahren kam die große Ernüchterung: Die WHI-Studie (Women’s Health Initiative) schien zu belegen, dass der Einsatz von Östrogenen und Gestagenen lebensgefährliche Nebenwirkungen wie Herzinfarkt, Schlaganfall, Thrombose, Brustkrebs haben kann – und das in unerwartetem Ausmaß. Dies führte dazu, dass die Hormonersatztherapie ziemlich in Verruf geriet.
In der Zwischenzeit wurden zahlreiche Studien durchgeführt, die diese Ergebnisse relativieren. Nun ist es an der Zeit, die Dinge richtigzustellen und mit Mythen aufzuräumen.
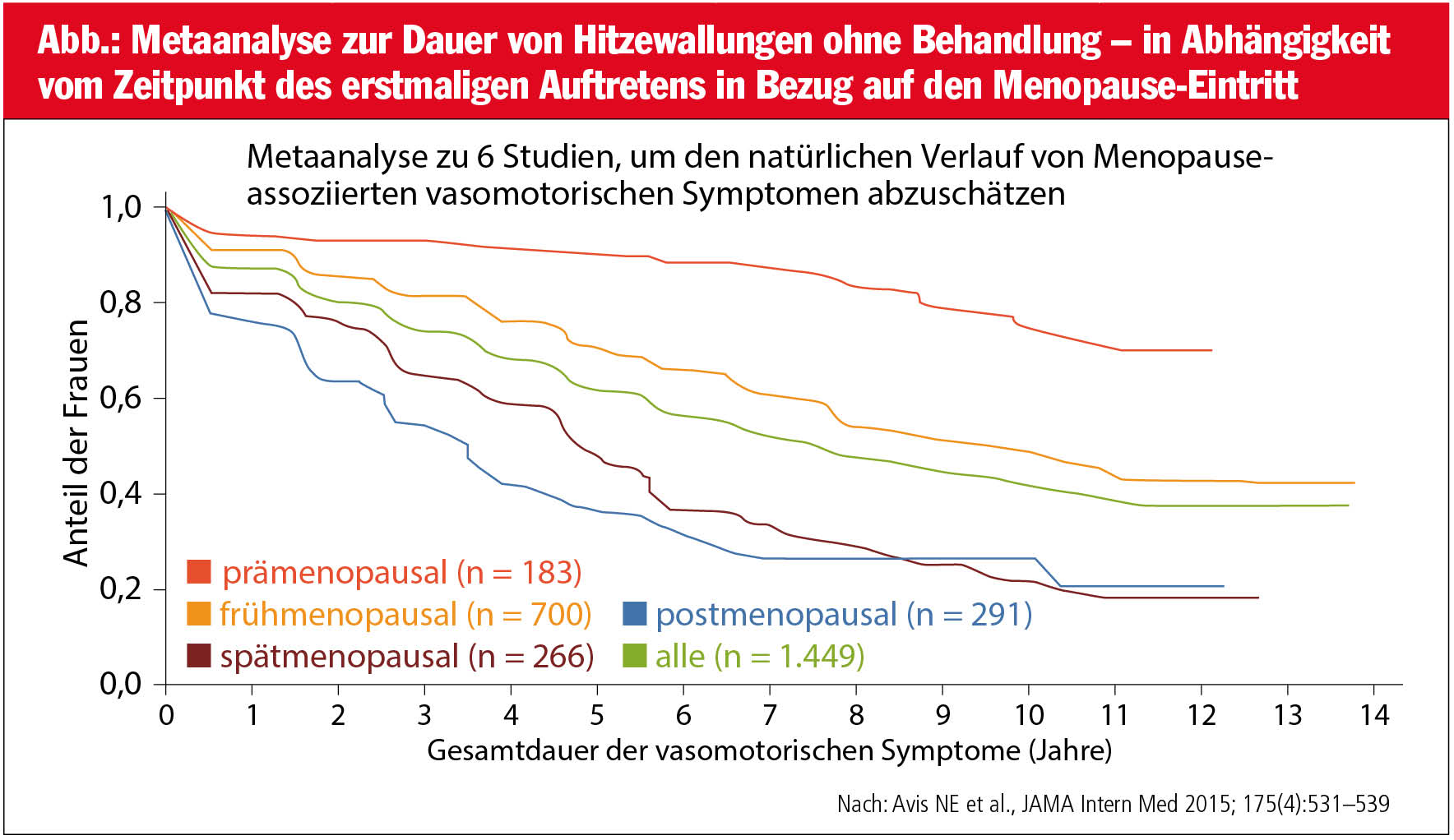
Warum wird die WHI-Studie heute in einem anderen Licht gesehen? In dieser Studie waren 70% der einbezogenen Frauen bei Beginn der MHT bereits über 60 Jahre alt und hätten aufgrund fehlender menopausaler Beschwerden (lediglich 10%) sowie bestehender Vorerkrankungen sowie Kontraindikationen gar keine MHT erhalten sollen. Rezentere Publikationen, Leitlinien und Expertenmeinungen kommen heute zu dem Schluss, dass bei frühem Therapiebeginn – idealerweise innerhalb der ersten Monate nach der Menopause – bei differenzierter Indikationsstellung und Berücksichtigung des individuellen Beschwerde- und auch Risikoprofils eindeutig der Nutzen der MHT gegenüber potenziellen Risiken überwiegt. Bei MHT-Anwenderinnen ist darüber hinaus die Gesamtmortalität niedriger als ohne MHT.
Update zu den Leitlinien 2016
Welche Frauen kommen für die Behandlung in Frage? Man muss sich an den Hormonmangelsymptomen orientieren; es hängt ausschließlich von den körperlichen und psychischen Symptomen der Frau ab.
Die MHT stellt die effizienteste Therapie bei Hitzewallungen und Schweißausbrüchen, urogenitalen und psychischen Symptomen des klimakterischen Syndroms dar. Zusätzlich ist die MHT hinsichtlich präventiver Wirkung zur Prophylaxe der Osteoporose als Second-Line-Therapie zugelassen.
Dauer, Zeitpunkt, Dosierung und Applikation der MHT: Prinzipiell orientieren sich Art, Dauer, Dosierung und Darreichungsform der MHT immer am Beschwerdebild und der subjektiven Befindlichkeit der Patientin. Aus diesem Grund sollte jede MHT mit einer individuell niedrigen Dosis begonnen und die Dosis entsprechend der Symptomintensität angepasst werden. Aufgrund des Sicherheitsprofils von Dydrogesteron und mikronisiertem Progesteron werden die zwei Gestagene als bevorzugte Gestagene für Frauen mit Gebärmutter von der IMS (International Menopause Society) und der EMAS (European Menopause and Andropause Society) empfohlen. In einer rezenten Studie konnte gezeigt werden, dass eine sog. „Ultra Low Dose“-MHT, d.h. 0,5 mg Estradiol/2,5 mg Dydrogesteron, durchaus effektiv in Bezug auf eine Reduktion vasomotorischer Beschwerden und eine Verbesserung der Lebensqualität bei gleichzeitig hoher Amenorrhö-Rate und guter Verträglichkeit ist.
Wirkung der MHT auf das Herz-Kreislauf-System: Das sogenannte „Window of Opportunity“ (= Beginn der Therapie vor dem 60. Lebensjahr oder in den ersten zehn Jahren nach der Menopause) wirkt sich günstig auf die Herz-Kreislauf-Situation aus, sodass die MHT hier potenziell als kardioprotektiv einzustufen ist.
Wirkung der MHT auf den Knochen: Die MHT ist bezüglich der Prävention von osteoporotischen Frakturen bei Frauen mit erhöhtem Risiko vor dem 60. Lebensjahr oder innerhalb von zehn Jahren nach der Menopause effektiv und angemessen. Die unbegründet frühzeitige Beendigung einer MHT führt logischerweise nach einer etwa zweijährigen Latenzzeit wieder zu einem Anstieg von Fragilitätsfrakturen inklusive Hüftfrakturen und sollte daher vermieden werden.
Wirkung der MHT auf das Mammakarzinom: Die derzeitige Datenlage spricht gegen den Einsatz einer MHT, wenn eine Frau bereits an Brustkrebs erkrankt ist oder war. Es gibt jedoch keinen Beweis, dass eine MHT kausal Brustkrebs auslösen könnte. Das mit MHT-assoziierte Brustkrebsrisiko ist ein komplexes Thema und hängt in erster Linie von individuellen Risikofaktoren und dem Lebensstil ab. Übermäßiger Alkoholgenuss (mehr als zwei Gläser pro Tag) und mangelnde körperliche Betätigung können zu einem vielfach erhöhten Brustkrebsrisiko führen, während die absolute Risikoerhöhung durch eine MHT als gering einzustufen ist.
Die Wahl des eingesetzten Gestagens sowie die Anwendungsdauer sind wichtige Einflussfaktoren, während es zwischen oraler und transdermaler Applikation keinen Unterschied hinsichtlich des Brustkrebsrisikos zu geben scheint. Eine kombinierte MHT kann das Brustkrebsrisiko unter Umständen erhöhen, wobei Dydrogesteron und mikronisiertes Progesteron mit einem niedrigeren oder keinem erhöhten Risiko verbunden sein dürften.
Die absolute Risikoerhöhung durch MHT ist gering, und das Risiko verringert sich weiter nach Behandlungsende.
Literatur beim Verfasser
* „Österreichisches Konsensuspapier Hormonersatztherapie“ der Österreichischen Menopausegesellschaft und der Österreichischen Gesellschaft für Sterilität, Fertilität und Endokrinologie.
Praktische Anwendungsempfehlungen
- Erstellen einer klaren Indikation zur MHT je nach Schweregrad der vorherrschenden Beschwerdesymptomatik
- Erfassen eines individuellen Risikoprofils mithilfe der Eigen- und Familienanamnese mit besonderem Augenmerk auf zerebrovaskuläre Ereignisse, familiäres Mamma- und Ovarialkarzinomrisiko sowie Gallenblasenerkrankungen
- Bei erhöhtem zerebrovaskulären Risiko zusätzlich Karotisdoppleruntersuchung zur Abklärung
- Genaue Aufklärung über Nutzen und Risiko einer MHT und über notwendige Begleitmaßnahmen wie Gewichtsreduktion, Nikotinabstinenz, lediglich moderaten Alkoholkonsum und regelmäßige Bewegung
- Aufklärung über möglichen zusätzlichen Nutzen der MHT im Sinne der Prävention in Hinblick auf Osteoporose, kolorektales Karzinom und kardiovaskuläre Erkrankungen, wobei hier das sogenannte „Window of Opportunity“ in den ersten postmenopausalen Jahren zu beachten ist
- Möglichkeit der Anwendung des proCompliance-Aufklärungsbogens Gyn 36 als zusätzliches „Kommunikations- und Aufklärungselement“ (http://shop.thieme-compliance.de/tcgwebshop storefront/Artikel/proCompliance)
- Beginn der MHT mit möglichst niedriger Dosierung – bei persistierender Beschwerdesymptomatik schrittweise Dosissteigerung
- Mammografie vor Ersteinstellung mit besonderem Augenmerk auf die Brustdichte, anschließende Kontrollen wie im Brustkrebsfrüherkennungsprogramm vorgesehen
- Bei Ersteinstellung genaue gynäkologische Kontrolle mit PAP-Abstrich und vaginalem Ultraschall inkl. Dokumentation der Endometriumdicke
- Ein- bis zweimal jährliche Kontrollen mit gynäkologischer Untersuchung (gegebenenfalls inklusive vaginalem Ultraschall) und wenn nötig Abnahme biochemischer Parameter (z.B. bei Verdacht auf Überdosierung)
- Im Gespräch Überprüfung der Wirksamkeit der MHT und bei Beschwerdefreiheit Empfehlung einer Dosisreduktion
- Je nach Befindlichkeit der Patientin Absetzversuch der MHT (bei hoher Dosierung nach Ausschleichphase), um die MHT auf die individuell notwendige Mindestanwendungsdauer zu beschränken
Nach: Österreichisches Konsensuspapier Hormonersatztherapie, 2016*