Tausend Jahre bekannt und unheilbar
Diese neurologische Erkrankung bedeutet für viele Patienten mehrmals pro Monat bis täglich eine massive Einschränkung der Lebensqualität. Nicht nur, weil der auftretende Kopfschmerz stark in der Intensität ist, die Licht- und/oder Lärmempfindlichkeit die Patienten an einen ruhigen, dunklen Ort zwingt und es gegebenenfalls auch zu Erbrechen, jedoch zumindest zu Übelkeit kommen kann, sondern auch, weil die Erkrankung unbehandelt bis zu sieben Tage andauern kann. Begleiterkrankungen wie Depression und Angststörung können vor allem bei der chronischen Form (an mehr als 15 Tagen pro Monat Kopfschmerzen, davon mindestens acht Migränetage) noch dazu auftreten. Dass dadurch die Lebensqualität weiter sinkt, muss nicht explizit erwähnt werden. Auch deswegen spricht man heutzutage bei der Beurteilung des Krankheitsverlaufs und der therapeutischen Maßnahmen von der sogenannten Gesamtschmerzlast („total burden of pain“) und der interiktalen Schmerzlast („interictal burden of pain“).
Während sich der Score für die Gesamtschmerzlast aus der Monatssumme der Stunden der Migräneattacken multipliziert mit ihrem maximalen Schweregrad ergibt, beschreibt die „interictal burden of pain“ das Phänomen, dass viele Patienten auch an den Tagen zwischen den Attacken nicht völlig schmerzfrei bzw. physisch wie psychisch durch die Erkrankung belastet sind.
Eingeleitet durch eine ein bis zwei Tage andauernde Prodromalphase mit Symptomen wie Gähnen, Müdigkeit, vermehrtem Harndrang, Konzentrationsstörungen, Heißhunger und vielem mehr, klingt eine Attacke nach der Kopfschmerzphase unterschiedlich stark und lang mit sogenannten „Kater“-ähnlichen Symptomen aus, insgesamt kann eine Migräneattacke daher unbehandelt bis zu einer Woche dauern.
Neue, multimodale Therapiemaßnahmen
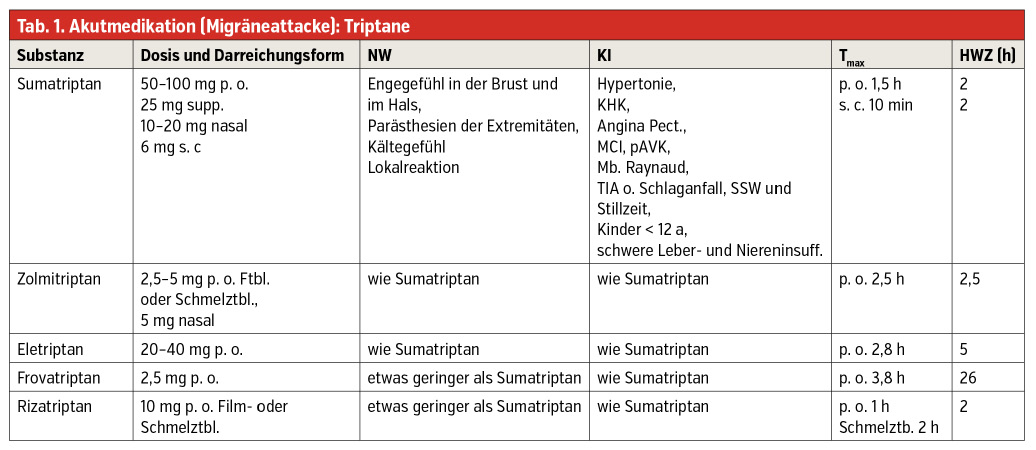
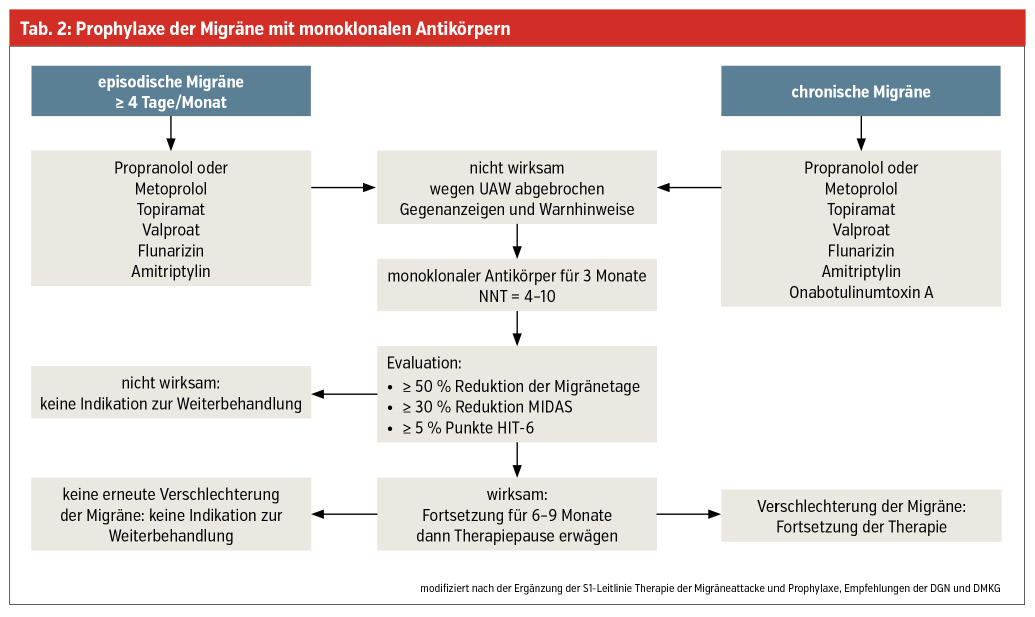
Muss das so sein, vor allem 2021? Definitiv nicht! Die Forschung steht natürlich ganz und gar nicht still, weder hinsichtlich pathophysiologischer Erklärungsmodelle der Genese und des Ablaufs der Attacke noch hinsichtlich neuer therapeutischer Möglichkeiten. Zu Ersterem wissen wir längst, dass es für jede einzelne der oben beschriebenen Phasen durch PET-Studien und funktionelle MRT-Untersuchungen Beweise dafür gibt, dass es in Migräne-Gehirnen selbst zwischen den Attacken (interiktal) definitiv zu gegenüber Nicht-Migräne-Gehirnen veränderten Aktivierungszuständen bestimmter Areale wie z. B. des Hypothalamus kommt. Therapeutisch können wir für jeden unserer Patienten heute durch multimodale Therapieansätze die Lebensqualität definitiv verbessern. Nichtmedikamentöse Therapieverfahren wie Entspannungstechniken u. ä. oder Ausdauersport stellen die Basis jeder Migränetherapie dar. Seit langem gibt es spezifische Medikamente zur Attackentherapie; die Triptane (Tab. 1), diese werden aller Voraussicht nach 2022 ergänzt durch Lasmiditan, einen weiteren Agonisten an einem Subrezeptor (F) der 5-HT-Rezeptoren, ebenso als akut einsetzbar klopfen die sogenannten Gepante (small molecules) bereits an. Diese „attackieren“ das CGRP, ein Eiweißmolekül, das wesentlich an der Pathogenese der Migräne beteiligt ist und bereits seit Jahren das Ziel der monoklonalen Antikörper in der prophylaktischen Therapie darstellt. Mit diesen gelingt es oftmals, therapeutische Ziele von 100 % migränefreien Monaten zu erreichen. Wer hätte das noch vor fünf Jahren mit den bisherigen Prophylaktika anzustreben gewagt (Tab. 2)?
Zerebrale Bildgebung notwendig?
Ist eine zerebrale Bildgebung initial notwendig? Bei Erfüllen der jeweiligen Kriterien gemäß der International Headache Society (IHS) und einem unauffälligen neurologischen Status definitiv nicht. Der häufigste sekundäre Kopfschmerz ist übrigens der Medikamentenübergebrauchskopfschmerz, ein absolut ernst zu nehmender, jedoch keinesfalls per se lebensbedrohlicher.
Migräne: unterdiagnostiziert und untertherapiert
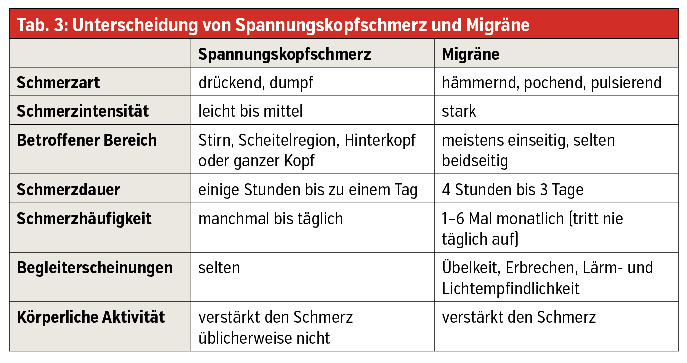
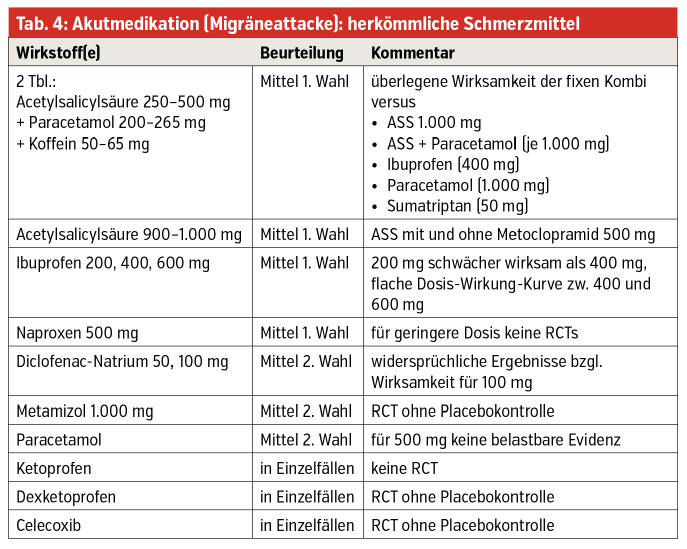
Warum aber muss nach wie vor beklagt werden, dass Migräne noch immer unterdiagnostiziert und daher auch untertherapiert ist? Fakt ist, dass die extrem niedrige Triptanverschreibung von nur 6 % gegenüber 1 Million Erkrankter in Österreich einen akuten Handlungsbedarf darstellt. Was vielleicht in Kassenordinationen fehlt, ist ausreichende Zeit für die Anamneseerhebung mit den Patienten, um den Kopfschmerz richtig zuzuordnen, denn die ist enorm wichtig, auch für die individuelle Therapieentscheidung (Tab. 3; Tab. 4). Da jeder primäre Kopfschmerz eine neurologische Erkrankung darstellt, muss auch jeder Patient einem Neurologen vorgestellt werden. Wie wir alle wissen, sind hierfür oftmals Wartezeiten in Kauf zu nehmen, die einen Stillstand vor allem auch in therapeutischer Hinsicht bedeuten. Diese Zeit kann jedoch wunderbar genützt werden, indem der Patient einen Kopfschmerzkalender bekommt.
Das Ziel „Lebensqualitätsverbesserung des Patienten“ zu erreichen, gelingt am besten gemeinsam, indem alle ärztlichen Anlaufstellen und auch der Patient selbst zusammenarbeiten. Denn auch die Eigenverantwortung unserer Patienten sowie deren Aktivität im therapeutischen Sinne – Stichwort Lebensstil, Ausdauersport, Entspannung, Vermeiden von Triggerfaktoren etc. – darf nie vergessen werden. Zurücklehnen und warten, was passiert, im schlimmsten Fall resignieren, war gestern!
| Kommentar | Migräne und Botox | ||
|---|---|---|
|
||
| Manche Patienten sprechen gut bis sehr gut auf regelmäßige Injektionen mittels Botulinumtoxin Typ A, kurz Botox, an, das bei Medizinern verschiedenster Disziplinen, z. B. Fachärzten für Neurologie oder für Plastische, Ästhetische und Rekonstruktive Chirurgie gegen diese Kopfschmerzform zur Anwendung kommt. Mithilfe von Botox, eines Nervengiftes, wird die Erregungsübertragung der Nerven auf die Muskeln gehemmt. Diese Nerven werden vermutlich bei manchen Patienten während eines Migräneanfalls so komprimiert, dass es zu Schmerzen kommt.
Das bestätigt auch die Tiroler Plastische Chirurgin Dr. Julia Cordin: „Ich wende Botox als Migränemittel regelmäßig an. Bei jenen Patienten, die durch Verspannungen des Frontalmuskels beeinträchtigt sind und deshalb unter Migräne leiden, hat es sich gut bewährt.“ Botox kann Migräne lindern oder sie mitunter für Monate verschwinden lassen und ist in Österreich seit 2012 als Medikament zugelassen (für Patienten mit chronischer Migräne, die bei einem Neurologen vorstellig werden). |