Förderung der Adhärenz bei oraler Tumortherapie
Über die letzten 20 Jahre kamen immer mehr orale Tumortherapien auf den Markt.1, 2 Dies stellt Patient:innen, Angehörige sowie Gesundheitspersonal vor neue Herausforderungen. Was auf den ersten Blick einfacher und bequemer erscheint, ist mindestens so komplex wie der Umgang mit parenteralen Tumortherapien. Die Konzepte „Adhärenz“ und „Selbstmanagement“ spielen im erfolgreichen Therapiemanagement eine große Rolle.
Adhärenz – eine komplexe Angelegenheit
Gemäß einem Bericht der Weltgesundheitsorganisation (WHO) verhält sich nur etwa die Hälfte aller chronisch kranken Personen, die in einer Langzeittherapie sind, adhärent.3 Adhärenz wird von der WHO definiert als „Ausmaß, in welchem das Verhalten des Patienten mit den Ratschlägen des Gesundheitspersonals übereinstimmt in Bezug auf Medikamenteneinnahme, Lebensstilveränderungen oder Symptomkontrolle“.3 Dabei nimmt die betroffene Person eine aktive Rolle ein. Im Gegenzug dazu steht der ältere Begriff „Compliance“, was soviel heißt wie Einverständnis, Einhalten, Willfährigkeit oder Fügsamkeit, wobei eine passive Rolle eingenommen wird. Hinter der Fähigkeit, eine Therapie einhalten zu können, steckt aber viel mehr als das alleinige Befolgen einer Anweisung. Adhärenz ist eine komplexe Angelegenheit, die von verschiedenen Faktoren beeinflusst wird. Die WHO beschreibt dazu fünf zusammenspielende Dimensionen: soziale und ökonomische Faktoren, Gesundheitssystem/Gesundheitspersonal, Gesundheitszustand der Person, krankheitsbezogene Faktoren und patientenbezogene Faktoren.3 Zusätzlich zu diesen Dimensionen, welche die Adhärenz beeinflussen, stellt sich auch immer wieder die Frage, ob das Gesundheitssystem auf chronische Krankheiten ausgerichtet ist. Die WHO stellte hierzu die These auf, dass eine Steigerung der Effektivität von adhärenzfördernden Interventionen einen größeren Effekt auf die Gesundheit der Bevölkerung hätte als Verbesserungen in einer spezifischen medizinischen Behandlung.3
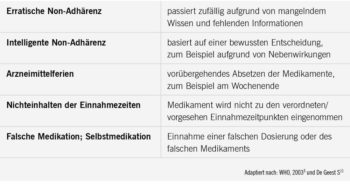
Non-Adhärenz: In der Literatur werden verschieden Arten von Non-Adhärenz beschrieben (Tab.). Sie stehen in Zusammenhang mit mangelnden oder fehlenden Informationen sowie persönlichem Verhalten und Gewohnheiten.4 Dem gegenüber stehen Methoden zur Überprüfung der Adhärenz. Zu den direkten Methoden gehören das Messen eines Medikamentenspiegels im Blut oder die direkte Überwachung bei der Einnahme eines Medikamentes. Diese Methoden sind im Gegensatz zu indirekten Methoden eher aufwändig. Indirekte Methoden wie Selbstberichte von Patient:innen, Tagebuch führen, Assessments (zum Beispiel Morisky Medication Adherence Scale, MMAS) oder Prüfung der klinischen Wirksamkeit werden in der Praxis häufiger angewendet. Das elektronische Monitoring (Medication Event Monitoring System, MEMS) wird oft in Studien gebraucht. Weitere indirekte Überwachungsmethoden, die oft in Apotheken angewendet werden, sind das Tablettenzählen oder die Überwachung der Rezepteinlösung.1, 5
Adhärenz im onkologischen Setting
Wahrscheinlich fragen Sie sich nun, wie es denn um die Adhärenz bezogen auf die Onkologie steht. Hierbei gibt es große Unterschiede. Je nach Studie wird eine Adhärenz von 46 bis 100 % beschrieben.1 Es besteht zudem eine große Varianz in der Qualität der Studien, und es gibt wenig randomisiert kontrollierte Studien.1, 2 Rosenberg et al.2 fanden in ihrer Übersichtsarbeit, dass weniger als die Hälfte der Vergleichsstudien eine statistisch signifikante Verbesserung der Adhärenz und Persistenz zeigte. Die häufigsten Gründe für Non-Adhärenz in Zusammenhang mit oralen Tumortherapien sind Informationsdefizit, emotionale Gründe, Nebenwirkungen sowie Bedürfnisse und Erwartungen an das Medikament.4 Dementsprechend ähnlich werden auch die Barrieren für Adhärenz beschrieben. Dazu gehören unter anderem: Informationsdefizit, mangelnde Unterstützung durch Angehörige und/oder Gesundheitspersonal, Komorbiditäten, Vergesslichkeit, Kosten sowie (erschwerter) Zugang zum Gesundheitssystem. Dem entgegen stehen adhärenzfördernde Faktoren: Wissen bezüglich Krankheit und Behandlung, ein hoher Grad an Selbstwirksamkeit, Information und Edukation sowie Unterstützung durch Angehörige und Gesundheitspersonal beeinflussen die Adhärenz positiv.2, 4, 6
Adhärenzförderung
Die Literatur in Bezug auf Maßnahmen, welche die Patient:innen in der Adhärenz und im Selbstmanagement unterstützen sollten, ist vielfältig. Wichtig ist, dass die Maßnahmen individuell auf die Bedürfnisse der entsprechenden Person zugeschnitten sind.2 Zudem ist beschrieben, dass Interventionen und Assessments, die sich auf Gewohnheiten und Verhalten beziehen, wirksamer sind als kognitive Interventionen.7
Edukation und Beratung bilden einen wichtigen Pfeiler in der Adhärenzförderung. Patient:innen brauchen adäquate Informationen über das Medikament, die Einnahmemodalitäten, häufige Nebenwirkungen und Interaktionen. Wenn möglich, sollten die Angehörigen miteinbezogen werden. Ein telefonisches Follow-up durch Pflegefachpersonen oder Apotheker:innen kann helfen, dass die Person an die Einnahme denkt, und Sicherheit vermitteln.2 Außerdem können neue Technologien im Bereich Mobile Health wie Apps oder SMS die Adhärenz positiv beeinflussen.2 Studien zeigten auch eine große Wirksamkeit von apothekengeleiteten Programmen, die Schulung, Überwachung der Medikamenteneinnahme sowie ein systematisches Follow-up beinhalten.2, 4, 7
Damit das Gesundheitspersonal Patient:innen und Angehörige unterstützen kann, benötigen auch sie Schulung und Hilfsmittel. Die Multinational Association of Supportive Care in Cancer (MASCC) entwickelte hierfür ein Instrument, das MASCC Oral Agent Teaching Tool©(MOATT). Es dient einerseits als Beratungsleitfaden, andererseits enthält es Informationen zur Medikamenteneinnahme und Adhärenz sowie Platz für medikamentenspezifische Notizen.8, 9 Im deutschsprachigen Raum gibt es das Angebot des Schweizer Vereins Orale Tumortherapie. Der interprofessionelle Verein verfolgt das Ziel, die Adhärenz bei und die Sicherheit mit oralen Tumortherapien zu verbessern sowie die Selbstmanagementfähigkeiten der Patient:innen zu stärken. Der Verein erarbeitet fachliche Grundlagen und Medikamentenmerkblätter, die auf der Website zur Verfügung gestellt werden. Für die Vermittlung des Wissens sowie die Beratung bietet sich die onkologische Pflegesprechstunde an. Studien zeigten, dass Schulung und Beratung durch Pflegefachpersonen erfolgreich sind.2 Es empfiehlt sich, dass die Pflegesprechstunde von einer Pflegefachperson mit vertieftem onkologischem Fachwissen durchgeführt wird. Die Ziele einer solchen Pflegesprechstunde sind Unterstützung im und Verbesserung des Symptommanagements, Förderung des Selbstmanagements und der Adhärenz, vermitteln von Sicherheit, Beziehungsaufbau und Ansprechperson sein.10 Onkologiepflege Schweiz stellt auf ihrer Website einen Leitfaden zur Entwicklung und Implementierung einer Pflegesprechstunde zur Verfügung.
Resümee
Zusammenfassend kann gesagt werden, dass es wichtig ist, dass Patient:innen und Angehörige in der Adhärenz unterstützt werden. Interventionen sollten gemeinsam und auf die individuellen Bedürfnisse abgestimmt sein, und Informationen sollten zur Verfügung gestellt wer-den.1, 2, 7 Auf diese Weise kann die gemeinsame Reise gelingen.