Implementierung einer Cancer Nurse
Es zeigt sich in Österreich ein kontinuierlicher Anstieg der Inzidenz der an Krebs Erkrankten1, eine Erhöhung der Überlebensrate1 und eine Zunahme von Patient:innen, die ambulant oder tagesklinisch in der Onkologie behandelt werden.2 All diese Aspekte und der oft diskutierte Pflegepersonalmangel stellen Pflegende in der Onkologie vor die Herausforderung, eine Betreuung zu gewährleisten, welche die individuellen Aspekte (in Bezug auf Behandlung, Pflege und psychosoziale Unterstützung) berücksichtigt. Die Patient:innen stehen parallel vor der Situation, ihre Erkrankung zu bewältigen, auf kritische Symptome und Nebenwirkungen zu achten und sich in dem oft hochfragmentierten Gesundheitssystem zurechtzufinden. Cancer Nurses stellen eine Möglichkeit dar, den oben beschriebenen Entwicklungen zu begegnen und eine patientenorientiere Versorgung zu ermöglichen.
Implementierungsprozess Cancer Nurse
2014 fand eine Prävalenzerhebung zum Symptom-Disstress bei Patient:innen während einer chemo- oder strahlentherapeutischen Behandlung im AKH Wien an der Onkologie (Innere Medizin I) statt. Ein Ergebnis dieser Befragung von Patient:innen war das Fehlen von professionellem Unterstützungsangebot in Bezug auf Alltagsaktivitäten, Bewältigung der psychosozialen Auswirkungen von Erkrankung und Therapie und ein unerfülltes Informations-/Beratungsbedürfnis.3 Als erste Maßnahme wurde die hämato-/onkologische Pflegeambulanz (Hämatologische und Onkologische Beratung und Information, HOBI) implementiert, um den beschriebenen Bedürfnissen entgegenzukommen. Als Erweiterung der Pflegeambulanz war die Einbettung einer Cancer Nurse der nächste Schritt. Die Projektvorgehensweise lehnt sich an die Grundprinzipien des PEPPA-Framework an.4 Die Rollenbeschreibung der Cancer Nurse (CN) basiert auf dem EONS Cancer Nursing Education Framework.5 Im Sinne des kontinuierlichen Verbesserungsprozesses findet 3–4-mal pro Jahr eine Evaluierung dieser Rolle statt.
Organisation der onkologischen Pflege am AKH Wien
Die Versorgungsstruktur gliedert sich in eine Ambulanz für Diagnostik und Therapieplanung, eine Bettenstation zur stationären Pflege und Durchführung von Therapien sowie eine ambulante Tagesklinik zur Therapieverabreichung. Die Pflegeteams bestehen aus diplomierten Gesundheits- und Krankenpflegepersonen (DGKP) und Pflegeassistent:innen. Alle Pflegenden besuchen regelmäßig Fortbildungen zur Wissensentwicklung. Mit der Absolvierung der Weiterbildung onkologische Pflege nach § 64 GuKG kann die Rolle einer:eines Onkologiepflege-Beauftragten übernommen werden. Diese unterstützen in Absprache mit der Führungsperson die fachliche und praktische Entwicklung des Teams. Ein erweitertes Angebot für Patient:innen und Angehörige, das von Pflegepersonen geführt wird, stellt HOBI dar (Tab.) Als Erweiterung der Rollen im onkologischen Pflegebereich am Universitätsklinikum AKH Wien wurde im Jahr 2019 die Rollenentwicklung der Cancer Nurse gestartet.
Der Tätigkeitsbereich der Cancer Nurse im AKH Wien entspricht dem einer DGKP mit mehrjähriger Praxiserfahrung und entsprechender Weiterbildung/entsprechendem Studium. Sie sind keinem bestimmten Pflegeteam zugeteilt, sondern agieren je nach Bedarf in der Ambulanz, Tagesklinik oder Station. Sie richten in ihrer Arbeit den Fokus auf Edukation, Selbst-, Symptom- und Schnittstellenmanagement auf individueller Patientenebene. Aufgrund der zunehmenden Komplexität in Bezug auf die Krankheitsbilder und Behandlungsoptionen ist es empfehlenswert, dass sich Cancer Nurses auf eine bestimmte Zielgruppe fokussieren. Im AKH Wien wurde organisationsintern die Patientengruppe mit Kopf-Hals-Tumoren und Personen mit GI-Tumoren ausgewählt. Hier ist jeweils eine Cancer Nurse tätig. Die Tätigkeiten der Cancer Nurse am AKH Wien umfassen insbesondere:
- Anamnesegespräch, Anwendung Screening-/Assessmentinstrumente
- Evidence-based Education (Patient:innen, Angehörige)
- gemeinsame (Erst-)Gespräche von Cancer Nurse, Patient:in und Onkolog:in, Advocacy-Funktion
- kontinuierliche Begleitung während der medikamentösen Behandlung
- Ansprechperson für Kolleg:innen bei komplexem Symptommanagement
- multiprofessionelle Zusammenarbeit (z.B. Tumorboard)
- Kontakt zu extramuralen Stellen (z.B. Österreichische Krebshilfe, mobile Dienste etc.)
- anlass- und themenbezogene Recherchen
- Selbststudium und Weiterentwicklung der Expertise
- Wissenszirkulation (fachspezifische Fortbildungen und Pflegekongresse)
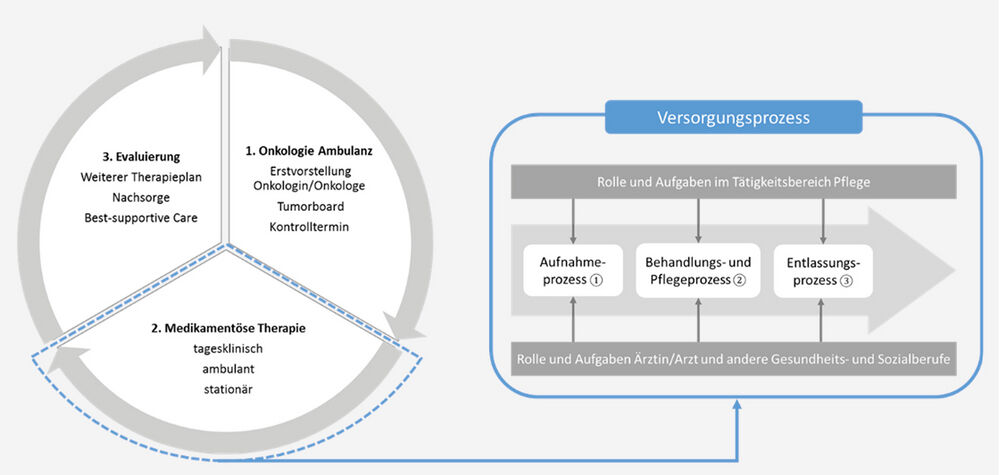
Versorgungsprozess onkologischer Patient:innen
In der Abbildung ist der Behandlungspfad während einer medikamentösen Therapie (links) sowie der dazugehörige Versorgungsprozess (rechts) dargestellt. Der Teilbereich medikamentöse antineoplastische Therapie wird folgend näher aus der Perspektive der Pflege beleuchtet. Hier werden die Tätigkeiten von stationären und tagesklinisch tätigen DGKP wie auch spezialisierten Pflegekräften (z.B. Cancer Nurse) beschrieben – die jeweiligen Aufgaben werden patientenbezogen und settingspezifisch durchgeführt. Zu den Teilbereichen im Versorgungsprozess (Abb., rechts) wird als Überblick ein Auszug an pflegerischen Tätigkeiten beschrieben.
1. Aufnahmeprozess
Im Rahmen der Aufnahme (ambulant/stationär) wird ein Anamnesegespräch geführt. Am Beispiel der ambulanten Tagesklinik wird bei der Erstaufnahme eine gemeinsam vom Pflegeteam formulierte Pflegeanamnese von allen DGKP standardisiert erhoben (z.B. Sozialanamnese, Screening der Krankheitssymptome, Unterstützungsbedarf zu Hause, Fragen zu Symptomen der Erkrankungen wie Schmerzen, Probleme mit der Verdauung, Schlafprobleme etc.). Diese Anamnese ermöglicht eine fokussierte Betreuung der Patient:innen. Je nach Diagnose und Behandlungsplan werden Assessments/Screenings eingesetzt, um potenzielle Risiken zu erkennen, gezielt präventive Maßnahmen mit den Patient:innen besprochen und in enger Zusammenarbeit mit den zuständigen Ärzt:innen supportive Maßnahmen vereinbart. Bei den geplanten Wiedervorstellungen wird auf die Inhalte des letzten Aufenthalts Bezug genommen (z.B. ob und in welcher Form mögliche Nebenwirkungen aufgetreten sind) und die Situation gemeinsam mit den Betroffenen und ggf. den Angehörigen evaluiert. Hier können Cancer Nurses für Kontinuität im Verlauf sorgen und die Kommunikation im Behandlungsteam positiv beeinflussen, da sie regelmäßig mit denselben Patient:innen Kontakt haben. Wichtig ist es, Patient:innen aktiv nach Symptomen/unerwünschten Nebenwirkungen zu fragen, da Patient:innen vieles als normal hinnehmen oder als stark wahrgenommen werden wollen.6–9
2. Pflegerische Aufgaben (exemplarisch)
Hierzu zählen, krebs- und therapiebedingte Begleiterscheinungen zu erkennen und Maßnahmen abzuleiten, das Mitwirken/Durchführen von Diagnostik und Therapie, Edukation (Patient:innen/Angehörige) und Entlassungsmanagement. Der Großteil der medikamentösen Therapien findet inzwischen ambulant statt. Dies stellt die Edukation, aufgrund der kurzen Kontakte, vor große Herausforderungen.2,10 Ziel der Edukation ist es, das Selbstmanagement zu fördern.11 Insbesondere Cancer Nurses sehen Patientenedukation als Teil des Therapieplans, damit Zusammenhänge von Symptomen und Nebenwirkungen während der Therapie verstanden und besser behandelt werden können.10,12 Dies kann dazu beitragen, Angst zu lindern, Komplikationen zu verringern, die Therapietreue zu fördern und Motivation zu verleihen.13,14
Tipps für ein Informations-/Beratungsgespräch15–18:
- Den Informationsgehalt beschränken. Zuhören und Lernen kann durch die emotionale Belastung erschwert sein. Nehmen Sie Rücksicht, und priorisieren Sie Themen.
- Gesprächsgeschwindigkeit anpassen (Tempo drosseln).
- Medizinjargon vermeiden, z.B. Begriffe wie Remission durch „keine sichtbaren Krebsanzeichen“ oder per os durch „über den Mund einnehmen“ ersetzen.
- Abbildungen und Modelle nutzen.
- „Teach-back“-Methode: Lassen Sie sich vermittelte Inhalte demonstrieren, damit Sie sehen können, ob die:der Patient:in Sie richtig verstanden hat (z.B. s. c. Injektion)
- Zu Fragen anregen. Tipp: Die allgemeine Frage „Haben Sie Fragen?“ durch „Soll ich etwas nochmals/genauer erklären?“ ersetzen.
3. Entlassungsprozess
Beim Entlassungsprozess kommt die koordinierende Funktion der Pflege zum Vorschein. Neben der angemessenen Versorgung der extramuralen medikamentösen Therapieverabreichungen („5-FU-Pumpe“), der Organisation von Transportdiensten und der vorab beschriebenen Edukation werden bei Bedarf Kolleg:innen des multiprofessionellen Teams hinzugezogen (z.B. Diätologie, Psychologie, Sozialarbeit/Entlassungsmanagement). Falls Patient:innen diese Angebote (noch) nicht annehmen möchten, wird ihnen standardisiert beim ersten Behandlungstermin die Visitenkarte von HOBI mitgegeben – falls sie zu Haus doch eine Beratung telefonisch selbstbestimmt nutzen möchten. Wichtig ist es, potenzielle Nebenwirkungen, Anzeichen dafür und präventive Maßnahmen mit den Patient:innen vor der Entlassung zu besprechen. Als Cancer Nurse stellt man häufig auch den Kontakt zu extramuralen Stellen für Patient:innen und Angehörige her (z.B. Beratungsstellen der österreichischen Krebshilfe, Selbsthilfegruppen, extramurale/mobile Dienste) und vereinbart bei Bedarf auch zwischen den geplanten Terminen im Krankenhaus telefonische Beratungstermine.
Resümee
Eine adäquate pflegerische Versorgung, die onkologisch erkrankte Patient:innen in ihrer Ganzheit betrachtet, bedarf hoher Kompetenz auf allen Ebenen der Betreuung – von der Basisversorgung bis auf die Ebenen von Spezialist:innen. Die Leistungsentwicklung der Pflege in der Onkologie war in den letzten Jahren mannigfaltig und zeigt gleichzeitig noch Wachstumspotenzial. Eine kontinuierliche kritische Reflexion über den Versorgungsprozess ist unter der Voraussetzung der Flexibilität zur Anpassung auf die Bedürfnisse der onkologisch erkrankten Patient:innen unerlässlich – insbesondere bei rasantem Fortschritt der medizinischen Möglichkeiten und Innovationen in der Onkologie. Hierbei begleitet uns die tägliche Herausforderung: Patientenorientierung bei zunehmender Komplexität. Auf Basis zahlreicher wissenschaftlicher Erkenntnisse werden positive Outcomes durch den Einsatz von APN (z.B. Cancer Nurse) auf internationaler Ebene beschrieben.19–21 In der Praxis werden von Kolleg:innen des multiprofessionellen Teams sowie von Patient:innen und Angehörigen immer wieder positive Rückmeldungen zur Zufriedenheit mit der Rolle der Cancer Nurse im AKH Wien kommuniziert. Von unterschiedlichen Stellen wird der Bedarf zur Erweiterung des Cancer-Nurses-Teams für weitere Patientengruppen gewünscht.