Blutzuckermessung – wann, wie oft und wie?
Im Grundsatzstatement der Österreichischen Diabetesgesellschaft zur Blutzuckerselbstkontrolle sind folgende Ziele definiert: Reduktion von Spätkomplikationen, erhöhte Sicherheit und verbesserte Krankheitsbewältigung durch Empowerment (Wascher und Stechemesser, Wien Klin Wochenschr 2016).
Blutzuckerselbstkontrolle soll für jeden Patienten mit Diabetes mellitus verfügbar sein. Eine wesentliche Voraussetzung für strukturierte Blutzuckermessungen ist eine adäquate Schulung.
Strukturierte Blutzuckermessung wird in der Praxis durch eine Vorgabe der Messzeitpunkte und Messhäufigkeit nach Erfordernis der aktuellen individuellen Therapie umgesetzt. Wichtig dabei ist das Erfassen sowohl von präprandialen als auch von postprandialen Blutzuckerwerten.
Ein „Zuviel“ an Blutzuckermessungen sollte ebenso wie ein „Zuwenig“ vermieden werden, da beide Extreme wahrscheinlich nicht zur Verbesserung der Blutzuckereinstellung beitragen können. Es macht wenig Sinn, wenn die durchgeführte Messung lediglich zu einem „Aha-Erlebnis“ ohne Konsequenz führt – oder in einem schlechten Gewissen bzw. aufgrund fehlender Interventionsmöglichkeit gar in Angst und Panik des Patienten resultiert.
Die Harnzuckerkontrolle ergibt kein aktuelles Abbild des Blutzuckerwertes, sondern stellt einen Sammelwert dar. Darüber hinaus ergeben sich durch die Einnahme von SGLT-2-Hemmern und in der Schwangerschaft „verfälschte“ Werte. Generell stellt sich für den Patienten auch die Frage nach einer sinnvollen Konsequenz bei hoher Glukosurie.
Strukturierte Blutzuckermessungen
Angepasst an das jeweilige therapeutische Regime werden Blutzuckermessungen in strukturierter Form vorgegeben, wobei das Spektrum von niedriger Intensität mit zwei Blutzuckermessungen an bestimmten Tagen bis zur hohen Intensität mit sieben oder mehr Blutzuckermessungen/Tag reichen kann.
Neben der strukturierten Vorgabe von Blutzuckermessungen gibt es natürlich auch besondere Situationen, die in jedem Fall eine oder mehrere Blutzuckermessungen erfordern. Solche besonderen Situationen sind subjektiver Hypoglykämieverdacht, Erkrankungen wie virale oder bakterielle Infektion, ein operativer Eingriff, enterale oder parenterale Kortisontherapie, Schwangerschaft, Neueinstellung und Hypoglykämiewahrnehmungsstörung.
Die Durchführung von Blutzuckerselbstmessungen macht bei jedem Typ und in jedem Stadium des Diabetes mellitus Sinn. Die individuelle Zielsetzung, der Informationsgewinn und die mögliche Konsequenz unterscheiden sich jedoch. Die Blutzuckermessstreifen werden von den Krankenkassen bezahlt. Die Quantität der zu erstattenden Messstreifen hängt sinnvollerweise von der jeweiligen Therapie ab.
Effekte von Blutzuckerselbstmessungen
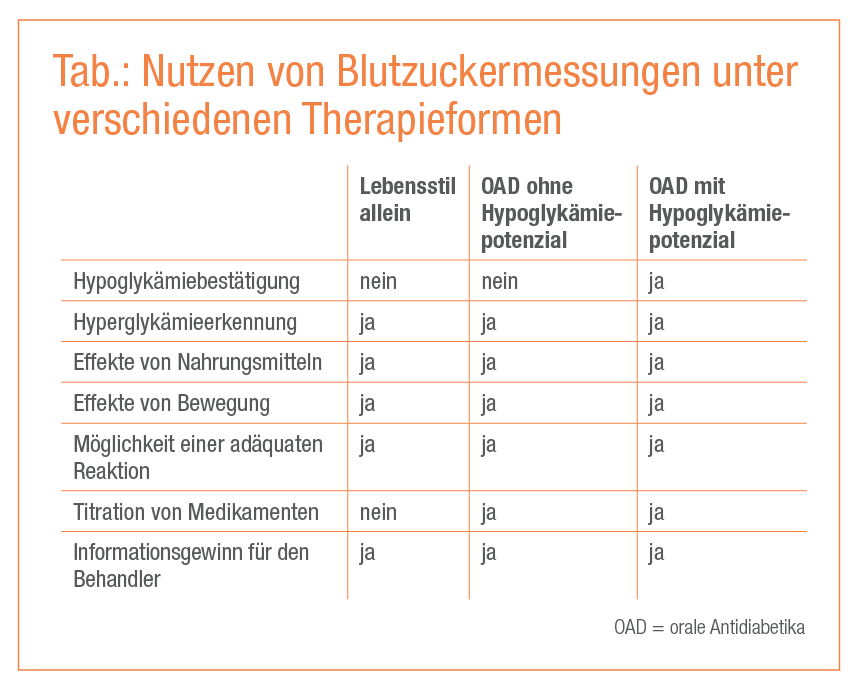
Bei Patienten mit Typ-1-Diabetes mellitus ist die positive Auswirkung von Blutzuckerselbstmessungen auf die Blutzuckereinstellung, die Blutzuckervariabilität und die Hypoglykämiefrequenz hinreichend untersucht und belegt. Bei Patienten mit Typ-2-Diabetes mellitus erhebt sich die Frage, ob und welche therapieverbessernden Effekte die Blutzuckermessung haben kann (Cefalu, Diabetes Care 2013). Die Vorteile für die unterschiedlichen Therapieformen sind in der Tabelle dargestellt. Daraus ist ersichtlich, dass auch Patienten ohne medikamentöse Diabetestherapie durch den Informationsgewinn zumindest mit einer Veränderung der Ernährung oder der körperlichen Bewegung sowohl akut als auch dauerhaft intervenieren können. Der Lerneffekt, der sich durch die Information über den aktuellen Blutzuckerwert ergibt, ist ein wichtiger Teil des therapeutischen Konzeptes und erhöht möglicherweise auch die Therapieadhärenz.
Die Frage, ob Blutzuckerselbstmessungen an Anpassungsmöglichkeiten der medikamentösen Therapie gekoppelt sein müssen, um einen Effekt auf den HbA1c-Wert auszuüben, lässt sich insbesondere für Patienten mit Typ-2-Diabetes mellitus nicht so einfach beantworten. In jedem Fall besteht die Option, den aktuellen Blutzuckerwert nichtmedikamentös durch körperliche Bewegung oder Veränderung der geplanten Mahlzeit zu beeinflussen.
Anpassung der oralen Therapie
Bei Patienten mit oraler Diabetestherapie stellt sich die Frage, welche medikamentösen Interventionsmöglichkeiten an die Blutzuckermessung gekoppelt werden könnten. Dazu wurde in einer interessanten Studie (DINAMIC-1) die Effektivität von Selbstmessungen bei Patienten mit Typ-2-Diabetes mellitus und einem flexiblen Gliclazid-MR-Schema untersucht (Barnett et al; Diabetes Obes Metab 2008). In einem prospektiven randomisierten Studiendesign wurden 610 Patienten mit einer Diabetesdauer von 2,8 Jahren, die vor Studienbeginn keine Selbstmessungen durchgeführt hatten, unter einer oralen Diabetestherapie mit Gliclazid MR eingeschlossen. Es erfolgte eine Randomisierung in zwei Gruppen, wovon nur eine in Form eines Treat-to-Target-Regimes die Gliclazid-MR-Dosierung auf einen Nüchtern-Blutzuckerwert von ≤ 126 mg/dl titrierte. Blutzuckermessungen wurden an zwei Tagen in der Woche durchgeführt, wobei ein Werktag und ein freier Tag ausgewählt wurden. Auch postprandiale Blutzuckerwerte wurden erfasst. Die Kontrollgruppe führte keine Blutzuckerselbstmessungen durch. Nach einer Beobachtungsperiode von sechs Monaten ergab sich ein signifikanter Unterschied im HbA1c-Wert zwischen den Gruppen mit einem Vorteil der Gruppe mit Selbstmessungen (6,95 versus 7,20 %). Darüber hinaus wurde durch die messtechnische Bestätigung von Hypoglykämiesymptomen ein hoher Lerneffekt für die Patienten erzielt.
Selbsttitration der Insulindosis
Eine neuere, sinnvolle Option für Patienten mit Typ-2-Diabetes mellitus, für die eine Insulintherapie notwendig geworden ist, stellt die Selbsttitration der Insulindosis auf einen bestimmten Blutzucker-Zielwert dar. Voraussetzung dafür ist die Durchführung von Blutzuckerselbstmessungen durch die betroffenen Patienten. Einfache Algorithmen ermöglichen einer großen Gruppe von Patienten eine rasche und nachhaltige Zielerreichung durch konsequente Anpassung der Insulintherapie an die gemessenen Blutzuckerwerte. Dabei wird mit einer einmal täglichen Insulindosis, zumeist abends (zum Abendessen bei MOT = mischinsulinunterstützte orale Therapie bzw. beim Zubettgehen bei BOT = basalinsulinunterstützte orale Therapie) begonnen. Diese Insulindosis zu Beginn liegt meist bei 0,1 bis 0,2 Einheiten Insulin/kg Körpergewicht, das bedeutet bei einer 100 kg schweren Person 10 bis 20 Einheiten Insulin. Die initiale Dosierung wird je nach darauffolgenden Nüchternblutzuckerwerten um jeweils zwei bis vier Einheiten in der Regel zweimal wöchentlich angepasst. Eine derartige Insulinstrategie unterstützt die Autonomie des Patienten, fördert den Eigenbeitrag und damit die Eigenverantwortlichkeit und trägt damit entscheidend zur Therapieadhärenz bei. Die Therapieziele sind in der Regel rascher erreicht als bei einmal wöchentlicher Anpassung der Insulindosis durch den Hausarzt.
Blutglukosesensoren
Die kontinuierliche Blutzuckermessung durch Blutglukosemonitoring über mehrere Tage mittels meist extern kalibrierten Sensoren ist an bestimmte Indikationsstellungen, wie Verdacht auf nächtliche, „überschlafene“ Hypoglykämien oder vordergründig unerklärlich stark schwankende Blutzuckerwerte, gebunden. Der Informationsgewinn ist hoch und resultiert zumeist in sinnvollen therapeutischen Konsequenzen.
Die sensorunterstützte Insulinpumpentherapie kommt dem Closed-Loop-System bereits sehr nahe, eignet sich jedoch nicht für alle Patienten.
Neu zu bewerten sind Blutglukosesensoren, die sich problemlos und bedingungslos in den Patientenalltag integrieren lassen. Der Blutglukosesensor FreeStyle Libre ist auf einem guten Weg dorthin. Die Error-Grid-Analyse stellt den Goldstandard zur Ermittlung der Genauigkeit von Blutzuckermessgeräten dar. Sie dient der Bewertung der klinischen Genauigkeit der Blutzuckermesswerte im Vergleich zu einem Referenzwert. Mithilfe dieser Analyse wurden die Genauigkeit und die Stabilität dieses Blutglukosesensors bestätigt. Derzeit noch bestehende Schwächen wie schlechte Haftbarkeit des Pflasters in besonderen Situationen und allergische Hautreaktionen sind zu verbessern.
Zusammenfassung
Die Evidenzlage zu Blutzuckerselbstmessungen bei Patienten ohne Insulintherapie ist kontrovers, wobei in vorliegenden Studien vor allem Auswirkungen auf Messparameter erfasst wurden. Die Wertigkeit des Autonomiegewinnes der Patienten durch die Möglichkeit der nichtmedikamentösen Intervention mittels körperlicher Aktivität und Ernährungsverhalten und der subjektive Lerneffekt werden häufig unterschätzt. Die in der Tabelle angeführten Nutzen selbst bei Patienten ohne medikamentöse Diabetestherapie rechtfertigen die Abgabe einer angemessenen Menge von Blutzuckerstreifen für alle Patienten mit Diabetes mellitus.
Wünschenswert sind Blutglukosesensoren für Patienten, die allen Herausforderungen des Alltags standhalten und damit eine echte Entlastung im Diabetikerleben darstellen.
Konklusion Blutzuckermessungen
- Strukturierte Blutzuckerselbstmessungen verbessern die Sicherheit, Lebensqualität (Krankheitsbewältigung, Autonomiegewinn) und in vielen Fällen die glykämische Kontrolle
- Schulung ist erforderlich
- Messzeitpunkte und Häufigkeit der Messungen hängen von der jeweiligen Therapie ab (Hypoglykämierisiko, Anpassung der Therapie etc.)
- Jede Hypoglykämiesymptomatik sollte durch eine Blutzucker-Messung überprüft werden (Ausschluss von Pseudohypoglykämien)
- Harnzuckerkontrolle hat keinen Stellenwert in der Selbstkontrolle
Literatur beim Verfasser