Focus Andrologie: Welche weiblichen Sexualstörungen sollten Urologen erkennen und behandeln können?
Weibliche Sexualstörungen (engl. Female Sexual Dysfunctions, FSD) kommen genauso häufig vor wie jene der Männer, laut aktuellen Studien sogar um 10% häufiger; trotzdem werden sie kaum diagnostiziert und meist nicht behandelt. Natürlich liegt das auch daran, dass es bis heute kein zugelassenes Präparat für die Indikation weibliche sexuelle Dysfunktion gibt, aber v.a. daran, dass das Thema bisher wenig Beachtung im wissenschaftlichen wie öffentlichen Raum gefunden hat.
Das Wissen um die weibliche Sexualität ist noch sehr jung und deshalb auf wenige “Interessierte” beschränkt. Leider gibt es immer noch eklatante Defizite, was die Basiskompetenzen der Ansprechpartner für sexuelle Störungen bei Frauen betrifft. In der Urologie und Andrologie haben wir seit vielen Jahren Erfahrung im Umgang mit männlichen Sexualstörungen, insbesondere seit 1998 die Einführung der PDE- 5-Hemmer zur Enttabuisierung dieses Themas aufseiten der Ärzte und Patienten geführt hat. Endlich hat es eine hochwirksame orale Therapie für eine sehr häufige männliche Sexualstörung wie die erektile Dysfunktion gegeben, und die große mediale und wissenschaftliche Beschäftigung mit der männlichen Sexualität hat uns zu Experten auf diesem Gebiet reifen lassen. Jeder Urologe hat es aber schon erlebt, dass es oft nicht ausreicht, den Mann allein zu therapieren, da gute Sexualität auf Dauer nur bei Zufriedenheit beider Partner gelingen kann.
Wir sollten Sexualität als ein grundlegendes menschliches Bedürfnis betrachten und als das intimste Kommunikationsmittel in einer Beziehung, d.h. egal, ob Mann oder Frau.
Bei jedem Patienten sollte die sexuelle Gesundheit integraler Bestandteil einer medizinischen Behandlung sein.
Klassifizierung der weiblichen Sexualstörungen: Gerade in der Urologie haben wir viele Patientinnen, die auch an sexuellen Störungen leiden, da es bekannterweise eine hohe Komorbidität mit urologischen Erkrankungen gibt. Dieser Tatsache sollten wir Rechnung tragen und den betroffenen Frauen anbieten, auch über ihre sexuellen Probleme zu sprechen, sie zu beraten und wenn möglich auch zu therapieren.
Klassifiziert werden die weiblichen Sexualstörungen in 4 Gruppen:
-
Mangel oder Verlust an sexuellem Verlangen, sog. HSDD (Hypoactive Sexual Desire Disorder)
-
Störung der sexuellen Erregung
-
Orgasmusstörungen
-
Schmerzen beim Geschlechtsverkehr, Dyspareunie, Extremform: Vaginismus
Die häufigste Störung betrifft die 1. Gruppe, nämlich Frauen mit verminderter sexueller Lust. In einer Studie von Lauman et al. waren 32% der Frauen zwischen 18 und 59 Jahren davon betroffen, eine europäische Studie mit 1.356 Befragten ergab 2004 eine Prävalenz von 29% Frauen mit verminderter Libido (Abb. 1). Der Prozentsatz der betroffenen Frauen nimmt alterskorreliert stark zu, allerdings nimmt der Leidensdruck durch die Abnahme des sexuellen Verlangens umgekehrt proportional mit dem Alter wieder ab. Den höchsten Leidensdruck hatten in allen Studien jüngere Frauen mit chirurgisch induzierter Menopause, da bei diesen zusätzlich zum Östrogenmangel ein akuter Testosteronmangel hinzukommt und Testosteron auch bei Frauen entscheidend für die Aufrechterhaltung der Libido ist.
Die meisten Patientinnen mit potenziellen Sexualstörungen, denen wir in der urologischen Praxis begegnen, gehören vom Alter her in die Gruppe der postmenopausalen Frauen, bei denen, neben dem Mangel an sexueller Lust, als zweithäufigste Störung, schon die 4. Gruppe der Klassifizierung, nämlich Schmerzen beim Geschlechtsverkehr, die sog. Dyspareunie auftritt.

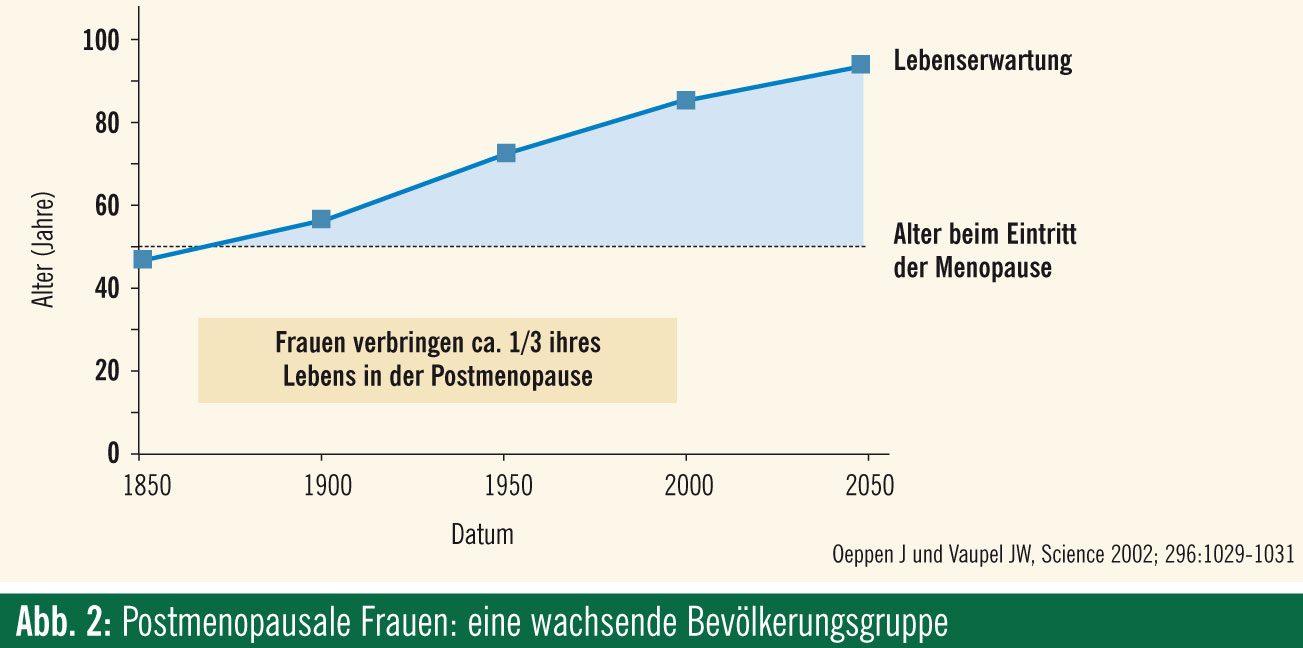
Blickpunkt Menopause: Betrachtet man demografische Daten, sind postmenopausale Frauen eine wachsende Bevölkerungsgruppe, denn Frauen verbringen bei einer Lebenserwartung über 80 Jahre bald ein Drittel ihres Lebens in dieser Phase (Abb. 2). Umso wichtiger ist es für Urologen, die typischen Probleme, die mit der Menopause einhergehen, zu kennen und ernst zu nehmen, aber die auftretenden sexuellen Probleme nicht nur auf die körperlichen Veränderungen durch den Östrogenmangel und den Alterungsprozess zu reduzieren. Frauen müssen sich in dieser Lebensphase neu definieren; Kinder werden erwachsen und ziehen aus, die Beziehung zum Partner verändert sich, auch männliche Sexualstörungen nehmen in diesem Alter zu und betreffen immer auch die Partnerin, trotzdem möchten sie den Alterungsprozess möglichst gut bewältigen und sich Leistungsfähigkeit und Attraktivität bewahren. Dabei kann eine befriedigende Sexualität sehr hilfreich sein, und wir können dabei oft unterstützend wirken.
Urogenitales Östrogendefizienz-Syndrom: Ein typischer Symptomenkomplex dieser Patientinnen kann als so genanntes “urogenitales Östrogendefizienz-Syndrom” zusammengefasst werden. Ursächlich durch chronischen lokalen Östrogenmangel kommt es zur Entstehung einer atrophischen Vulvovaginitis und dadurch zum Auftreten wiederholter Dyspareunie. Aus diesem Grund kommt es sekundär zur Abnahme der sexuellen Lust aus Angst vor dem Schmerz und nachfolgend zur sekundären Erregungsstörung mit mangelnder vaginaler Lubrikation.
Daraus entsteht oft ein Circulus vitiosus, und diese nun chronische Sexualstörung belastet die Patientin und ihre Partner-Beziehung. Da diese Frauen oft zusätzlich an rezidivierenden Harnwegsinfekten, Dysurie oder einer Urge-Inkontinenz leiden, kommen sie zu uns Urologen zur Abklärung.
Im Rahmen der körperlichen Untersuchung sollten uns die typischen Veränderungen (Schleimhautatrophie, Petechien, Entzündungszeichen, Descensus …) auffallen, und im ärztlichen Gespräch kann dann auf den Zusammenhang möglicher oben beschriebener Symptome eingegangen werden. Meiner Erfahrung nach sind diese Patientinnen sehr dankbar, wenn sie auch auf mögliche sexuelle Probleme angesprochen werden und oft eine einfache medizinische Erklärung für ihre Symptome erhalten und Hoffnung auf ihre Beseitigung besteht.
Lokale Östrogenbehandlung: Liegt keine Kontraindikation vor, was fast immer der Fall ist, kann diesen Frauen mit einer lokalen Östrogentherapie 2-mal pro Woche meist gut geholfen werden, manchmal ist auch die zusätzliche Anwendung eines Gleitmittels hilfreich. Es ist erstaunlich, aber diese sichere und günstige Behandlung hilft gegen 5 urologische und 6 vaginale Symptome, nämlich gegen Dysurie, Pollakisurie, Urge-Symptomatik, rezidivierende HWI und Atrophie von Urethra- und Blasenschleimhaut sowie gegen vaginale Trockenheit, Juckreiz und Brennen, Vaginitis, Vulvitis, vaginale Atrophie und Dyspareunie. Die Komorbidität zwischen urogenitalen und sexuellen Symptomen zeigt sich bei diesem Symptomenkomplex sehr deutlich, die Beschwerden lassen sich somit aber auch effektiv gemeinsam therapieren. Ganz offensichtlich sollte auch der Zusammenhang zwischen ausgeprägten anatomischen Veränderungen (Descensus, Prolaps), Stressinkontinenz, Zustand nach urogenitalen Operationen oder Bestrahlung und damit verbundenen sexuellen Störungen sein. Diesen Frauen können wir oft eine effektive Therapie, sei es operativ oder physiotherapeutisch, anbieten und damit auch ihre sexuellen Probleme verbessern. Dazu ist im Vorfeld aber eine ausführliche Sexualanamnese nötig, und oft ist eine fächerübergreifende Zusammenarbeit zielführend.
Mindestens so wichtig wie die Verordnung einer somatischen Therapie ist aber die Ermöglichung eines empathischen, tabulosen Arzt-Patientinnen-Gesprächs, da immer auch das individuelle Erleben der Patientin, ihre Partnerbeziehung, ihre bisherige Zufriedenheit mit Sexualität, ihre subjektive Störungstheorie sowie ihre Erwartungen an Sexualität generell ausschlaggebend für mögliche Behandlungsstrategien sein sollten.
Take-Home-MessageUrologische und sexuelle Probleme treten bei Frauen (v.a. postmenopausal) häufig gemeinsam auf. Deshalb sollte auch bei weiblichen Patientinnen zur kompletten urologischen Abklärung eine Sexualanamnese dazugehören. |
Dr. Brigitte Esterbauer
Fachärztin für Urologie und Andrologie, Gemeinschaftspraxis Dr. C. Danner/Dr. B. Esterbauer, Salzburg


























































































