Lokalanästhetika in der Dermatochirurgie
Bereits 1868 wurde vom peruanischen Arzt Moréno y Maiz die schmerzstillende Wirkung von Kokain beschrieben. Aber erst durch die Erkenntnisse des Wiener Augenarztes Carl Koller folgte der weltweite Durchbruch als Lokalanästhetikum (LA). Anfang des 20. Jahrhunderts wurde bereits das noch heute verwendete Procain und Anfang der 1940er Jahre das erste LA vom Amid-Typ, Lidocain, synthetisiert.1
Generell werden zwei Gruppen von LA unterschieden, die älteren vom Ester-Typ und die neueren vom Amid-Typ. Nachdem jene vom Ester-Typ aufgrund der Hydrolyse im Gewebe kürzer wirken und ein höheres Allergenpotenzial aufweisen, wurden sie weitgehend von den LA des Amid-Typs abgelöst.2
Wirkmechanismus
Lokalanästhetika wirken, indem sie die Natriumkanäle der Nervenfasern blockieren und dadurch das Auslösen eines Aktionspotenzials verhindern. Nachdem der Wirkstoff in das Gewebe gelangt ist, dissoziiert er in eine ionisierte und eine nichtionisierte Form. Nur der ungeladene Anteil dringt in den Nerv ein und dissoziiert erneut, wobei hier nur der ionisierte Teil den Natriumkanal blockiert. Das Verhältnis der geladenen zu den ungeladenen Molekülen hängt vom pKa-Wert der Substanz und dem pH-Wert des Gewebes ab. Sind beide gleich, z. B. pKa- und pH-Wert 7, teilen sich je 50 % in die ionisierte und nichtionisierte Form. Nachdem der pH-Wert im Gewebe und im Nerv bei etwa 7,4 liegt und die pKa-Werte fast aller Lokalanästhetika darüber liegen, wirkt das Lokalanästhetikum schneller, je näher der pH am pKa-Wert liegt.3 Bei einer Entzündung sinkt der pH-Wert des Gewebes und entfernt sich somit vom pKa-Wert, wodurch es zu einem verzögerten Wirkeintritt kommt. Ist dieser dermaßen verzögert, dass das LA abgebaut wird bis ausreichend Natriumkanäle blockiert werden können, tritt keine Anästhesie ein.
Je nach Art der Nervenfaser setzt die Wirkung unterschiedlich schnell ein. Zuerst kommt es in der Regel zu einer Ausschaltung der sympathischen Fasern (Vasodilatation), danach der Schmerzwahrnehmung, der Temperatur- und Druckempfindung bis hin zur Hemmung der motorischen Reizleitung.4 Daher sollten Patienten, wenn sie sagen, dass sie noch etwas spüren, gezielt danach gefragt werden, ob es sich um einen brennenden Schmerz handelt oder ob sie nur noch den Druck oder Zug spüren. Nachdem die motorischen Nerven zuletzt gehemmt werden, bei kurzen Eingriffen oft erst am Ende der Operation oder danach, kann der meist unbegründete Eindruck entstehen, dass ein motorischer Nerv verletzt wurde.
Die Wahl des Lokalanästhetikums sollte in der Dermatochirurgie auf ein schnellwirksames, schmerzarmes und sicheres Mittel fallen. Aufgrund des schnellen Eintritts und der ausreichenden Dauer der Wirkung ist Lidocain das am häufigsten verwendete Lokalanästhetikum.5
Epinephrin
Epinephrin führt durch die Gefäßverengung zu einer geringeren systemischen Toxizität, wodurch z. B. die doppelte Menge Lidocain appliziert werden kann.6 Gleichzeitig kommt es zu einer Verlängerung der Wirkung und, als angenehmer Nebeneffekt, zu einer geringeren Blutung intraoperativ. Die Verwendung epinephrinhaltiger LA ist auch in den Akren möglich und sinnvoll, ohne dass es zu Komplikationen kommt.7–10 Ein Nachteil ist, dass Epinephrin, um nicht zu oxidieren, in einer sauren Lösung zusammen mit dem LA gelagert werden muss und daher bei der Applikation deutlich schmerzhafter ist als ohne Zusatz. Dies kann jedoch mit einer Natriumbicarbonat-Pufferung, die kurz vor der Applikation beigemengt wird, verringert werden. Insgesamt überwiegen bei einer Epinephrinbeimengung in der Dermatochirurgie die Vorteile die Nachteile.
Systemische Toxizität
Im Allgemeinen reagiert das zentrale Nervensystem sensibler und damit früher auf eine Überdosierung als das kardiovaskuläre System.11 Je nach Intoxikation kommt es zu perioralen Taubheitsgefühlen, Schwindelgefühlen, Irritationen der Geschmackswahrnehmung, Hyperakusis sowie Angstzuständen und in weiterer Folge zu einem Verlust der Willkürmotorik bis hin zu Krämpfen, Apnoe und Koma.11 Die kardiovaskulären Symptome wirken zunächst indirekt über das ZNS und führen zu einer Vasokonstriktion und danach zu einer Vasodilatation. Direkte Wirkungen auf das Herz umfassen eine Störung der Reizleitung und der Inotropie.11 Dabei unterscheiden sich die LA erheblich. Etidocain und Bupivacain sind hier besonders zu erwähnen, da diese deutlich früher kardiotoxisch wirken als andere LA.11
Eine weitere systemisch-toxische Wirkung ist die Bildung von Methämoglobin unter Prilocain. Dabei kann es sowohl bei der Infiltrationsanästhesie als auch bei topischer Anwendung von Emla®, einer Kombination aus Lidocain und Prilocain, bei Säuglingen und Kleinkindern dazu kommen.12, 13
Infiltrationsanästhesie
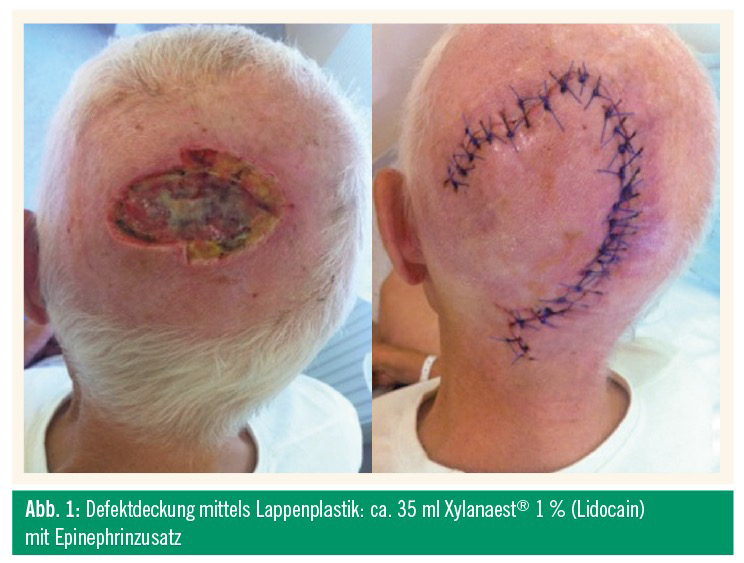
Lokalanästhetika werden in den meisten Fällen direkt in oder um die Lokalisation des geplanten Eingriffs injiziert. Die Tiefe der Applikation hängt dabei vom geplanten Eingriff ab und reicht dabei vom subkutanen Fettgewebe bis in oberflächliche Muskelschichten, Knorpel oder Knochen. Bei dem Einstich sollte eine möglichst dünne Hohlnadel verwendet werden. Zunächst sollte eine kleine Menge LA subkutan gespritzt und danach kurz abgewartet werden. Durch langsame Injektion während des Vorschiebens der Nadel kommt es gleichzeitig zu einer Anästhesie des umgebenden Gewebes und somit zu einer deutlichen Reduktion des Schmerzempfindens durch das Stichtrauma und das Lokalanästhetikum selbst. Die Zahl der Einstiche sollte so gering wie möglich gehalten werden, und sie sollten immer in einem bereits infiltrierten Areal erfolgen.14 Wenn zusätzlich auf den Nervenverlauf geachtet wird, kann es bereits zu einer Leitungsanästhesie während der Infiltration kommen, was die Schmerzen der Injektionen und nicht zuletzt die Menge des LA reduziert. Diese Vorgehensweise benötigt in der Regel allerdings einige Minuten und erfordert daher Geduld. Unerlässlich wird dieses Vorgehen, wenn die Maximaldosis des LA nicht überschritten werden soll, wie bei größeren Lappenplastiken (Abb. 1).
Regionalanästhesie
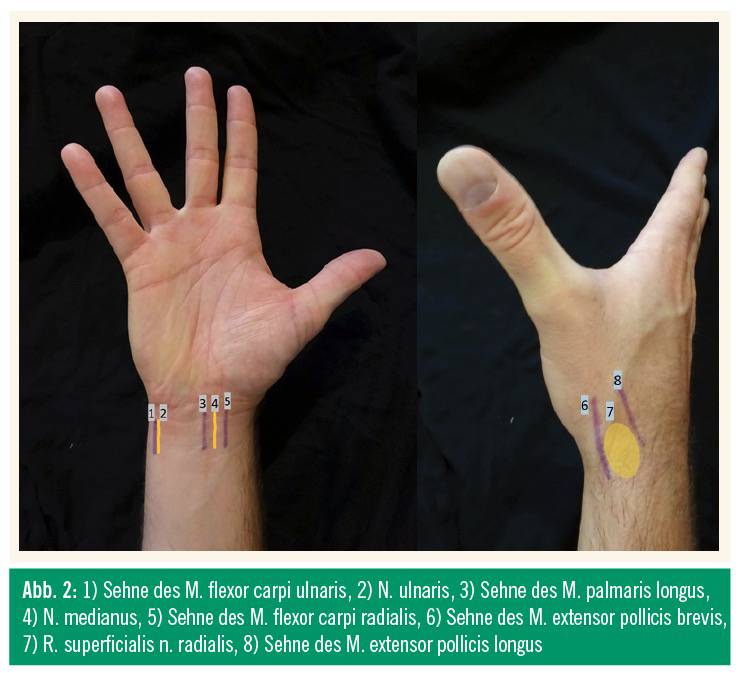
Die wahrscheinlich häufigste Regionalanästhesie ist die Leitungsanästhesie nach Oberst. Sie kann sowohl an den Fingern als auch an den Zehen angewendet werden und wird in der Regel distal des Grundgelenks, manchmal aber auch proximal davon appliziert. Daneben sind aber auch Hand- und Fußblock, z. B. bei Instillation von Botulinumtoxin A palmar und plantar, wichtige Hilfen. Allerdings erfordert dies exakte Kenntnisse der Nervenverläufe (Abb. 2). Zudem müssen die Patienten über mögliche Parästhesien aufgeklärt werden.15 Anatomisch nicht weniger anspruchsvoll sind Ohr- und Nasenblock. Beim kompletten Nasenblock muss auch direkt auf der Nase eingespritzt werden, um den Ramus nasalis externus des Nervus ethmoidalis anterior zu betäuben. Zudem ist es wichtig zu wissen, wie tief eingespritzt werden muss. Ein häufiger Fehler, z. B. bei der Betäubung des Nervus infraorbitalis, ist, dass das Depot nicht direkt über dem Knochen gesetzt wird. Mit Kenntnis der Nervenaustrittspunkte kann mit einem Minimum an Lokalanästhetikum ein großer Teil des Gesichts betäubt werden (Abb. 3). Zuletzt sei noch der Penisblock erwähnt, der z. B bei Abtragungen von Kondylomen eingesetzt wird. Für alle Leitungsanästhesien gilt, dass der Eintritt der Wirkung üblicherweise länger dauert und keine Garantie einer vollständigen Wirkung besteht, sei es durch falsche Applikation oder anatomische Variationen. Daher wird häufig eine Infiltrations- der Leitungsanästhesie vorgezogen.
Tumeszenzanästhesie
Bei der Tumeszenzanästhesie wird hochverdünntes Lokalanästhetikum in großen Mengen injiziert. Sie ermöglicht damit die Betäubung großer Areale. Ursprünglich wurde diese Technik für die Liposuktion entwickelt, sie wird aber auch für Eingriffe bei Varizen, Acne inversa, Sentinel-Node etc. verwendet. Durch die starke Schwellung und das Epinephrin kommt es intraoperativ zu weniger Blutungen. Obwohl dabei die Maximaldosen der LA um das bis zu Siebenfache überstiegen werden, gibt es, sofern keine Sedierung oder gleichzeitige Vollnarkose durchgeführt wurde, keine Fallberichte mit letalem Ausgang.16 Die Spitzen des LA finden sich erst nach 4–8 Stunden im Blut.17 Deshalb und wegen der Nachblutungsgefahr nach Abklingen der Schwellung und Nachlassen der Epinephrinwirkung sollten die Patienten in diesem Zeitraum überwacht werden.
Oberflächenanästhetika
LA können auch in unterschiedlicher Galenik auf die Haut, Schleimhaut oder eine offene Wunde appliziert werden. Allerdings ist die Eindringtiefe und damit die Wirkung deutlich limitiert. Bei Emla® kommt es nach 60 Minuten zu einer maximalen Eindringtiefe von 3 mm, nach 120 Minuten von 5 mm.18 Um die Einwirkzeit zu verkürzen, werden neue Verfahren entwickelt, von denen eines mit dem Namen LidoSiteTM bereits eine FDA-Zulassung hat. Dabei soll die Aufnahme von Lidocain mittels Iontophorese in die bzw. durch die Haut beschleunigt werden.19
Intravenöse Lokalanästhesie
Beim Bier-Block handelt es sich um eine Technik, bei der das LA aus der Vene in die Umgebung diffundiert. Diese Technik kommt an den distalen Extremitäten zur Anwendung. Dabei werden dem Patienten eine oder besser zwei Blutdruckmanschetten angelegt und distal davon, meistens am Hand- oder Fußrücken, wird eine Kanüle gelegt. Danach wird das Blut mittels Bandage und Hochhaltung des Arms exprimiert und die Manschette über den systolischen Blutdruckwert des Patienten aufgepumpt. In die leeren Venen wird ein LA injiziert. Die Wirkung setzt gewöhnlich nach einigen Minuten ein. Wichtig ist, dass die Blutsperre nicht plötzlich und auch nicht unter 20 Minuten nach der Applikation des LA geöffnet wird, da es sonst zu systemisch-toxischen Reaktionen kommen kann.20
Fazit
Die meisten dermatochirurgischen Eingriffe sind mit einer der oben genannten Methoden durchführbar. Sofern die Vorgaben des jeweiligen Lokalanästhetikums eingehalten werden, bieten sie eine sichere und für den Patienten schonende Möglichkeit, Operationen durchzuführen. Nicht zuletzt behält der Dermatologe durch sie die Möglichkeit, selbständig zu arbeiten.
1 Biscoping J et al., Anästhesiol Intensivmed Notfallmed Schmerzther 2000; 35(5):285–292
2 Eggleston ST et al., Ann Pharmacother 1996; 30(7–8):851–7
3 Stanley F, Handbook of Local Anesthesia, 6th Edition
4 Heck M, Repetitorium Anaesthesiologie, 2. korr. Auflage
5 Becker DE, Anesth Prog 2006; 53(3):98–109
6 Fachinformation Xylanaest® 1 % mit Epinephrinzusatz/Xylanaest® 1 % purum
7 Häfner HM et al., JDDG 2005; 3(3):195–9
8 Schnabl SM et al., JDDG 2014; 12(4):332–9
9 Krunic AL, JAAD 2004; 51(5):755–9
10 Thomson CJ et al., Plast Reconstr Surg 2007; 119(1):260–6
11 Zink W et al., Anaesthesist 2003; 52:1102–12
12 Dawnwilburn-Goo et al., J Am Dent Assoc 1999; 130(6):826–31
13 Perran B et al., December 2008 Volume 4, Issue 6, Pages 475–476
14 Strazar AR et al., Plast Reconstr Surg 2013; 132(3):675–84
15 Thorsten Siebert et al., JDDG 2003; 1(11):876–83
16 Habbema L, Dermatologic Surgery 2009; 35(11):1728–35
17 Ostad A et al., Dermatologic Surgery 1996; 22(11):921–7
18 Kumar M et al., J Anaesthesiol Clin Pharmacol 2015; 31(4):450–6
19 https://www.drugs.com/pro/lidosite.html
20 Brown EM et al., Can J Anaesth. 1989; 36(3 Pt 1):307–10