Aktuelle Datenlage – Die LDR-Brachytherapie des Prostatakarzinoms
Diese Behandlungsmethoden umfassen:
- die 3-D-konformale perkutane Strahlentherapie
- die intensitätsmodulierte perkutane Strahlentherapie – IMRT
- die temporäre High-Dose-Rate-(HDR)- Brachytherapie in Kombination mit 3-Dkonformaler perkutaner Strahlentherapie
- die Low-Dose-Rate-(LDR-)Brachytherapie mit Permanentimplantaten – Seeds
Im SMZ-Ost Donauspital in Wien wird die LDR-Brachytherapie (Permanentimplantation) der Prostata mit Seeds (= 0,8 x 4,4 mm titanumschlossene radioaktive Metallzylinder), seit mehr als 12 Jahren erfolgreich angewandt. International weisen zahlreiche Studien zur kurativen Behandlung des Pros – tatakarzinoms im Frühstadium mittels LDRBrachytherapie hohe Erfolgsraten im rezidivfreien Überleben nach.
Strahlentherapie: Die Höhe der applizierten Dosis im tumortragenden Zielorgan ist von entscheidender Bedeutung: je höher die Dosis, desto höher die Tumorkontrollrate. (Kupelian et al., 2005; Pollak et al., 2002). Im Vergleich der Brachytherapie mit der perkutanen konventionellen 3-Dkonformalen Radiotherapie oder der IMRT zeigt sich, dass mit der Brachytherapie signifikant höhere Dosen an den Tumor abgegeben werden können, bei gleichzeitiger optimaler Schonung des gesunden Normalgewebes.
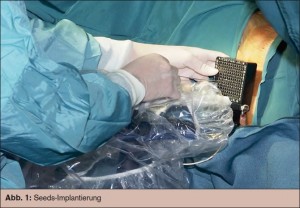
Methode: In Steinschnittlage und Allgemeinnarkose werden unter rektaler Ultraschallkontrolle die radioaktiven Strahler (Seeds) durch zuvor über das Perineum eingebrachte Hohlnadeln implantiert (> Abb. 1). Die Planung der Dosisverteilung (räumlich selektive Seedverteilung) in der Prostata geschieht mittels Planungsrechner intraoperativ. Durch den steilen Dosisabfall zum gesunden Gewebe können die Risikoorgane (Rektum, Urethra und Blase) optimal geschont werden. Der Eingriff ist für den Gesamtorganismus gering belastend, da minimale Schmerzreize gesetzt werden, die nur geringe Mengen an Narkotika und Opiaten notwendig machen. Die meisten Patienten verlassen das Spital nach Dauerkatheterentfernung und Spontanmiktion am ersten postoperativen Tag. Im Vergleich dazu ist bei einem radikalen operativen Eingriff mit einem längeren Spitalsaufenthalt zu rechnen (ca. 5–10 Tage).
Ziel: Mit der LDR-Brachytherapie wurde eine Alternative zur radikalen Operation, aber auch zur Außenbestrahlung des Prostatakarzinoms etabliert. Der Vorteil der LDR-Brachytherapie liegt in der minimalen Invasivität, in einem kurzen zeitlichen Behandlungsaufwand, wobei die potenzielle Heilungsrate mindestens äquieffektiv der radikalen Pros – tatektomie ist. Das geringe Narkoserisiko bei meist älteren Patienten mit zusätzlichen internen Erkrankungen bietet einen weiteren Vorteil.
Die Patienten können ihre gewohnten Tätigkeiten nach Entlassung in der Regel binnen kürzester Zeit wieder aufnehmen. Eine weitgehend gleichbleibende postinterventionelle Lebensqualität mit Organerhalt ist möglich. Therapiebedingte Harninkontinenz (meist passagere Urgeinkontinenz) tritt kaum (max. 2 %) auf. Im Vergleich zur radikalen Prostatektomie und zur externen Strahlentheapie ist der Potenzerhalt mit der LDR-Brachytherapie internationalen Studien zufolge am höchsten.
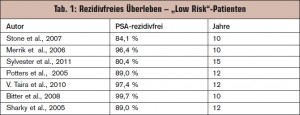
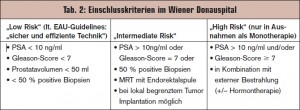
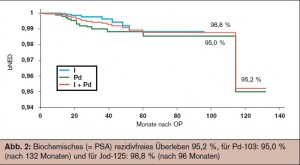
Bei jüngeren Patienten galt die Entfernung der Prostata bisher als sicherste Behandlungsmethode des lokal begrenzten Prostatakarzinoms. Amerikanische Langzeitergebnisse über die Dauer von bis zu 15 Jahren belegen das hohe kurative Potenzial dieser minimal invasiven Methode auch bei jüngeren Niedrigrisiko-Patienten („low risk“) (> Tab. 1), sodass die Seed-Implantation neben der radikalen Prostatektomie und der externen Strahlentherapie als gleichwertige, kurative Behandlungsmethode anzusehen ist. Diese Ergebnisse können am Institut für Radioonkologie des Donauspitals Wien anhand der eigenen Resultate bestätigt werden. Die Methode wird bei strenger Indikationsstellung (> Tab. 2) bereits seit Mitte 1999 mit großem Erfolg eingesetzt (> Abb. 2). Im Zeitraum von 7/1999 bis 11/2011 wurden insgesamt 446 Patienten Seeds als Monotherapie implantiert. Alle Implantationen konnten komplikationslos beendet werden. Lediglich milde bis moderate, temporäre dysurische und irritative Miktionsbeschwerden werden beobachtet. Harnverhalten aufgrund einer subvesikale Obstruktion war meistens ein passageres Ereignis, eine sekundäre TUR-P wurde in 2,75 % der Jod-Patienten und in 8,6 % der Palladium-Patienten notwendig (Vergleich Lit.: 2–8 %). Die Erhaltung der Potenz (bzw. des Niveaus vor der Therapie) war bei etwa 50 % der Patienten möglich (Ponholzer et al., 2004, Vergleich mit Lit.: 8–43 %) Die PSA-Kontrollrate aller am SMZ-Ost behandelten Patienten beträgt 95,2 %, für Pd-103: 95,0 % (nach 132 Monate) und für Jod-125: 98,8 % (nach 96 Monate) (> Abb. 2). Die Lokalkontrollrate liegt für Jod bei 99,1 %, für Pd bei 94,3 % bei insgesamt 446 behandelten Patienten.
Die LDR-Brachytherapie ist damit eine Therapieform, die einer radikalen Prostatektomie bei Niedrigrisikopatienten hinsichtlich der Tumorkontrollrate gleichwertig ist (> Tab. 1).
SCHLUSSFOLGERUNG UND DISKUSSION: Für Patienten, bei denen sowohl eine radikale Entfernung der Prostata und der Samenblasen, aber auch eine definitive Strahlentherapie (externe Radiatio oder Brachytherapie) als kurative therapeutische Strategie in Frage kommt, sollte das Vorgehen in einem Tumorboard individuell auf den Patienten abgestimmt werden. Da die Nachricht eines positiven Biopsiebefundes in den meisten Fällen vom betreuenden urologischen Facharzt überbracht wird, kommt diesem eine Schlüsselfunktion in der primären Patienteninformation zu. Sofern keine Kontraindikationen gegen eine strahlentherapeutische Intervention mittels einer Brachytherapie bestehen, sollte diese dem Patienten als Option in jedem Fall angeboten werden.
Die LDR-Brachytherapie ermöglicht die höchs – te Dosis im Zielvolumen und ist vom Potenzial der Tumorkontrolle (speziell bei Niedrigrisikopatienten) im Vergleich zur radikalen OP internationalen Ergebnissen zufolge gleichwertig und weitet sich in ihren Erfolgen auch auf Tumoren mit intermediären Risiko aus. Es gibt deutliche Hinweise, dass Patienten mit High-Risk-Tumoren wahrscheinlich von einer kombinierten Tele-Brachytherapie mit neo – adjuvanter bzw. adjuvanter Hormontherapie profitieren und lange rezidivfrei bleiben.