Anthropogene Luftverschmutzung: Auswirkungen auf kardiovaskuläre Erkrankungen und Situation in Österreich
Im Jahr 2012 starben laut WHO ca. 8 Millionen Menschen weltweit an den Folgen anthropogener Luftverschmutzung.1 Luftverschmutzung ist hauptsächlich auf die Verbrennung fossiler Energieträger wie Erdölprodukte oder Kohle zurückzuführen, welche für ca. 65 % der Emissionen von gesundheitsschädigenden Luftschadstoffen in die Atmosphäre verantwortlich sind.2 Die wichtigsten Vertreter unter den gesundheitlich relevanten Schadstoffen aus kardiovaskulärer Sicht sind Feinstaub (PM, von englisch particulate matter), Kohlenmonoxid (CO), Stickoxide (NOx), Schwefeldioxid (SO2) und Ozon (O3).1 Dennoch gibt es insgesamt eine Fülle an Folgeerkrankungen, die mit hohen Luftschadstoffkonzentrationen assoziiert sind.1 In gemäßigten Klimazonen gibt es teilweise starke jahreszeitabhängige Schwankungen, die durch Heizen im Winter und teilweise durch spezifische Wetterphänomene wie Inversionswetterlage bedingt sind.3
Auch wenn heute die Vorstellung vorherrscht, dass Luftverschmutzung ein Problem von Schwellenländern wie China sei, bedroht Luftverschmutzung auch in entwickelten Regionen wie Europa die Gesundheit der Bevölkerung. Mindestens 96 % der Bevölkerung der 56 bevölkerungsreichsten Städte der Welt sind regelmäßig Konzentrationen der Feinstaubuntergruppe PM2,5 (Partikeldurchmesser < 2,5 µm) über den Grenzwerten der WHO ausgesetzt4, wobei zwischen den oben genannten Stoffen teils hohe Korrelationen bestehen. Eine Fülleepidemiologischer und experimenteller Daten zeigt inzwischen, dass Morbidität und Mortalität durch Luftverschmutzung zu ca. 80 % durch zerebrovaskuläre und kardiovaskuläre Erkrankungen wie den akuten Myokardinfarkt (AMI) bedingt sind.2, 5
Chronische kardiovaskuläre Effekte
Auf systemischer Ebene wird die Wirkung von Luftschadstoffen wie PM2,5 unter anderem durch die Oxidation pulmonaler Phospholipide vermittelt, die zu proinflammatorischen Reaktionen durch die Aktivierung von Toll-like Rezeptoren4 (TLR4) in Knochenmarkszellen führt. Dies stimuliert die Migration von Monozyten in die Blutbahn und die Invasion in die arterielle Gefäßwand und damit das Fortschreiten der Atherosklerose.6 Ähnliche negative kardiovaskuläre Effekte konnten auch für NO2, CO und SO2 gezeigt werden.1, 7–9 Die meisten Studien konzentrieren sich auf Stickoxide und PM.
Luftschadstoffe fördern neben der Atherogenese auch die Entstehung kardiovaskulärer Erkrankungen wie arterieller Hypertonie, Diabetes mellitus und Hypercholesterinämie, die ebenfalls zur Atherogenese beitragen.10, 11 Experimentelle Studien haben gezeigt, dass hohe Konzentrationen von PM2,5 die Reaktion von glatten Gefäßmuskelzellen auf die Stimulation mit adrenergen Substanzen wie Phenylephrin verstärken.6, 12 Die Entstehung von ReactiveOxygen Species (ROS) wird durch Luftschadstoffe und deren oxidierende Wirkung auf zelluläre Proteine und Lipide gefördert.12 Neben der direkten Wirkung auf die Atherogenese konnten Assoziationen zu metabolischen Erkrankungen wie Adipositas und Diabetes mellitus Typ 2 für PM10 und NO2 nachgewiesen werden.11 Die gesundheitsschädigende Wirkung von Luftschadstoffen scheint dabei mit steigender Morbidität und Lebensalter zuzunehmen.13–16
Akute kardiovaskuläre Effekte
Epidemiologische Studien zeigen, dass vor allem ST-Hebungsinfarkte (STEMI) mit Ansteigen der Konzentrationen von Luftschadstoffen assoziiert sind.17 Im Gegensatz zu Non-STEMI (NSTEMI) kommt es hier im Normalfall zu einer kompletten irreversiblen Ischämie der nachgeschalteten Myokardbezirke.18
Die Ruptur von koronaren Plaques im Rahmen eines Herzinfarktes wird durch Scherstress auf Schwachstellen in der fibrotischen Hülle um den Lipidkern begünstigt. Sympathomimetische und blutgerinnungsfördernde Effekte von Luftschadstoffen und konsekutive kurzzeitige Anstiege von Blutdruck und Herzfrequenz sind dabei mögliche Mechanismen für die beobachtete Zunahme von AMIs bei erhöhten Schadstoffkonzentrationen.19, 20 Die Suszeptibilität gegenüber akuten Anstiegen der Luftschadstoffkonzentrationen korreliert dabei mit Anzahl und Schweregrad kardiovaskulär relevanter Komorbiditäten.21 Weitere vermutete Mechanismen sind die Steigerung der Aktivität von Thrombozyten, Aktivierung der plasmatischen Gerinnung und Hemmung der Thrombolyse durch systemische proinflammatorische Effekte.22
Schweregrad von Myokardinfarkten
Neben ihrer Rolle als Trigger akuter Ischämie scheint auch das Ausmaß von Myokardinfarkten mit der Schadstoffkonzentration zu korrelieren. Experimentelle Studien haben gezeigt, dass Kardiomyozyten, die künstlicher Hypoxie ausgesetzt werden, unter Einwirkung von PM2,5 eher durch verstärkte Aktivierung des Nuclear-factor Kappa-B (NF-κB) Pathways die Apoptose einleiten.23 Auch wenn klinische Daten zur Infarktgröße und Morbidität in Abhängigkeit der Schadstoffexposition derzeit noch fehlen, zeigen diese Daten, dass die Luftschadstoffkonzentration einen dosisabhängigen Effekt auf diese Parameter haben könnte. In einer rezenten kanadischen Studie konnte gezeigt werden, dass eine Erhöhung der Atemluftkonzentration von PM2,5 > 4 µg/m3 mit erhöhter Morbidität und Mortalität nach Myokardinfarkten einhergeht24, was für diese Hypothese spricht.
MyokardialesRemodeling
Studien haben gezeigt, dass die Konzentration von PM2,5 in der Atemluft mit pathologischem Remodeling des linken und des rechten Ventrikels einhergeht.25, 26 Wold et al. haben im Mausmodell gezeigt, dass hohe Atemluftkonzentrationen von PM2,5 zur Linksventrikelhypertrophie durch Veränderung der Expression von Myosinketten führt. Zusätzlich bewirkt PM2,5 vermehrte Kollageneinlagerung ins myokardiale Interstitium und führt in weiterer Folge zur Myokardfibrose. Die betroffenen Mäuse wiesen nach 9 Monaten signifikant niedrigere echokardiografisch gemessene E/A-Verhältnisse des transmitralen Bluteinstroms in den linken Ventrikel auf als Mäuse, die gefilterter Atemluft ausgesetzt waren. Dies spricht für erhöhte linksventrikuläre Füllungsdrücke und das Vorliegen einer diastolischenHerzinsuffizienz.26
Situation in Österreich
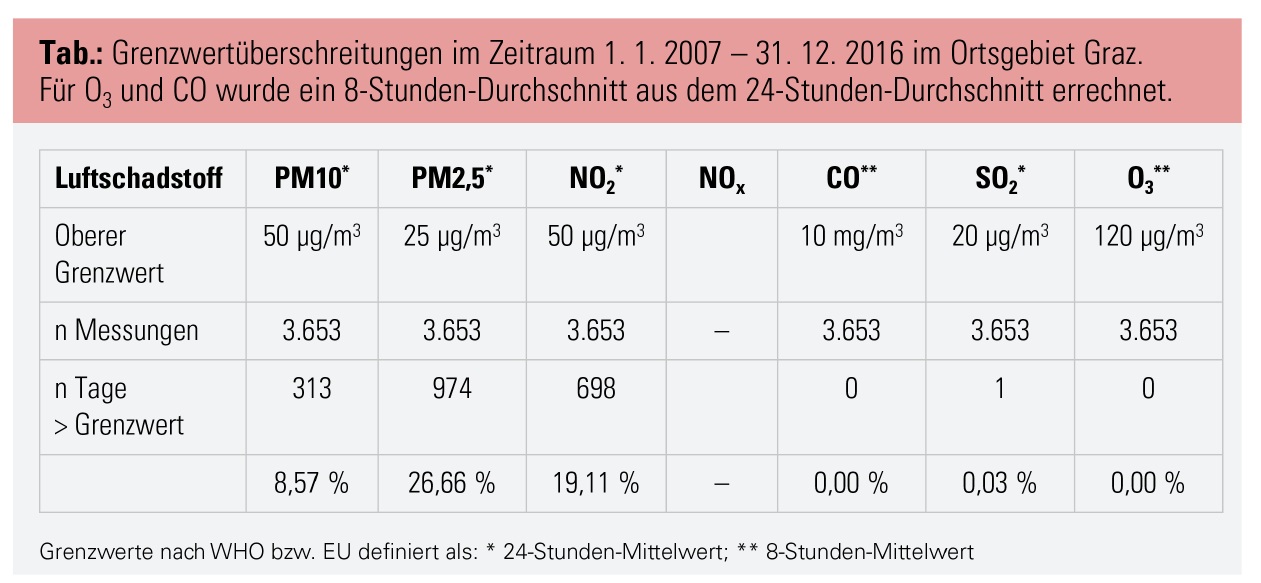
Auch wenn Umweltverschmutzung und die assoziierte Morbidität heutzutage primär ein Problem von Entwicklungsländern sind, ist Österreich bei weitem kein „Land der Seligen“. Im Jahresbericht für 2017 des Umweltbundesamtes wurde 2017 bei 95 % der Messstationen der obere Grenzwert der WHO für PM10 von 50 µg/m3 mindestens einmal überschritten, der Grenzwert für PM2,5 von 25 µg/m3 an 91 % der Messstationen.27 Aufgrund der erhöhten NO2-Konzentrationen in vielen Teilen Österreichs hat die EU-Kommission bereits ein Vertragsverletzungsverfahren eingeleitet. Positiv kann jedoch gewertet werden, dass es im Zeitraum 2003–2016 zu einer Reduktion der PM10-Mittelwerte um 34 % gekommen ist.27
Die Tabelle zeigt die Schadstoff-Mittelwerte aller Messstationen für die Stadt Graz, einer der bekanntlich stärker von Luftverschmutzung betroffenen Regionen Österreichs.
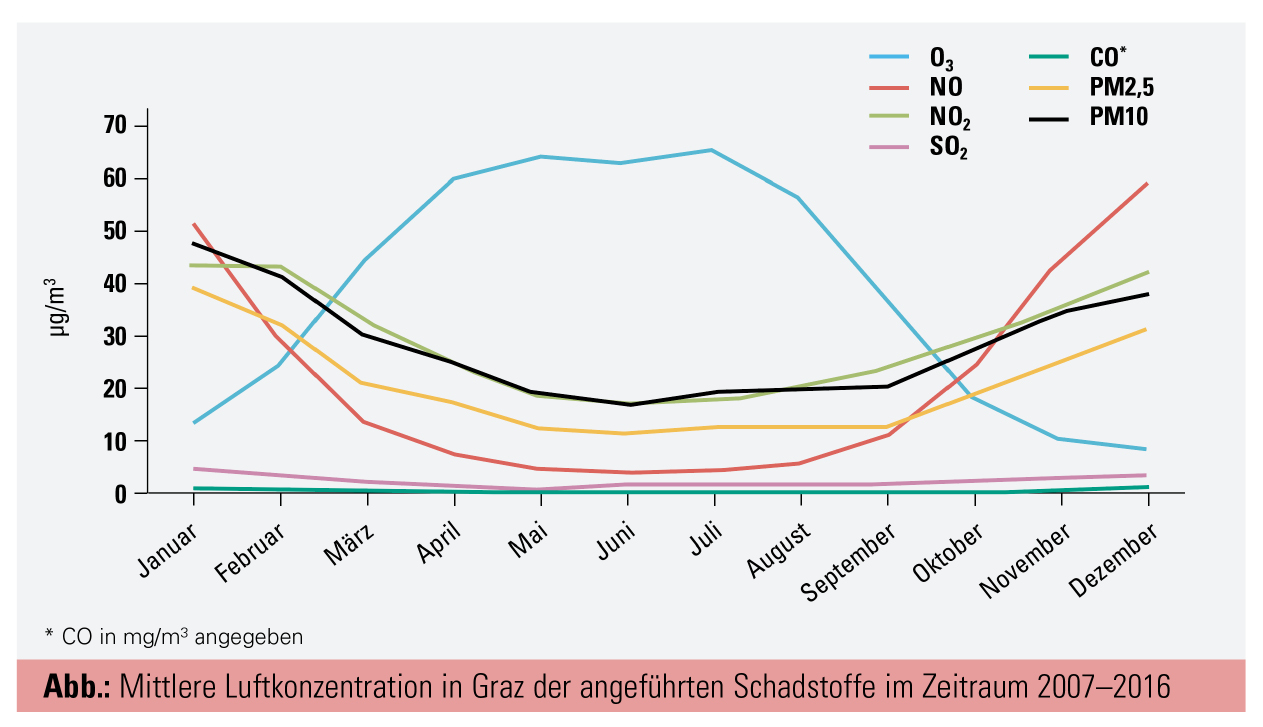
Hierbei sollte beachtet werden, dass es Unterschiede zwischen verschiedenen Regionen und Jahreszeiten gibt. Paradoxerweise gibt es dabei einen Anstieg von O3 im Sommer, der invers zu den Konzentrationsverläufen der anderen aufgeführten Luftschadstoffe verläuft. Dabei scheint der vermehrte Einfall von Sonnenlicht im Sommer die Entstehung von O3 zu fördern (Abb.).
Die Kosten von hoher Luftverschmutzung für die Gesellschaft sowie die verlorene Lebenszeit und Lebensqualität für betroffene Individuen sind beachtlich. Luftverschmutzung ist sowohl bei der Entstehung der Atherosklerose durch Begünstigung der Risikofaktoren als auch direkt bei der Plaqueformation beteiligt. Zusätzlich begünstigen hohe Konzentrationen von Luftschadstoffen wie PM2,5 die Ruptur koronarer Plaques, erhöhen den Schweregrad der resultierenden Myokardischämie und fördern myokardiales Remodeling. Maßnahmen wie die Förderung der öffentlichen Transportmittel und der erneuerbaren Energiequellen könnten auf gesellschaftlicher Ebene die
Morbidität und Mortalität durch Luftverschmutzung vermindern. Während die SO2-Emissionen in den Industriestaaten in den letzten Jahrzehnten signifikant gesenkt werden konnten, sind die Emissionen von PM10, PM2.5 und NO2 weiterhin auf gesundheitsgefährdendem Niveau. Die Verwendung von sogenannten „Wearables“ mit Möglichkeiten der Messung von PM könnten weitere neue Erkenntnisse in zukünftigen prospektiven Studien bringen.28 Angesichts der teils höheren lokalen Variabilität der Schadstoffkonzentrationen29 könnten solche Gerät ein Zukunft, analog zu Dosimetern, die Exposition gegenüber Umweltschadstoffen durch Vermeidungsverhalten verringern. Nichtsdestotrotz sollte die Primärprophylaxe kardiovaskulärer Ereignisse durch Senkung der Schadstoffemissionen für die Gesellschaft vordergründig sein.