Darmfokussierte Hypnose
Die darmfokussierte („gut-directed“) Hypnosetherapie (GHT), die für Betroffene auch einfach als „Bauchhypnose“ bezeichnet wird, ist eine medizinische Behandlungsmethode, welche meist beim Reizdarmsyndrom (RDS) zur Anwendung kommt. Auch bei der funktionellen Dyspepsie, beim „non-cardiac chest pain“ und bei der Colitis ulcerosa konnte in randomisiert kontrollierten Studien ein Therapierfolg gezeigt werden.
Wirkung auf die Darmfunktionen
Hypnose gilt als eine der ältesten Behandlungsmethoden und wird insbesondere in der Schmerztherapie immer mehr in Behandlungskonzepte integriert. Die Veränderung gastrointestinaler Funktionen unter dem Einfluss von Hypnose konnte in einer Reihe von wissenschaftlichen Untersuchungen nachgewiesen werden. Die Arbeitsgruppe um Peter Whorwell zeigte unter anderem, dass sich die viszerale Hypersensitivität beim RDS unter Hypnose modulieren lässt und sich langfristig normalisieren kann. Lowén et al. konnten mittels fMRI nachweisen, dass sich auch die gestörte Wahrnehmung und Erwartungshaltung von Schmerz bei Dehnungsreizen im Darm durch Hypnose nach erfolgreicher Therapie annähernd normalisieren lässt.
Einsatzmöglichkeiten
Funktionelle gastrointestinale Störungen, insbesondere das RDS, stellen die Hauptindikation für eine GHT dar. Die Betroffenen reagieren empfindlicher auf Stressbelastung und zeigen meist eine gesteigerte viszerale Empfindung. Mit der GHT ist eine Therapiemethode verfügbar, die zentral wirksam ist wie eine Psychotherapie, aber in Kombination mit einer spezifischen, auf den Bauch gerichteten Entspannung und Suggestionen einen zusätzlichen physiologischen Effekt (Veränderung der Stuhlfrequenz und -konsistenz) erzielen kann.1
Protokolle
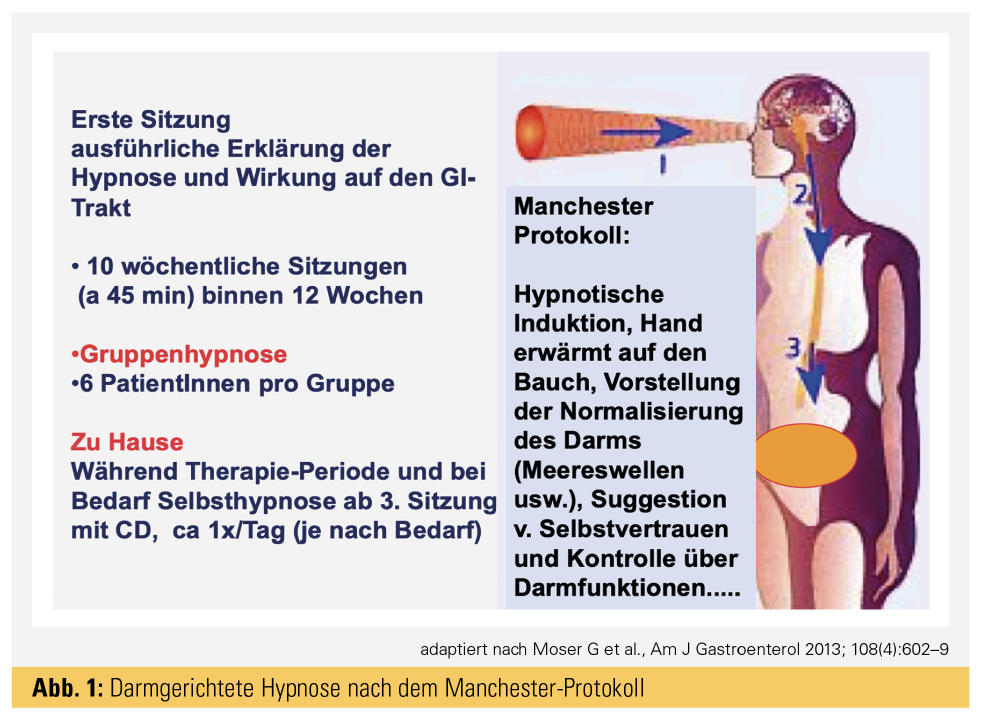
Studien mit Erwachsenen folgen mehrheitlich dem „Manchester Model“ der GHT nach Peter Whorwell, welches in der Regel 10–12 Hypnosesitzungen umfasst (Abb. 1). Diese Methode erlangte mit der 1984 in „The Lancet“ publizierten Arbeit Bekanntheit. Eine langfristige Wirksamkeit der GHT konnte auch bei Anwendung in Gruppentherapie bei RDS nachgewiesen werden (Abb. 2).1 Die Gruppen-Hypnose kann zudem eine Steigerung der Resilienz (psychische Abwehrkraft) bewirken, wie kürzlich in einer kontrollierten Studie gezeigt werden konnte.2 Die gesundheitsökonomischen Vorteile eines Gruppensettings sind bei den funktionellen Störungen besonders zu beachten.
Mit dem „North Carolina Protocol“ liegt ein weiteres, etwas abweichendes, strenger standardisiertes Behandlungsprotokoll von Olafur Palsson vor. Dieses wird mit 7 Sitzungen im zweiwöchigen Abstand durchgeführt, beinhaltet aber zudem 2 Sitzungen einer allgemeinen Entspannungshypnose vor Beginn der Hypnosetherapie und umfaßt somit ebenso 9 Sitzungen insgesamt. Eine soeben publizierte Studie von Carla Flik et al.3 weist mit nur 6 Sitzungen Grupppen-GHT nach Manchester-Protokoll einen deutlich geringeren, wenn auch positiven Erfolg auf. 8–10 Sitzungen einmal wöchentlich weisen in den meisten Studien den besten Langzeiterfolg auf.
Langzeiterfolg beim Reizdarmsyndrom
Gonsalkorale et al.4 aus dem Zentrum in Manchester konnten zeigen, dass der therapeutische Effekt der GHT nach Therapieende eine langfristige Stabilität über viele Jahre aufweist. Von mehr als 200 untersuchten Patienten mit RDS sprachen 71 % auf die Therapie an, 81 % davon konnten die erzielte Symptomreduktion bis über 5 Jahre halten. Vlieger et al.5 berichteten über einen Langzeiterfolg von über 5 Jahren bei Kindern: 68 % der Kinder, die eine Hypnose erhalten hatten, waren im Vergleich zu 20 % aus der Kontrollgruppe bei der Nachuntersuchung annähernd beschwerdefrei. Eine Metaanalyse6, welche auf einer quantitativen Bewertung der aggregierten Ergebnisse von 8 Studien basiert, zeigte, dass bei 54 % der Betroffenen mit therapieresistentem RDS durch GHT eine langfristige Symptomreduktion erzielt werden kann.
Hypnosetherapie bei CED
Hypnose steigert die vagale efferente Aktivität, und es wird daher angenommen bzw. konnten in einer experimentellen Studie Hinweise gefunden werden, dass dadurch auch ein antiinflammatorischer Effekt entsteht.7, 8 In einer randomisiert kontrollierten Studie von Keefer et al.9 waren 68 % der Betroffenen mit Colitis ulcerosa ein Jahr nach einer Bauchhypnosetherapie noch in klinischer Remission, im Vergleich dazu nur 40 % aus der Kontrollgruppe. Die signifikante Verlängerung der Remission durch die Hypnosetherapie wurde mit 78 Tagen in einem Jahr angegeben. Viele Betroffene mit CED in Remission leiden zudem auch an funktionellen Darmstörungen im Sinne eines RDS. Der Einsatz der GHT10 kann daher neben einer Verminderung der psychischen Belastung auch eine subjektive Linderung der Beschwerden bringen, unabhängig von der entzündlichen Aktivität. Hierzu sind, um eine evidenzbasierte Therapieempfehlung geben zu können, noch weitere randomisiert kontrollierte Studien erforderlich.
Resümee
Die darmfokussierte Hypnose ist insbesondere bei therapieresistenten funktionellen gastrointestinalen Symptomen erfolgreich und wird in Leitlinien zur Behandlung des Reizdarmsyndroms empfohlen. Die Durchführung ist im Einzel- und im Gruppensetting mit 10 wöchentlichen Sitzungen möglich und soll in das Behandlungskonzept für das Reizdarmsyndrom integriert werden. Diese Therapie zeigt auch eine gute Langzeitwirksamkeit bei Kindern mit funktionellen Bauchschmerzen. Bei Colitis ulcerosa kann die darmfokussierte Hypnose einen additiven Therapieeffekt zur Remissionserhaltung haben.
Eine ausführliche Übersichtsarbeit11 zu allen randomisiert kontrollierten Studien mit Hypnose bei gastroenterologischen Erkrankungen inklusive einer Bauchhypnose-Therapeutenliste Österreichs kann über www.gabrielemoser.at abgerufen werden. Interessierte Betroffene mit Reizdarmsyndrom erhalten unter 01/404 00-49700 in der Zeit von 8–11 Uhr jeden Montag und Mittwoch Informationen über Studien zur Bauch-Hirn-Achse im AKH Wien.