Kardioversion bei Vorhofflimmern
Rhythmuskontrolle ist ein wichtiger Schritt bei der Behandlung von symptomatischem Vorhofflimmern (VF). Der Begriff „Rhythmuskontrolle“ bezeichnet die Wiederherstellung des Sinusrhythmus (SR). Dies kann durch pharmakologische oder elektrische Kardioversion (CV), aber auch spontan erreicht werden.1, 2 Die Wirksamkeit einer pharmakologischen CV wird am höchsten erachtet, wenn sie innerhalb von 7 Tagen nach Beginn von VF eingeleitet wird.3 Die elektrische CV scheint am effektivsten, wenn sie innerhalb von 48 Stunden nach dem Beginn stattfindet.4 Aktuelle Richtlinien empfehlen eine sofortige CV hämodynamisch stabiler Patienten mit neu aufgetretenem symptomatischem VF.5–7
CV sind aber ressourcen- und zeitaufwendig. Eine spontane CV tritt häufig auf, vor allem bei Patienten mit Symptomen, die weniger als 48 Stunden andauern.8–13 Diese Tatsache brachte die Autoren der „Rate Control versus Electrical Cardioversion Trial 7–Acute Cardioversion versus Wait and See“-(RACE-7-ACWAS-)Studie auf die Idee, eine CV bei Patienten mit kürzlich aufgetretenem VF zu verzögern, um die Vorteile der spontanen CV zu nutzen. „Early or delayed cardioversion in recent-onset atrial fibrillation“ lautete der Titel der Publikation dieser Studie, die am 18. 4. 2019 im New England Journal of Medicine veröffentlicht wurde.14
RACE 7 ACWAS Trial
RACE 7 ACWAS zeigte, dass eine Verzögerung der CV, basierend auf einem „Wait-and-see“-(WAS-)Ansatz, genauso gut war wie die akute CV, um den SR nach 4 Wochen herzustellen. Die Studie wurde 2014–2018 in 15 niederländischen Krankenhäusern durchgeführt. Eingeschlossen wurden 437 ≥ 18-jährige Patienten, die sich in einer Notaufnahme mit hämodynamisch stabilem, symptomatischem, kürzlich aufgetretenem (< 36 Stunden), erstmals festgestelltem oder wiederkehrendem VF, ohne Anzeichen einer Myokardischämie oder einer Vorgeschichte von anhaltendem VF, vorgestellt hatten. Eine frühere CV war kein Ausschlussgrund. Die Patienten wurden im Verhältnis 1 : 1 in die WAS-Gruppe oder die Gruppe mit früher CV randomisiert (Abb.).
Die WAS-Strategie bestand in der Gabe von Medikamenten zur Kontrolle der Herzfrequenz mittels intravenöser oder oraler Betablocker, Nicht-Dihydropyridin-Kalziumkanalblocker oder Digoxin. Die Patienten wurden entlassen, wenn ihr Zustand klinisch stabil war. Wenn am nächsten Tag noch VF vorhanden war, wurden die Patienten zu einer verzögerten CV überwiesen.
Die frühe CV erfolgte pharmakologisch, vorzugsweise mit Flecainid. Eine elektrische CV fand bei Kontraindikationen für eine pharmakologische CV und bei erfolgloser pharmakologischer CV statt. Die Patienten wurden entlassen, wenn ihr Zustand klinisch stabil war.
Die Entscheidung über eine Antikoagulation orientierte sich am CHA2DS2-VASc-Score.
Follow-up und Endpunkte
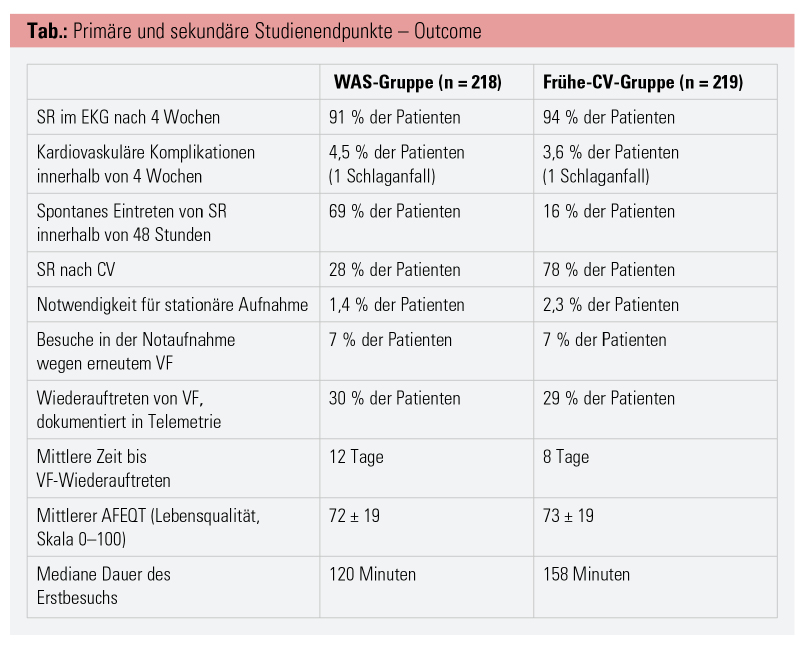
Der primäre Endpunkt der Studie war SR im EKG nach 4 Wochen. Sekundäre Endpunkte waren: Dauer des Notaufnahme-Erstbesuchs, Zahl der Besuche in der Notaufnahme wegen eines VF-Rezidivs, kardiovaskuläre Komplikationen, Zeit bis zum Wiederauftreten von VF und Lebensqualität, bewertet anhand des „Atrial Fibrillation Effect on Quality-of-Life-Questionnaire“-(AFEQT-)Fragebogens.15
Ergebnisse
Der primäre Endpunkt, SR nach 4 Wochen, trat bei 91 % der Patienten der WAS-Gruppe und bei 94 % in der Gruppe mit früher CV auf. Die kardiovaskulären Komplikationen waren in beiden Gruppen selten und ähnlich in der Anzahl (Tab.).
Diskussion
Beide Gruppen hatten sehr ähnliche Ergebnisse. Die einzigen Unterschiede waren die Zeit bis zur CV und die Dauer des Aufenthaltes in der Notaufnahme. Eine längere Zeit im VF könnte das Risiko von kardiovaskulären Komplikationen, vor allem Schlaganfall, erhöhen. Die Ergebnisse zeigten jedoch keine Unterschiede hinsichtlich Komplikationen, allerdings war die Zahl der eingeschlossenen Patienten nicht groß genug, um dies zuverlässig beurteilen zu können.
Die in der Notaufnahme verbrachte Zeit spricht für die WAS-Methode, da sie im Median fast 30 Minuten kürzer war. In der WAS-Gruppe hat sich bei 69 % der Patienten spontan SR eingestellt. Dies bringt mehrere Vorteile: Nebenwirkungen und Gefahren der CV, Sedierung, Nahrungskarenz und Nachbeobachtung konnten vermieden werden.
Nicht vergessen werden sollten die Beurteilung des Schlaganfallrisikos und die Entscheidung über eine Antikoagulation. Die Autoren der Studie äußern die Sorge, dass Notärzte möglicherweise zu sehr mit der Frequenz- und Rhythmuskontrolle von Patienten mit VF beschäftigt sein und auf die Schlaganfall-Prävention vergessen könnten.
Resümee
Die RACE-7-ACWAS-Studie zeigte, dass die „Wait-and-see“-Methode einer frühen Kardioversion nicht unterlegen ist. Vorteile des „Wait-and-see“-Ansatzes sind, dass den Patienten unnötige Kardioversionen erspart und Ressourcen des Gesundheitswesens, insbesondere Notaufnahme-Stationen, geschont werden.