UIM 01|2022
Rolle der Ernährung bei eosinophiler Ösophagitis
Das Asthma der Speiseröhre, wie die eosinophile Ösophagitis (EoE) auch genannt wird, ist eine chronisch immunmediierte Entzündung der Speiseröhre, die durch eine eosinophile Infiltration des Ösophagus und eine ösophageale Dysfunktion, meistens einer Dysphagie, charakterisiert wird. Die steigende Inzidenz und Prävalenz1 dieses Krankheitsbildes und die Tatsache, dass die EoE die häufigste Ursache einer Dysphagie und einer Bolusimpaktierung bei jungen Menschen darstellt2, zeigen die Relevanz dieser erst seit 3 Jahrzehnten bekannten Erkrankung. Obwohl die Ätiologie der Erkrankung heutzutage noch nicht vollständig geklärt ist, geht man in den allermeisten Fällen von einer nicht-IgE-vermittelten Nahrungsmittelallergie aus.3 Therapie der EoE: Da eine unbehandelte EoE zu Strikturen und einer Fibrosierung des Ösophagus führen kann, die Dysphagie die Lebensqualität deutlich beeinträchtigt und es zu rezidivierenden Bolusimpaktierungen kommen kann, ist eine adäquate Therapie unerlässlich.4 Hierfür kann man sich die drei D merken: Drugs (Protonenpumpeninhibitoren [PPI] oder topische Kortikosteroide), Diät oder Dilatation.4 Es ist zu betonen, dass in den allermeisten Fällen entweder eine Diät oder eine medikamentöse Therapie (PPI oder topische Kortikosteroide) durchgeführt werden sollte und nicht eine Kombinationstherapie. Im Gegensatz hierzu kann die Dilatation oder Bougierung, die keinen Einfluss auf die Entzündung hat, additiv zur Diät oder Medikation angewandt werden. Eine Diät als Therapieansatz ergibt allein schon deshalb Sinn, weil die ösophageale Entzündung, wie oben bereits erwähnt, durch gewisse Speisen ausgelöst wird, womit die Ursache der Erkrankung und nicht nur die konsekutive Inflammation angegangen wird.
Diätformen
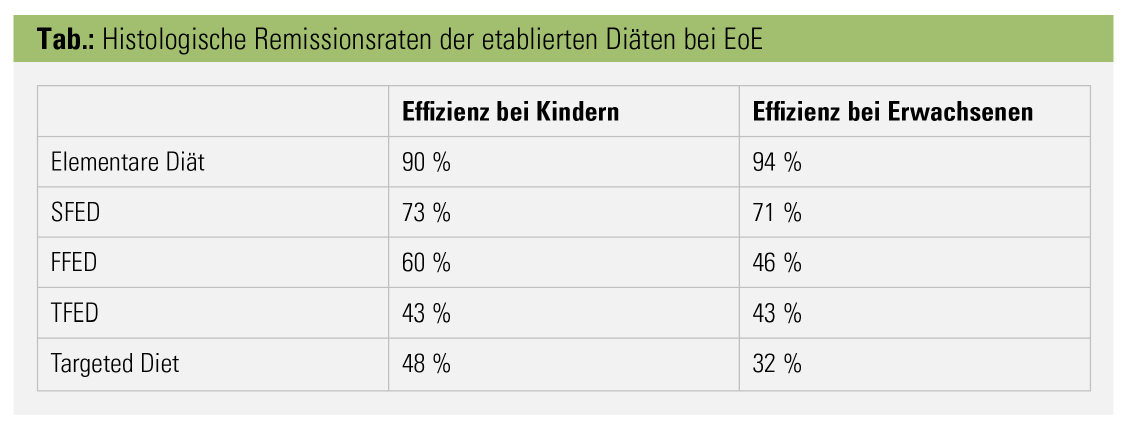
Man unterscheidet drei mögliche diätetische Interventionen: die elementare Diät, eine gezielte Eliminationsdiät oder eine empirische Eliminationsdiät. Elementare Diät: Die wegweisende Studie von Kelly et al.5, welche die Ernährung als Auslöser der eosinophilen Entzündung in den Fokus stellte, zeigte 1995, dass 92 % der Kinder mit EoE, die eine elementare Diät mit aminosäurenbasierten Formula erhielten, in Remission kamen. Diese Ergebnisse konnten in weiteren prospektiven Studien bei Kindern und später auch bei Erwachsenen bestätigt werden; in einer Meta-Analyse zeigte sich eine gepoolte Effektivität von 90,8 %.6 Es ist wichtig, anzumerken, dass es bei Wiederaufnahme einer regulären Diät in kurzer Zeit wieder zu einer Entzündung der Speiseröhre kommt. Mehrere Gründe machen diesen hocheffektiven Therapieansatz im Alltag bei erwachsenen Patienten jedoch nahezu unmöglich: Einerseits führt die geringe Schmackhaftigkeit der elementaren Diät dazu, dass diese meistens über eine Magensonde eingenommen werden muss. Andererseits führt das komplette Vermeiden von regulärer Ernährung zur sozialen Deprivation und einer eingeschränkten Lebensqualität. Und schlussendlich entstehen durch eine rein elementare Diät hohe Kosten, welche häufig von den Krankenkassen nicht übernommen werden. Eine Erhaltungstherapie mit einer elementaren Diät bei der EoE ist somit praktisch nicht umsetzbar.
Obwohl in der Theorie ein Identifizieren eines Nahrungsmittels mit Hilfe eines Allergietestes (Pricktest, Atopie-Patch-Test) und danach das Weglassen desselben die optimalste Diät darstellen würde (gezielte Eliminationsdiät), zeigt eine Meta-Analyse nur eine Effektivität von 45 % mit noch deutlich niedrigeren Zahlen bei Erwachsenen (32,2 %).6 Da die EoE keine IgE-vermittelte Erkrankung ist, hat auch das Messen von IgE im Serum auf spezifische Speisen nur eine niedrige Sensitivität und Spezifität.7 Eine Allergietestung hat im klinischen Alltag zur Erfassung von möglichen Triggern der EoE somit keinen Stellenwert.3 Es ist aber wichtig, zu betonen, dass Patienten mit einer IgE-mediierten Nahrungsmittelallergie ein 10-fach höheres Risiko haben, eine EoE zu entwickeln.
Eliminationsdiäten
Der vielversprechende Ansatz einer speziellen Diät zur Therapie der EoE wurde 2006 mit einer empirischen Eliminationsdiät weitergeführt, bei der man auf sechs Nahrungsmittel (Kuhmilch, Weizen, Eier, Soja, Nüsse, Meeresfrüchte, inkl. Fisch) komplett verzichten musste. Diese sogenannte „Six-Food-Eliminationsdiät“ (SFED) brachte 74 % Kinder mit EoE nach 6 Wochen in eine histologische Remission.8 Darauffolgende Studien konnten wiederholt dieselben hohen Remissionsrate auch bei Erwachsenen zeigen,9, 10 sodass die SFED die heutzutage bekannteste Diät bei EoE darstellt. Nachdem ein Patient durch die SFED in eine histologische Remission kam, wird seriell jeweils ein Nahrungsmittel wieder eingeführt und stets 6–8 Wochen danach eine Endoskopie durchgeführt, um schlussendlich die auslösende Speise zu identifizieren. Dies führt gezwungenermaßen zu häufigen Endoskopien, was für einen Patienten ermüdend sein kann. Da die wenigsten Patienten auf eine Elimination von Nüssen und Meeresfrüchten bzw. Fisch ansprechen und weitere Daten darauf hindeuten, dass vor allem Milch und Weizen die Haupttrigger der EoE sind, wurden Studien mit einer Four-Food-Eliminationsdiät (FFED11 [Kuhmilch, Weizen, Eier und Soja/Hülsenfrüchte]; 54 % histologische Remission) und später eine Step-up-Two-Four-Six-Food-Eliminationsdiät12 durchgeführt. Vor allem der Step-up-Ansatz, bei welchem man mit dem Weglassen der zwei häufigsten Trigger der Entzündung bei EoE, nämlich Milch und Weizen, beginnt, ergibt klinisch Sinn, da man hierbei mehrere Endoskopien einsparen kann und bereits das Vermeiden lediglich dieser zwei Nahrungsmitteln dem Patienten die Grenzen einer Diät als Therapieansatz zeigen kann. Patienten die nicht auf eine Two-Food-Eliminationsdiät (TFED) angesprochen haben, hatten die Möglichkeit, danach eine FFED und schlussendlich eine SFED durchzuführen. Die klinisch histologischen Remissionsraten lagen hierbei bei 43 %, 60 % und 79 %. Milch als Trigger: Da das Kuhmilchprotein als der häufigste Trigger der Entzündung angesehen wird, konzentrieren sich neue Studien auf eine One-Food-Eliminationsdiät mit Kuhmilch. Eine erst kürzlich publizierte prospektive Studie bei Kindern bestätigte, dass dabei 50 % der Patienten eine histologische Remission erreichten.13 Im klinischen Alltag ist es wichtig, zu wissen, dass wegen der Kreuzallergien von Milchsorten (Kuh-, Schaf- und Ziegenmilch) all diese Milchsorten gemieden werden müssen. Und da unklar bleibt, ob Weizen oder eben doch das Gluten die Entzündung auslöst,14 sollte auf beides verzichtet werden. Langzeitdaten von bis zu 4 Jahren bestätigen die Sicherheit und Effizienz der Eliminationsdiät bei Kindern und Erwachsenen mit EoE.8, 15 Dieselben Studien zeigen aber auch die Schwierigkeiten solch einer Diät, da die meisten Patienten diesen Therapieansatz nicht langfristig einhielten. Vor allem die Bevölkerung in Österreich und der Schweiz hat einen hohen Pro-Kopf-Konsum von Milchprodukten, sodass nicht nur eine SFED, sondern auch eine TFED mit Milch und Weizen eine große Hürde im Alltag der Patienten darstellt. Es muss auch nochmals betont werden, dass es nach erneuter Einnahme der vermiedenen Nahrungsmitteln sofort wieder zu einer Entzündung des Ösophagus kommt.8 Wegen dieser Schwierigkeiten im praktischen Alltag wird eine Diät nur von den wenigsten Patienten eingehalten, und die klare Mehrheit nimmt eine medikamentöse Erhaltungstherapie mit einem topischen Kortikosteroid oder einem PPI ein.16
Zusammenfassung
Die Ernährung spielt bei der EoE zweifellos eine zentrale Rolle. In den meisten Fällen handelt es sich bei der EoE um eine Nahrungsmittelallergie, und auch therapeutisch können mit einer der oben genannten Diäten hohe klinisch histologische Remissionsraten erzielt werden. Die Diät kann sowohl als Erstlinientherapie als auch bei Patienten, die kein Ansprechen oder Nebenwirkungen auf Medikamente zeigen, eingesetzt werden. Die zwingendermaßen dauerhaft einzunehmende restriktive Ernährung und die daraus resultierende geringe Adhärenz dieses Therapieansatzes mindert jedoch die Möglichkeit ihres alltäglichen Einsatzes, sodass leider nur bei den wenigsten Patienten eine Diät als Erhaltungstherapie wirklich umsetzbar ist.