Eine medizinische Herausforderung
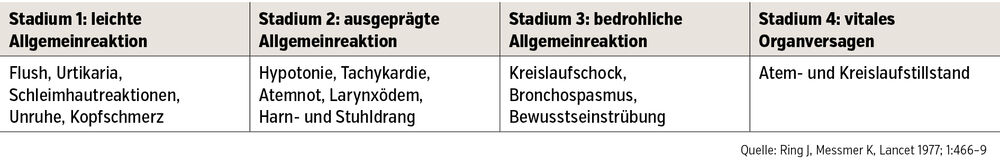
Unter Anaphylaxie versteht man eine schlagartig beginnende Hypersensitivitätsreaktion aufgrund von Freisetzung vasoaktiver Mediatoren (z.B. Histamin, Leukotriene, Serotonin, Prostaglandine etc.), die von lokalen Reaktionen wie Pruritus und Urtikaria über Bronchospasmus und Kollaps bis hin zum Kreislaufstillstand gehen können (Tab.). Im Unterschied zu schweren allergischen Reaktionen müssen bei einer Anaphylaxie zumindest 2 Organsysteme betroffen sein. Anaphylaxien treten normalerweise unmittelbar bis 60 Minuten nach Exposition auf, gelegentlich gibt es auch zweizeitige Events.
Auslöser können sowohl allergischer (IgE-mediiert) als auch nichtallergischer Natur (z.B. Komplementaktivierung) sein. Augmentationsfaktoren (z. B. Medikamente, Stress, Menstruation, Anstrengung) oder Koerkrankungen (z. B. Mastozytose) können die Reaktionen verstärken. Klinisch verspüren Patient:innen zumeist Jucken und Hitzegefühl unter der Zunge, an Hand- und Fußsohlen und im Genitalbereich, bei schwereren Reaktionen Einschnüren der Brust, Schwindel, Vernichtungsgefühl und Todesangst.
Häufige Auslöser
Die häufigsten Auslöser von anaphylaktischen Reaktionen bei Erwachsenen sind Insektenstiche durch Wespen, Bienen oder Hornissen, gefolgt von Medikamenten. Bei Kindern sind anaphylaktische Reaktionen auf Nahrungsmittel wie z. B. Erdnüsse, Nüsse, Milch, Ei oder Shrimps die häufigsten Auslöser. Pollenassoziierte Kreuzreaktionen sind zumeist mild, bei Beifußallergiker:innen kann es mitunter auch zu systemischen Reaktionen kommen.
Penicilline, Cephalosporine und NSAR wie Diclofenac können Anaphylaxien auslösen, bei intraoperativen Komplikationen sollte man zuallererst an Muskelrelaxanzien denken (Rocuronium oder Suxamethonium). Schwere anaphylaktische Reaktionen sind mit einer Häufigkeit von 1–3 Reaktionen pro 10.000 Personen zu erwarten, die Letalität liegt bei 1–3 Todesfällen pro 1.000.000 Personen. Abhängig vom Auslöser dominiert die respiratorische (Nahrungsmittel!) oder kardiovaskuläre Todesursache.
Akuttherapie der Anaphylaxie
Grundsätzlich muss die Therapie (Kasten) so rasch wie möglich erfolgen, richtet sich aber nach der Schwere der Symptomatik. Allerdings muss immer mit dem schlimmsten Verlauf gerechnet werden. Adrenalin wird in der Praxis eher zu spät injiziert, womit sich die Prognose verschlechtert. Leider fürchten sich viele Patient:innen vor der Anwendung des Autoinjektors oder sind mit dessen Anwendung nicht vertraut. In Zukunft wird die Adrenalingabe aber deutlich einfacher, da ein Adrenalinspray zur nasalen Gabe kommen wird. Die Hospitalisierung ist nach schweren Reaktionen (Grad III und IV) obligat, bei leichteren Verläufen ist sie zu überlegen – im Zweifel sollte sie immer erfolgen.
Abklärung und Prophylaxe bei St.p. Anaphylaxie
Die wichtigste Maßnahme gegen jede Form der allergischen/anaphylaktischen Reaktion ist die Allergenkarenz – soweit möglich. Die Aufklärung der Patient:innen oder der Eltern ist unumgänglich. Weiters sollte stets ein Allergiepass mitgeführt werden.
Nach jeder anaphylaktischen Reaktion ist eine allergologische Abklärung indiziert. Nach Grad-III- bzw. -IV-Reaktionen nach Insektenstichen besteht eine Indikation zur allergenspezifischen Immuntherapie. Nach Lebensmittelanaphylaxien bei Speicherprotein-Sensibilisierungen wäre eine orale Immuntherapie zu überlegen. Eventuell, wenn auch „off-label“, könnte man mit einer Anti-IgE-Therapie (Omalizumab) die Toleranzschwelle für Nahrungsmittel deutlich erhöhen. Bei Medikamentenallergien wird normalerweise die Allergenkarenz praktiziert.
Nach schweren Reaktionen müssen Patient:innen 2 Adrenalinautoinjektoren stets bei sich führen und im Notfall auch selbst applizieren können. Dafür ist eine wiederholte Schulung nötig. Die Adrenalinautoinjektoren bzw. der kommende Adrenalinnasenspray können Leben retten!