Beginnt Primärprävention, wenn das Gefäß noch völlig gesund ist, oder handelt es sich beim Vorhandensein von Atherosklerose noch um Primärprävention? „Es gibt keine Atherosklerose ohne erhöhtes LDL-Cholesterin (LDL-C). Es spielen auch noch viele andere Faktoren eine Rolle, aber dies ist ein entscheidender Parameter“, erklärt MR OA Dr. Helmut Brath, Diabetes- und Stoffwechselambulanz, Gesundheitszentrum Favoriten (Wien).
The sooner, the better
Bestehen erhöhte Cholesterinwerte bereits im Kindes- oder Jugendalter, sollten diese therapiert werden. Eine aktuelle Studie1 zeigte die Effekte einer frühen Lipidsenkung: Wurden die erhöhten Werte gleich, ohne Verzögerung behandelt, war die kardiovaskuläre Ereignisrate ab dem 40. Lebensjahr nicht größer als bei Personen mit nichterhöhten Lipidwerten. Primärprävention fängt damit mit der Behandlung ab der Diagnose erhöhter Cholesterinwerte an, unabhängig vom Alter. Die gesamte Lebensbelastung durch erhöhtes LDL-C ist das Entscheidende für die Progression der Atherosklerose, so Brath.
„Der Übergang vom gesunden Gefäß bis hin zur Plaque-Ruptur entwickelt sich kontinuierlich über Jahrzehnte hinweg. Fakt ist, es gibt keine Atherosklerose ohne erhöhtes LDL-Cholesterin, weshalb dies einen entscheidenden modifizierbaren Risikofaktor in der Entstehung kardiovaskulärer Ereignisse darstellt.“
MR OA Dr. Helmut Brath
Diabetes- und Fettstoffwechselambulanz, Gesundheitszentrum Favoriten, Wien
The lower, the better
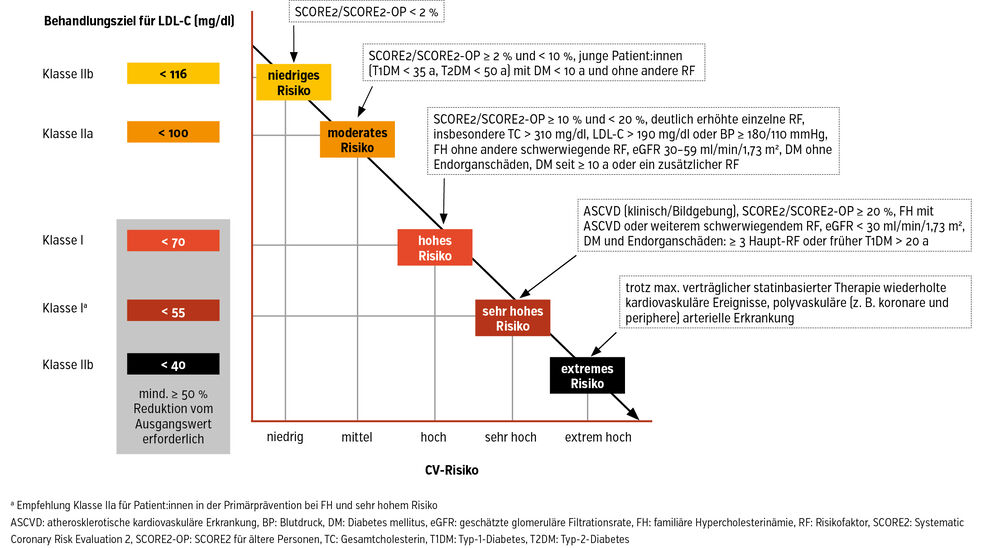
2025 wurde ein Update der ESC/EAS 2019 Guidelines2 für das Management der Dyslipidämie herausgebracht. Neu dazugekommen zu den bereits vorher definierten Zielwerten (Abb.) ist das extreme Risiko, definiert durch klinisch manifeste Atherosklerose in mindestens 2 Gefäßterritorien (z. B. paVK und zerebrovaskuläre Erkrankung) oder rezidivierende Ereignisse (z. B. erneuter Myokardinfarkt/Insult trotz Therapie). In dieser Risikokategorie liegt der Zielwert für das LDL-C unter 40 mg/dl (Abb.). Neu in den Leitlinien ist auch die Risikostratifizierung, d.h., die Person sollte immer individuell betrachtet werden: Hat jemand ein erhöhtes Risiko (z.B. Adipositas, rheumatologische Erkrankung, obstruktive Schlafapnoe etc.), gilt der Zielwert der Risikokategorie darunter.2
Neues zum Lp(a)
Der Lipoprotein-(a-)Wert ist genetisch determiniert und kann durch Lebensstilmaßnahmen nicht beeinflusst werden. Da er sich nicht klinisch relevant verändert, ist nur eine einmalige Messung im Leben erforderlich. Erhöhte Lp-(a-)Werte (> 50 mg/dl bzw. 105 nmol/l) sind mit einem deutlich höheren kardiovaskulären Risiko assoziiert. Bisher kann das Lp(a) nicht medikamentös gesenkt werden, weshalb das Gesamtrisiko durch Senkung des LDL-C reduziert werden sollte. Es gibt aber bereits ein vielversprechendes Medikament in der Pipeline: Pelacarsen, ein Antisense-Oligonukleotid, senkt das Lp(a) um bis zu 90 %.3 Ob damit auch die kardiovaskulären Ereignisse und die Mortalität reduziert werden können, sollte sich demnächst herausstellen – die Studie wird wahrscheinlich bereits in der 2. Hälfte des Jahres 2026 vorgestellt werden, vermutet Brath.
Neues zu den oralen Therapien
Statine
Mit den Hochpotenzstatinen (Rosuvastatin, Atorvastatin) können wir in der Primärprävention 500, in der Sekundärprävention 1.000 kardiovaskuläre Ereignisse weniger pro 10.000 Patientenjahren erreichen, erklärt Brath. Demgegenüber steht etwa ein Fall von Rhabdomyolyse, bei starken Muskelbeschwerden sollte das Statin abgesetzt werden. Darüber hinaus sind Statine geringfügig diabetogen. Die Vorteile überwiegen in Summe aber klar die Nachteile: Laut einer großen Metaanalyse mit 176 Studien und insgesamt über 4 Millionen Proband:innen trat eine Statinintoleranz bei 9,1 % davon auf, somit vertragen über 90 % der Patient:innen Statine gut.4
Ezetimib
Ein bislang wenig beachteter Aspekt ist, dass Ezetimib in Kombination mit Rosuvastatin bei Diabetes-Patient:innen häufig eine stärkere LDL-C-Senkung erzielt als bei Personen ohne Diabetes. Ursache dürfte eine bei Diabetes vermehrte intestinale Cholesterinaufnahme sein, bedingt durch eine Hochregulation des NPC1L1-Transporters, der den therapeutischen Angriffspunkt von Ezetimib darstellt, erläutert Brath.
Bempedoinsäure
Kann sowohl als Ergänzung zu einem Statin als auch als Alternative eingesetzt werden. Als Prodrug wird sie über eine langkettige Acyl-CoA-Synthetase in der Leber aktiviert, nicht in der Muskulatur, weshalb typische statinassoziierte Myalgien in der Regel nicht auftreten. Die LDL-C-Senkung fällt etwas geringer aus als bei Statinen (ca. 20–30%), während sich in Kombination mit einem Statin zusätzlich etwa 20 % Reduktion erzielen lassen. Da Bempedoinsäure zu einem Anstieg der Harnsäure führen kann, sollte sie bei Patient:innen mit Gichtanamnese vorsichtig eingesetzt werden. Ohne eine solche Vorerkrankung ist die Nebenwirkung selten, dennoch empfiehlt Brath eine routinemäßige Kontrolle der Harnsäurewerte.
Potenzial der Kombinationstherapien
Eine Analyse der österreichischen Kohorte aus der SANTORINI-Studie5 hat gezeigt, dass bei Hoch- und Höchstrisikopatient:innen, etwa 36 % im Zielbereich sind – anders gesagt, über 60 % der Hoch- und Höchstrisikopersonen in unserem Land sind nicht im Zielbereich, obwohl sie therapiert werden, macht Brath aufmerksam. In dieser Analyse von Toplak H et al.6 errechneten die Studienautor:innen, dass durch die Zugabe von Ezetimib bereits 53 % in den Zielbereich kommen und durch die Kombination mit Bempedoinsäure rund 70 % der Patient:innen die Zielwerte erreichen könnten. Für die restlichen 30 % stehen die injizierbaren Medikamente, die PCSK9-Antikörper und Inclisiran, zur Verfügung, so Brath.
Triglyzeride
Auch erhöhte Triglyzeride (TG) steigern das kardiovaskuläre Risiko, aber hier ist die Situation komplizierter, erläutert Brath. Alle großen Fibratstudien sind negativ ausgegangen, wie auch die letzte Studie zu Pemafibrat7 verdeutlicht: Die Senkung der TG hatte keinen Einfluss auf die Häufigkeit kardiovaskulärer Ereignisse. Deswegen empfiehlt z. B. die Österreichische Diabetes Gesellschaft bei erhöhten TG zuerst den Einsatz eines Statins8, um LDL-C und damit das kardiovaskuläre Risiko zu senken. Erst ab sehr hohen, auf Lebensstilmaßnahmen resistente TG-Spiegel (>500 mg/dl) sollte eine Fibrattherapie erwogen werden, um das Pankreatitisrisiko zu reduzieren. Zusätzlich kann Icosapent-Ethyl, ein Ethylester der Omega-3-Fettsäure EPA, in Betracht gezogen werden, um das Risiko kardiovaskulärer Ereignisse zu reduzieren.2 In dem Zusammenhang weist Brath darauf hin, dass gemischte Omega-3-Präparate („Fischöl“, enthält DHA/EPA) nicht empfohlen werden sollten, da in mehreren Studien damit keine Senkung des kardiovaskulären Risikos nachgewiesen werden konnte. Darüber hinaus erhöht es die Wahrscheinlichkeit für Vorhofflimmern bei Patient:innen mit kardiovaskulären Erkrankungen, wovor auch in einem Rote-Hand-Brief der EMA9 gewarnt wird. „Es ist unglaublich, was wir mit den heutigen potenten Medikamenten erreichen können. Alle Patient:innen sollten ihren LDL-C-Wert sowie den individuellen Zielwert kennen. Das reicht aber noch nicht, es sollte auch auf den Zielwert hin therapiert werden“, beendet Brath mit einer wichtigen Botschaft.