Auch wenn einige die Schlagzeile mit einer gewissen Skepsis lesen und es jahrelang gelebte Praxis war: Die Harnsäure im Serum ohne Gicht muss nicht therapiert werden. Ein Kollege titelt sein Editorial1 gar „Requiem for Urate Lowering in CKD?“. Über die Jahre hinweg gab es immer wieder Beiträge, wo z.B. die Assoziation zwischen Hyperurikämie und einer Nephropathie beschrieben wurde.2–5 Am europäischen Rheumakongress (EULAR) wurden gesammelte Daten dargestellt und die unter Expert:innen immer wieder geäußerten Vermutungen bestätigt, dass sich durch die alleinige Harnsäuresenkung ohne eine bestehende Gicht weder die Outcome-Parameter in Bezug auf Niere noch auf Herz signifikant beeinflussen lassen.6–8
Diagnose der Gicht
Der Nachweis von Uratablagerungen in der Synovia ist nach wie vor der Goldstandard, nur nicht immer verfügbar oder möglich. Mit Dual-Energy-CT können die Gichtablagerungen ebenso dargestellt werden. Es hat sich dabei gezeigt, dass Gichttophi nicht nur augenscheinlich im Subkutangewebe auftreten; sie finden sich z. B. auch in den Bursae praepatellares, an der Tendo calcaneus, in den Nieren und anderen Organen, am Kehlkopf oder an der Wirbelsäule. Nur beim ersten Gichtanfall oder bei Menschen mit ausgeprägter Adipositas kann die Dual-Energy-CT falsch negativ ausfallen. Die Ultraschalldiagnostik in geübten Händen ist in den letzten Jahren zur Routine geworden. Wenn sich schon im Röntgen ausgestanzte Läsionen zeigen, wird es sich schwerlich um eine Früherkennung handeln!
Zielwerte
Bei Gichtpatient:innen ist im Routinelabor der Harnsäurewert nicht fett hervorgehoben. Normal bedeutet aber nicht immer gesund:
Der Zielwert der Harnsäure im Serum sollte unter 6 mg/dl liegen, damit diese eliminiert werden kann. Bei 37 °C und einem pH von 7,4 beträgt die Löslichkeit der Harnsäure im Serum 6,4mg/dl, und somit können nachweislich die Harnsäuredepots reduziert werden.9 Bei Patient:innen mit Tophi (Abb.), chronischer Gichtarthritis oder sehr häufigen Anfällen wird eine Senkung der Harnsäure auf < 5 mg/dl empfohlen.10
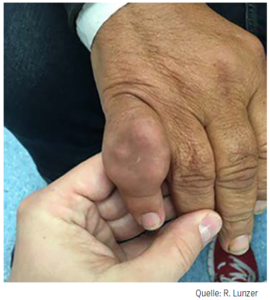
Abb.: Typische Gichttophi
Therapie bei „Gicht in Sicht“
Bei einer (gesicherten) Gichtattacke empfiehlt die Österreichische Gesellschaft für Rheumatologie (ÖGR) folgende Vorgangsweise für den Akutfall: Erstlinientherapie ist die sofortige Gabe von 1 mg Colchicin. Nach einer Stunde wird eine weitere Tablette eingenommen. Eine spätere Einnahme hat keine Relevanz, weil Colchicin nur innerhalb von 12 Stunden nach Anfallsbeginn seine Effektivität ausspielen kann. NSAR können in der Akutphase genommen werden, allerdings muss der Einsatz gegen das Risiko bei bestehenden Nierenerkrankungen und einer Hypertonie, die sich dadurch in dieser Phase der Entzündung verschlechtern können, abgewogen werden.
Eine weitere Option ist die Verabreichung von Glukokortikoiden, ich empfehle 3 Tage lang 25 mg oral oder intramuskuläre Injektionen. Wenn das nicht ausreicht, ist eine Lokaltherapie des betroffenen Gelenks ideal. Dabei wird einerseits Flüssigkeit aus dem betroffenen Gelenk punktiert (Druckentlastung) und andererseits Kortison ins Gelenk injiziert. In Ausnahmefällen wie bei Zustand nach einem Myokardinfarkt oder bei einem schweren Diabetes mellitus können Interleukin-1-Inhibitoren „off-label“ Einsatz finden. Diese setzen genau am Entzündungsmechanismus der Gicht an und führen innerhalb von 24 Stunden zu einer deutlichen Besserung der Beschwerden.
Die Prophylaxe
Die Colchicin-Dosis zur Prophylaxe sollte nach der dzt. Datenlage bei 0,5–1 mg/d liegen. Diese Erkenntnisse stammen auch aus den (Zulassungs-)Studien mit Febuxostat, in denen Colchicin als Prophylaxe erlaubt war. Die Dauer der Prophylaxe wird mit 8 Wochen bis 6 Monaten angeführt. An dieser Stelle sei auch auf die hervorragenden kardiovaskulären Daten verwiesen, wo die tägliche Gabe von Colchicin bei > 70.000 Gichtpatient:innen mit deutlich geringeren Raten an kardiovaskulären Ereignissen verbunden war.11
Konsequente Harnsäuresenkung
Voraussetzung für alle verfügbaren Therapieoptionen ist aber schlussendlich, dass die Nierenfunktion erhalten bleibt, denn die Harnsäure kann nur über die Niere ausgeschieden werden, nicht über das Gelenk! Wenn einleitend angeführt wird, dass bei isolierter Hyperurikämie keine Indikation zur Harnsäuresenkung besteht, so muss nach einem Gichtanfall umso konsequenter eine Harnsäuresenkung erfolgen. Die Kristallurie ist ein wesentlicher Faktor für die Nierenschädigung.12
Für die Harnsäuresenkung können Allopurinol oder Febuxostat eingesetzt werden. Die kardiovaskuläre Warnung bzgl. Febuxostat wurde mittlerweile revidiert; viele Kohortenstudien zeigten robuste und beruhigende Daten im Hinblick auf die kardiovaskuläre Sicherheit.13 Eine weitere Option zur Harnsäure-Elimination durch SGLT2-Inhibitoren wäre mit Senkungsraten von 1,8mg/dl in Studien aufgefallen.14 Die URAT1-Inhibitoren sind zwar immer wieder auf Kongressen präsent, aber bis jetzt in Europa nicht verfügbar.
Praxismemo
- Bei Arthritis urica muss die Hyperurikämie konsequent behandelt werden – SONST NICHT!
- Gichttherapie: NSAR, Colchicin – Glukokortikoide – und dann Harnsäure im Serum < 6 mg/dl.
- Die positiven kardiovaskulären Outcomes lassen Colchicin wieder deutlich in den Vordergrund rücken.
Lebensstil-Empfehlungen der ÖGR
Die ÖGR hat 2022 ihre Empfehlungen für Lebensstiloptimierungen für Patient:innen mit Gicht und Hyperurikämie aktualisiert. Die wesentlichen Maßnahmen:
- Gewichtsabnahme bei bestehendem Übergewicht
- Reduktion von rotem Fleisch und verarbeiteten Fleischwaren
- Einschränkungen bei Genuss von Meeresfrüchten und Alkohol
Man kann sich stark an den Grundsätzen der mediterranen Ernährung mit viel Gemüse, Obst, maßvollem Fleischkonsum und regelmäßigem Verzehr von Fisch ohne Haut orientieren. Auch die DASH-Diät (Dietary Approaches to Stop Hypertension), die auf einem hohen Anteil an Vollkornprodukten, fettarmen Milcherzeugnissen, Früchten und Nüssen sowie einem niedrigen Anteil an Fleisch basiert, sei diesbezüglich empfehlenswert.
Fleisch sollte vor dem Konsum am besten gekocht werden, da Purine zu einem großen Teil ins Kochwasser übergehen. Die tägliche Einnahme von 500 mg Vitamin C senkt den Harnsäurespiegel innerhalb von 2 Monaten um 20%. Auch Kirschextrakte, insbesondere solche aus Montmorency-Sauerkirschen, können zur Senkung beitragen, ebenso wie Kaffee.
Moderate körperliche Aktivität (150–300 Minuten/Woche) und eine Trinkmenge von mind. 2 Litern Wasser pro Tag runden die Empfehlungen ab.
KOMMENTAR
Entzündungshemmer auf dem Teller?
 © privat |
Viktoria Müller, BSc PVZ Tullnerfeld und freiberufliche Diätologin |
Sowohl auf Social-Media-Kanälen als auch in den Medien zählt die antientzündliche Ernährung zu den aktuell propagierten Trends. Doch wie steht es um den belegten therapeutischen Nutzen bei rheumatischen Erkrankungen?
Zuerst sei erwähnt, dass es keine definierte antientzündliche Ernährung im Sinne strikter Empfehlungen gibt. Laut Studien gibt es jedoch eine Ernährungsform, die sich klar positiv auf das Entzündungsgeschehen im Körper auswirkt: die traditionelle mediterrane Ernährung (ME). Darunter versteht man eine weitestgehend pflanzenbasierte Kostform mit hohem Anteil an Gemüse, Hülsenfrüchten, Obst, Vollkornprodukten und Nüssen. Im Vergleich zur heute üblichen westlichen Ernährung ist der Fleischverzehr gering, dafür soll Fisch regelmäßig auf dem Speiseplan stehen. Pflanzliche Öle, vor allem Olivenöl, sollen bevorzugt, tierische/gesättigte Fette überwiegend gemieden werden. Durch die ME wird der Anteil gesättigter Fettsäuren sowie Arachidonsäure, einer mehrfach ungesättigten Fettsäure, die zur Bildung proinflammatorischer Botenstoffe führt, gesenkt. Die Zufuhr entzündungshemmender Omega-3-Fettsäuren wird im Gegenzug gesteigert. Natürliche Milchprodukte, wie z.B. Joghurt, Käse, Buttermilch/Kefir, können täglich verzehrt werden, raffinierter Zucker und Weißmehlprodukte werden stark reduziert. Ein positiver Begleiteffekt kann eine Gewichtsreduktion bei Menschen mit Übergewicht und Adipositas sein. Dies ist relevant, da es im Fettgewebe zur Produktion proinflammatorischer Botenstoffe kommt. Neben der ME, die komplementär allen Patient:innen mit rheumatischen Erkrankungen empfohlen wird, gilt auch das ärztlich begleitete Fasten als probatorischer ernährungstherapeutischer Ansatz – Langzeitdaten fehlen bisher jedoch. Kontraindikationen, wie z.B. Gicht, Untergewicht, Essstörungen, Typ-1-Diabetes, müssen dabei unbedingt beachtet werden. Ernährungsformen wie die ketogene oder vegetarische/vegane Ernährung sind als mögliche Therapieansätze aktuell unzureichend wissenschaftlich untersucht.
Therapeutisch relevant ist, dass die Ernährung bei rheumatischen Erkrankungen einen komplementären Beitrag leistet und nicht als alleinige Therapieoption gelten darf. Dafür fehlt es zum jetzigen Zeitpunkt an Evidenz.




























































































