Chronische Niereninsuffizienz: Ursachen, Diagnostik und Therapie
Schweregrade und Symptome
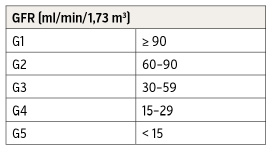
Die chronische Nierenerkrankung wird gemäß den KDIGO-Kriterien hinsichtlich der Einschränkung der Entgiftungsleistung in fünf Stadien (G1 bis G5) eingeteilt:
Die chronische Niereninsuffizienz verläuft im Initialstadium zumeist asymptomatisch, Hinweis kann eine arterielle Hypertonie sein. Bei fortgeschrittener chronischer Nierenerkrankung kommt es zu einem deutlichen Leistungsabfall, begleitet von Pruritus und Flüssigkeitsretention in Form von Beinödemen oder Flüssigkeitsansammlungen in der Lunge. Weiters deutet das Auftreten von Übelkeit und Erbrechen auf die Akkumulation von urämiebedingten Toxinen hin. Zudem gibt es Auswirkungen auf andere Organsysteme. So führt eine chronische Nierenerkrankung aufgrund der Abnahme der Erythropoetinbildung zu einer renalen Anämie. Zusätzlich zeigen sich Störungen des Knochen- und Mineralstoffwechsels mit Vitamin-D-Mangel und sekundärem Hyperparathyreoidismus. Laborchemisch findet sich eine Hyperphosphatämie und Hypokalzämie, von klinischer Seite treten vermehrt Gefäßverkalkungen und kardiovaskuläre Ereignisse auf. Im Rahmen der Flüssigkeitsretention kann es zum Auftreten von Lungenödemen und peripheren Ödemen kommen. Klassische Symptome eines chronischen, urämischen Zustandbildes sind auch Polyneuropathien und Myopathien sowie eine vermehrte Infektanfälligkeit.
Häufigkeit und Ursachen
Die Häufigkeit einer chronischen Niereninsuffizienz (definiert als eine GFR < 60 ml/min) liegt in den westlichen Industrienationen bei circa 11–13 %. Ursachen für eine chronische Niereninsuffizienz sind vor allem ein Diabetes mellitus (30–40 % der Patienten), gefolgt von einer arteriellen Hypertonie (vaskuläre Nephropathie, circa 20 % der Fälle). Weitere Erkrankungen, die zu einem chronischen Nierenversagen führen, sind: Glomerulonephritiden (circa 11 %), die entweder isoliert oder im Rahmen von systemischen Erkrankungen – wie Vaskulitiden oder systemischem Lupus erythematodes – auftreten können, hereditäre Erkrankungen, wie zum Beispiel die autosomal-dominant vererbte polyzystische Nierenerkrankung (circa 8 % der Fälle) sowie interstitielle Nierenerkrankungen, die zum Großteil medikamentös verursacht werden (zum Beispiel von nichtsteroidalen Antirheumatika oder Antibiotika).
Diagnostik
Anamnestisch sollte auf das Vorliegen von Erkrankungen wie Diabetes mellitus und arterieller Hypertonie, familiäre Nierenerkrankungen oder Autoimmunerkrankungen Rücksicht genommen werden. Bei der körperlichen Untersuchung ist auf das Vorliegen von Bluthochdruck und Ödemen zu achten. Die Urinuntersuchung sollte ein Harnsediment und eine Bestimmung der quantitativen Albuminurie beinhalten. Diese wird im Spontanharn mit der Bestimmung der Albumin-Kreatinin-Ratio durchgeführt. Weiters wichtig sind Laboruntersuchungen, mit Bestimmung von BUN, Kreatinin, errechneter glomerulärer Filtrationsrate (eGFR; entspricht anschaulich formuliert etwa der Nierenfunktion in Prozent), venöse Blutgasanalyse, Blutbild, CRP, Parathormon sowie Elektrolyte, inklusive Kalzium und Phosphat. Weiterführende Diagnostiken sind: Sonografie der Nieren mit Größenbestimmung und bei Verdacht auf Glomerulonephritis eine Nierenbiopsie, um einen histologischen Befund zu erheben.
Therapie
Die primären Ziele der Therapie einer chronischen Niereninsuffizienz sind die Verlangsamung der Progression sowie die Therapie von Komplikationen, die im Rahmen der chronischen Nierenerkrankung entstehen. Die Therapie stützt sich auf mehrere Elemente, wie:
- Lebensstilmodifikation
- konsequente Behandlung der Grunderkrankung (Diabetes, Hypertonie)
- Vermeidung von nephrotoxischen Substanzen (wie nichtsteroidalen Antirheumatika oder Aminoglykoside)
- Kontrolle des Wasser-, Elektrolyt- und Säurebasenhaushaltes
- Therapie der renalen Anämie (Eisen, Erythropoietin)
- Therapie des Knochen- und Mineralstoffwechsels (Phosphatbinder, Vitamin D)
Lebensstil
Körperliche Aktivität
Körperliche Aktivität hat nicht nur in der Allgemeinbevölkerung äußerst positive gesundheitliche Auswirkungen, sondern auch auf die Patienten mit chronischer Niereninsuffizienz. In einer Gruppe von niereninsuffizienten Patienten (GFR < 60 ml/min) konnte durch eine regelmäßige körperliche Aktivität eine Reduktion der Mortalität um 40 % erreicht werden.
Nikotin
Rauchen hat extrem negative Auswirkungen auf die Nierenfunktion. Bei gesunden Erwachsenen kommt es durch eine Vasokonstriktion zu einer Abnahme des renalen Blutflusses und der GFR. Zusätzlich wirkt Rauchen proinflammatorisch und prooxidativ. Durch chronischen Nikotinabusus kommt es auch zu einer Glomerulosklerose, einer interstitiellen Fibrose und Intimaverdickung der kleinen Arterien in den Nieren. Bei Patienten mit einer chronischen Niereninsuffizienz führt die Summe dieser negativen Auswirkungen zu einer deutlichen Verschlechterung der Nierenfunktion. Im Vergleich zu Nichtrauchern kommt es bei Rauchern in Abhängigkeit von deren Nikotinkonsum zu einer bis zu 37-fach erhöhten Risikorate einer Progressionsverschlechterung der Nierenfunktion.
Kochsalzrestriktion
Bei Patienten mit chronischer Niereninsuffizienz wird eine Kochsalzrestriktion unter 5 g pro Tag empfohlen. Dies gilt vor allem für hypertensive Patienten. Aufgrund einer Cochran Database wurde durch eine Salzrestriktion zwar keine Reduktion der Gesamtmortalität, jedoch eine Reduktion der kardiovaskulären Mortalität um 19 % beobachtet sowie eine Reduktion des systolischen Blutdruckes um 4,14 mmHg.
Eiweißrestriktion
Eine eiweißreduzierte beziehungsweise -normalisierte Diät (circa 0,8 g/kg Körpergewicht täglich) dürfte sich bei chronischer Niereninsuffizienz positiv auswirken. Zumindest konnte in Metaanalysen eine Verlangsamung der Progression der Erkrankung nachgewiesen werden. Bei weit fortgeschrittener Nierenfunktionseinschränkung ist allerdings bei zunehmendem Appetitverlust wegen der Gefahr einer Eiweißmangelernährung mit erhöhter Sterblichkeit Vorsicht geboten und die diätetische Eiweißrestriktion zu lockern.
Mediterrane Kost
Eine rezente Metaanalyse zeigte unter gesunden Nahrungsgewohnheiten mit einer Kost reich an Gemüse, Früchten, Körnern, Nüssen und magerem Fisch eine 30%ige Reduktion des Neuauftretens einer Nierenerkrankung. Ungünstig waren hingegen rotes Fleisch, industriell verarbeitete Lebensmittel und gesüßte Getränke.
Konsequente Behandlung der Grunderkrankung
Grunderkrankungen wie Diabetes mellitus oder arterielle Hypertonie müssen konsequent behandelt werden, um eine Progression der Niereninsuffizienz lange zu ver-zögern. ACE-Hemmer und Angiotensin-II-Rezeptor-Blocker gehören zur Therapie der ersten Wahl. Bei fortgeschrittenen Stadien der Niereninsuffizienz besteht bei diesen Substanzen die Gefahr der Hyperkaliämie. Zielwerte für eine optimale Blutdruckeinstellung sind beim Nierenpatienten kleiner 140/90 mmHg, beim Vorliegen einer Albuminurie sollte ein Blutdruck von unter 130/80 mmHg angestrebt werden. Ein Zielbereich von 120–140 mmHg systolisch scheint am günstigsten zu sein.
Im terminalen Stadium der chronischen Niereninsuffizienz (ab einer GFR < 15 ml/min) ist je nach klinischen Symptomen eine Dialysebehandlung oft notwendig. Typische Indikationen für einen Dialysebeginn sind die starke, durch Diuretika nicht mehr beherrschbare Überwässerung, Hyperkaliämie und metabolische Azidose, heute seltener eine urämische Perikarditis oder Pleuritis. Die Prognose der chronischen Niereninsuffizienz ist kritisch und schränkt die Lebenserwartung der Betroffenen wesentlich ein. Hauptursache der Mortalität sind kardiovaskuläre Erkrankungen und Infektionen. Ein wesentlicher prognostischer Faktor ist auch das Ausmaß der Proteinurie; bei einer massiven Proteinurie ist die Prognose deutlich schlechter.
Diabetesmedikamente
In rezenten Outcome-Studien konnte gezeigt werden, dass SGLT2-Hemmer, aber auch GLP1-Analoga die Progression oder das Entstehen einer chronischen Niereninsuffizienz bei Diabetes mellitus verzögern. Bei den SGLT2-Hemmern konnte in der EMPA-REG-Studie eine Reduktion sämtlicher nephrologischer Endpunkte nachgewiesen werden. So wurde unter Empagliflozin das Neuauftreten einer Nierenerkrankung oder eines kardiovaskulären Todes um 39 % gesenkt, die Entwicklung einer Makroalbuminurie um 38 %, die Verdoppelung des Serumkreatinins um 44 %, der Beginn einer Nierenersatztherapie um 55 %. Es wird angenommen, dass durch SGLT2-Hemmer neben der Verstärkung der Glukosurie auch die Hyperfiltration der Nieren reduziert und dadurch die Nierenfunktionsverschlechterung verlangsamt werden kann.
In der CREDENCE-Studie konnte unter Canagliflozin ebenfalls eine deutliche Verminderung der Progression von chronischen Nierenerkrankungen bei Diabetikern festgestellt werden. In einer jüngst durchgeführten Metaanalyse von SGLT2-Hemmern bei 39.000 Patienten wurde ebenfalls ein hochsignifikanter Einfluss der SGLT2-Hemmer auf die Progression der diabetischen Nephropathie beobachtet. Derzeit sind SGLT2-Hemmer in der Diabetesbehandlung nur bis zu einer GFR von 45 ml/min zugelassen, da bei darunter liegenden GFR-Werten die Blutzuckersenkung ineffizient ist. Aufgrund der renalen Daten könnte sich die Situation jedoch sehr bald ändern und eine Zulassung dieser Substanzgruppe für die Behandlung der chronischen Niereninsuffizienz erfolgen. Diesbezügliche Studien sind ebenfalls im Gange.
Auch für die GLP1-Analoga Liraglutid und Semaglutid konnte eine nephroprotektive Wirkung gezeigt werden. Inwieweit es sich dabei um einen direkten Substanzeffekt handelt oder ob dieser Effekt auf eine bessere Absenkung der Blutzuckerwerte zurückzuführen ist, ist bisher nicht genau zu eruieren. Genau genommen fand sich aber nur eine Reduktion des Neuauftretens einer Albuminurie; eine Verlangsamung der Nierenfunktionsverschlechterung, inklusive Reduktion der Dialysepflichtigkeit, konnte im Gegensatz zu den SGLT2-Hemmern bis dato nicht nachgewiesen werden.
Wissenswertes für die Praxis
- Die Häufigkeit einer chronischen Niereninsuffizienz liegt in den westlichen Industrienationen bei circa 11–13 %.
- Die chronische Niereninsuffizienz verläuft im Initialstadium zumeist asymptomatisch.
- Bei einer fortgeschrittenen chronischen Nierenerkrankung kommt es zu einem deutlichen Leistungsabfall, zu Pruritus, Beinödemen und einer Flüssigkeitsansammlung in der Lunge.
- Anamnestisch sind Erkrankungen wie Diabetes mellitus, arterielle Hypertonie, familiäre Nierenerkrankungen und Autoimmunerkrankungen zu beachten.
- Regelmäßige körperliche Aktivität kann die Mortalität um 40 % reduzieren.
- Rauchen fördert aufgrund des proinflammatorischen und prooxidativen Stresses die Progression der Niereninsuffizienz.
- ACE-Hemmer und Angiotensin-II-Rezeptor-Blocker gehören zur Therapie der ersten Wahl.