Neuropathischer Schmerz entsteht durch eine Schädigung oder Erkrankung des somatosensorischen Systems und umfasst eine Vielzahl von peripheren und zentralen Störungen. Studien zeigen, dass bis zu 7–8 % der Allgemeinbevölkerung betroffen sind, was etwa 20–25 % der chronischen Schmerzpatient:innen ausmacht.
Definition
Neuropathischer Schmerz wurde von einer Expertengruppe im Jahr 2008 als „Schmerz, der direkt durch eine Läsion oder Erkrankung des somatosensorischen Systems verursacht wird“ neu definiert und 2011 von der International Association for the Study of Pain übernommen. Die neue Definition betont die Bedeutung der neurologischen Läsion, stellt jedoch klar, dass eine solche Läsion zwar notwendig, aber nicht ausreichend für die Entwicklung von neuropathischem Schmerz ist. Der Schmerz entsteht durch sekundäre Veränderungen in den nozizeptiven Systemen, die durch die Läsion ausgelöst werden, und nicht durch die Läsion selbst. Zudem bleibt der Begriff „somatosensorisches System“ teilweise unklar, da er verschiedene Subsysteme wie Schmerzmodulation, taktile und propriozeptive Systeme sowie viszerale Afferenzen umfasst.
Klinik und Ursachen
Klinisch ist neuropathischer Schmerz durch positive Phänomene wie Schmerzen, Parästhesien und Dysästhesien sowie negative Phänomene wie sensorische und motorische Defizite gekennzeichnet. Häufige Ursachen sind periphere Neuropathien (z.B. Diabetes), postherpetische Neuralgie und traumatische Nervenschäden. Zentrale Schmerzsyndrome treten ebenfalls häufig auf, z. B. nach einem Schlaganfall, bei Rückenmarkverletzungen oder multipler Sklerose. In den letzten 2 Jahrzehnten hat die Forschung zu neuropathischen Schmerzen neue Konzepte und Ansätze für die Diagnose und Behandlung entwickelt.
Klassifikation
Die Klassifikation neuropathischer Schmerzen erfolgt gemäß der ICD-11 und unterscheidet zwischen peripheren und zentralen neuropathischen Schmerzen, basierend auf der Lokalisation der Läsion. Zudem wird die Klassifikation durch die zugrunde liegende Erkrankung weiter differenziert. Beispiele für periphere neuropathische Schmerzen sind chronische schmerzhafte Polyneuropathie, chronische schmerzhafte Radikulopathie, postherpetische Neuralgien, posttraumatische/postläsionale Schmerzen, Schmerzen nach Amputation (Stumpf- und Phantomschmerzen) sowie Trigeminusneuralgie. Beispiele für zentrale neuropathische Schmerzen sind MS-assoziierte Schmerzen oder neuropathische Schmerzen nach Schlaganfall und Rückenmarkverletzungen.
Diagnose
Die Diagnostik von neuropathischen Schmerzen basiert auf der Erfassung von subjektiv wahrgenommenen „Minus“-Symptomen (sensorische Defizite wie Hypästhesie und Hypalgesie) und „Plus“-Symptomen (brennender Schmerz, Schmerzattacken, Allodynie, Hyperalgesie). Patient:innen beschreiben neuropathische Schmerzen häufig als brennend, stechend, kribbelnd oder elektrisierend, die spontan oder durch Reize ausgelöst auftreten können.
Ein abgestuftes diagnostisches Vorgehen zur Differenzierung von möglichen, wahrscheinlichen und bestätigten neuropathischen Schmerzen wird empfohlen. Als diagnostische Hilfsmittel stehen Screening-Fragebögen (DN4, I-DN4, LANSS, S-LANSS, painDETECT) sowie Labortests zur Identifikation zugrunde liegender Erkrankungen zur Verfügung. Mit Elektroneurografie (ENG) kann die Nervenleitgeschwindigkeit (NLG) – und somit die Funktion der Nervenbahnen – gemessen werden. Quantitative sensorische Tests (QST) und laserevozierte Potenziale (LEP) können zur objektiven Messung von sensorischen Defiziten eingesetzt werden. Als bildgebende Verfahren kommen die Neurosonografie (hohe räumliche Auflösung, geeignet für oberflächlich liegende Nerven) sowie die MR-Neurografie (hochauflösende Darstellung von peripheren Nerven und deren Pathologien wie z. B. Entzündungen, Kompressionen oder Tumoren) zum Einsatz. Funktionelle und quantitative Ansätze wie Nervenperfusion und Diffusion werden zunehmend genutzt. Bei Bedarf können zur weiteren Abklärung auch Hautbiopsien notwendig werden.
Therapie
Die Behandlung von neuropathischen Schmerzen stellt eine große Herausforderung dar und erfordert eine individuelle und multimodale Herangehensweise. Die Therapie kann sowohl ursachenorientiert als auch symptomorientiert erfolgen, abhängig von der Herkunft der Schmerzen. Ziel ist eine Schmerzreduktion um mindestens 30 % sowie eine Verbesserung der schmerzassoziierten Funktionen.
Medikamentöse Therapie
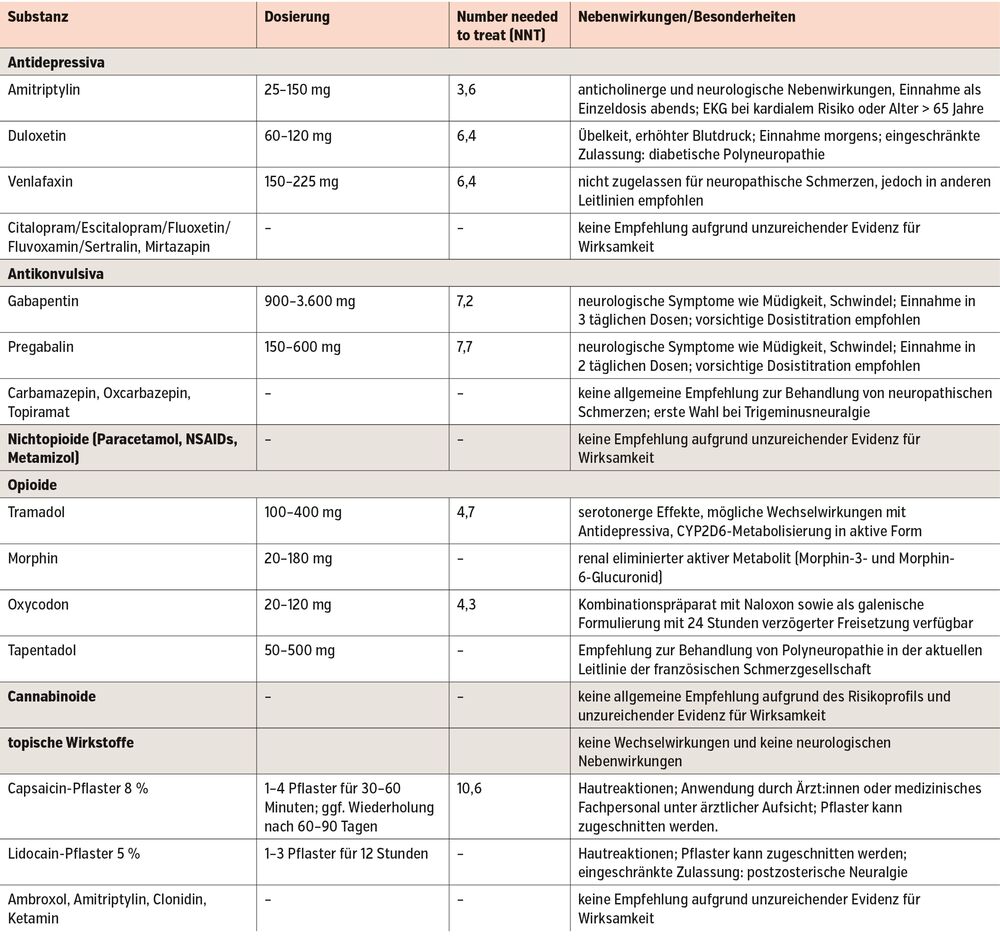
In der medikamentösen Therapie neuropathischer Schmerzen werden häufig Antidepressiva und Antikonvulsiva eingesetzt. Unter den Antidepressiva kommt Amitriptylin oft als Erstlinientherapie zur Anwendung, insbesondere bei schlafbezogenen Beschwerden. Duloxetin ist wirksam bei diabetischer Polyneuropathie; die Einnahme wird morgens empfohlen. Auch Venlafaxin kann eine Alternative sein, ist jedoch nicht speziell für neuropathische Schmerzen zugelassen. Gabapentin und Pregabalin sind häufig eingesetzte Antikonvulsiva, die zu Beginn der Einnahme für 5–10 Tage mit Nebenwirkungen wie Müdigkeit und Schwindel verbunden sind. Eine vorsichtige Dosistitration ist erforderlich. Carbamazepin und Oxcarbazepin sind erste Wahl bei Trigeminusneuralgie. Dritte Wahl bei neuropathischen Schmerzen sind Opioide (Tramadol, Morphin, Hydromorphon, Tapentadol). Eine regelmäßige Überwachung ist erforderlich, um die Entwicklung einer Toleranz zu vermeiden. Auch topische Wirkstoffe wie Capsaicin-Pflaster (8 %) sind wirksam bei chronischen neuropathischen Schmerzen, vor allem bei Allodynien (lokale Rötung mit brennenden Schmerzen für einen Zeitraum bis zu 3 Tagen ist möglich und zeigt Wirksamkeit an). Lidocain-Pflaster (5 %) stellen eine tägliche Alternative dar. Darüber hinaus hat sich in einigen Studien gezeigt, dass wiederholte Injektionen von Botulinumtoxin A bei peripherem neuropathischem Schmerz wirksam sein können.
Zur medikamentösen Therapie neuropathischer Schmerzen stehen viele Wirkstoffe aus unterschiedlichen Substanzklassen zur Verfügung. Im Folgenden ist eine Übersicht aufgelistet.
Nichtmedikamentöse Therapie
Psychotherapeutische Interventionen können die Schmerzbewältigung fördern und die Lebensqualität verbessern. Insbesondere die kognitive Verhaltenstherapie sowie die Hypnosetherapie sind bei chronischen Schmerzsyndromen empfohlen und zeigten in einigen Studien positive Signale. Physiotherapie und Ergotherapie bieten Unterstützung bei der Wiederherstellung der Funktion und Mobilität und sollten ergänzend zur medikamentösen Therapie erfolgen.
Interventionelle Therapie
Als chirurgische Verfahren kommen Dekompression (Behandlung von Nervenkompressionen, z. B. durch Tumoren oder Engpasssyndrome) und Ablation (Zerstörung von Nervenstrukturen zur symptomatischen Schmerzbehandlung, z. B. bei Tumorschmerzen oder Trigeminusneuralgie) zum Einsatz. Neuromodulatorische Verfahren wie die invasive Neuromodulation (elektrische Stimulation von Rückenmark, Spinalganglion oder peripheren Nerven) sind minimalinvasiv und reversibel, jedoch kostenintensiv und als Reserveverfahren für therapieresistente Schmerzen vorgesehen. Die intrathekale Medikamentenabgabe von Morphin oder Ziconotid wird als letzte Option bei therapieresistenten Schmerzen eingesetzt. Nichtinvasive neuromodulatorische Verfahren wie die transkutane elektrische Nervenstimulation zeigten bisher begrenzte Evidenz. Eine weitere Möglichkeit bietet die transkranielle Neurostimulation, bei der kortikale Netzwerke, insbesondere des primären motorischen Kortex, elektrisch oder magnetisch stimuliert werden.
Fazit
Trotz der Fortschritte in der Forschung bleibt die Behandlung von neuropathischem Schmerz eine Herausforderung, da viele Patient:innen nicht adäquat auf neuropathische Schmerzen behandelt werden; bei richtiger Diagnose ist eine Therapieeinstellung mit der richtigen Medikation möglich. Zunehmend wird eine personalisierte Therapie angestrebt, die auf den individuellen Schmerzprofilen der Patient:innen basiert. Zusammenfassend ist neuropathischer Schmerz ein komplexes und herausforderndes Gebiet, das weiterhin intensive Forschung und innovative Ansätze erfordert, um die Behandlung und das Verständnis zu verbessern.