Moderne Lipidsenkung: Ohne Adhärenz geht es nicht!
Erkrankungen des Herz-Kreislauf-Systems stellen nach wie vor die Todesursache Nummer eins in Österreich dar, jedoch zeigt sich diesbezüglich über die letzten Jahrzehnte ein Abwärtstrend. Dafür ist sicherlich der medizinische Fortschritt, inkl. stetiger pharmakologischer Weiterentwicklung, mitverantwortlich. Die Absenkung des LDL-C-Spiegels steht im Fokus des Behandlungskonzeptes der Hyperlipidämie zur Reduktion des kardiovaskulären (CV) Risikos. Nach den aktuellen ESC/EAS Guidelines 2019 zum Management der Dyslipidämie werden je nach individuellem CV-Risikoprofil definierte Mindestzielwerte für die LDL-C-Konzentration im Plasma empfohlen.
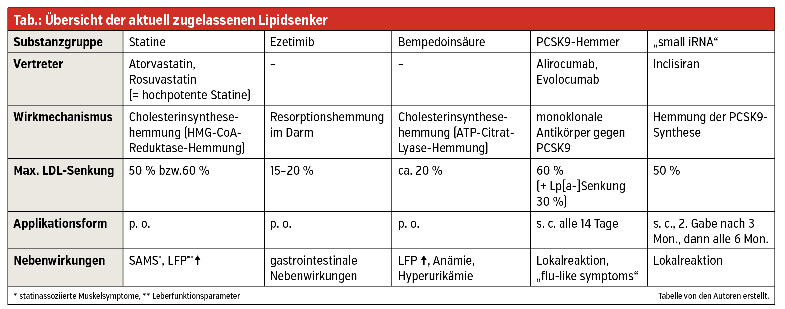
Dem gesundheitsfördernden Lebensstil – der die Grundlage der kardiovaskulären Prävention darstellt – folgt ein medikamentöses Stufenschema; einen Überblick über die derzeitigen Therapien gibt die Tabelle.
Der Lipidpatient von heute hat es nicht immer leicht, steht er doch im Spannungsfeld hartnäckiger Polemiken wie der „Cholesterinlüge“ auf der einen und immer ambitionierteren Therapiezielen nach dem Motto „The lower the better“ auf der anderen Seite. Der Begriff „Adhärenz“ bezieht sich auf die Einhaltung der von Patient und Arzt gemeinsam gesetzten Therapieziele im Rahmen des Behandlungsprozesses („shared decision-making“) und unterscheidet sich dadurch vom eher patientenzentrierten Begriff der „Compliance“. Für den Therapieerfolg wird die Wichtigkeit dieser therapeutischen Allianz betont. Adhärenzdefizite zählen zu den wichtigsten vermeidbaren Faktoren für ein schlechteres kardiovaskuläres Outcome, so könnten laut Studien 9 % aller kardiovaskulären Ereignisse auf eine Nichtadhärenz zurückzuführen sein.
Motivation und Adhärenz
In puncto Motivation und Adhärenz nimmt der betreuende Arzt eine zentrale aufklärende, beratende und begleitende Position ein. Besonders wichtig ist das Erstgespräch, um Unklarheiten, etwaige Ängste des Patienten zu ergründen und ihm Wissen und Erfahrungen zu vermitteln, damit ein vertrauensvolles Verhältnis aufgebaut werden kann. Zur Gesprächsführung eignet sich die OARS-Methode (offene Fragen stellen, Affirmation, reflektierendes/aktives Zuhören, zusammenfassen/summieren) und Zielfindungsprozesse nach dem SMART-Prinzip (spezifisch, messbar, akzeptiert, realistisch und terminiert).
Im Rahmen weiterer Kontrolltermine ist es essenziell, eine etwaige Nichtadhärenz rechtzeitig zu detektieren. Neben der Verträglichkeits- und Wirksamkeitsprüfung wird der gemeinsam erstellte Therapieplan besprochen und die Selbstmotivation des Patienten gefördert, wobei Bedenken des Patienten ernstgenommen werden sollten.
Ein weiterer Schlüssel kann die Simplifizierung des Therapieregimes sein, wie etwa Tabletten mit Fixkombinationen oder Setzen einer Markierung im Kalender zur Erinnerung bei längeren Dosisintervallen.
Medikamentöse Therapie
Statine haben in den nationalen wie auch internationalen Guidelines eine Klasse-1A-Empfehlung und gelten damit als primäre Standardtherapie. Eine hohe Adhärenz zur Statintherapie ist mit einem niedrigeren CV-Morbiditäts- und Mortalitätsrisiko assoziiert. Statine stehen in Verruf, häufige und teils schwere Nebenwirkungen zu verursachen. Die Studienlage dazu lässt diese Substanzgruppe jedoch in einem weit besseren Licht dastehen. Zur Differenzierung von statinassoziierten Muskelsymptomen (SAMS) stehen der Rosenson-Score bzw. der SAMS-CI zur Verfügung. Myopathische Beschwerden sollten aber nicht zwangsläufig zum Therapieabbruch führen, denn auch ein Präparatewechsel, eine Dosisreduktion bzw. eine Anpassung der Einnahmefrequenz können Abhilfe verschaffen, sodass bis zu 90 % der Patienten weiterhin dauerhaft mit Statinen behandelt werden könnten. Die hochpotenten Statine wie Atorvastatin und Rosuvastatin werden deutlich besser vertragen als einige Vertreter der älteren Generation.
Die Bempedoinsäure greift wie die Statine in die Cholesterinsynthese in der Leberzelle ein, wird jedoch nicht in der Skelettmuskulatur aktiviert und hat somit keinen Einfluss auf die Muskeltoxizität. Eine deutlich geringe Effektivität mit einer LDL-C-Senkung von bis zu 20 % versus 55 % unter einer maximalen Statindosis limitiert zwar den Einsatz, jedoch steht damit eine orale Therapieoption bei Statinintoleranz zur Verfügung. Eine Erstattung der Bempedoinsäure ist unter Einhaltung des Regeltextes (RE1) seit November 2021 in Österreich möglich.
Die IMPROVE-IT-Studie hat gezeigt, dass eine LDL-C-Senkung mit Ezetimib additiv zu einem Statin den zusammengesetzten kardiovaskulären Endpunkt weiter reduziert. Durch die intestinale Cholesterinresorptionshemmung kann eine LDL-C-Senkung zwischen 15 % und 20 % erreicht werden. Bei allgemein sehr guter Verträglichkeit werden gelegentlich Nebenwirkungen wie abdominelle Schmerzen, Diarrhö und Flatulenzen angegeben. Sehr selten berichten Patienten aber auch von Muskelschmerzen, insbesondere wenn schon eine Statinintoleranz bekannt ist.
Zur weiteren Eskalation der Lipidtherapie steht die Gruppe der PCSK9-Hemmer mit Evolocumab und Alirocumab zur Verfügung, unter denen eine LDL-C-Reduktion um bis zu 60 % erzielt werden kann. Die monoklonalen Antikörper führen zu einer höheren LDL-C-Rezeptor-Dichte und folglich zu einem gesteigerten Abbau des LDL-Cholesterins. In den großen Endpunkt-studien FOURIER und ODYSSEY OUTCOMES konnte eine signifikante Reduktion der kardiovaskulären Ereignisse erzielt werden, bei sehr guter Verträglichkeit mit seltenen Nebenwirkungen wie Lokalreaktionen und grippeähnlichen Symptomen.
Die Erstverschreibung ist bislang spezialisierten Stoffwechselzentren vorbehalten, die Weiterverschreibung kann nach Prüfung der Verträglichkeit und des Therapieansprechens über den Hausarzt erfolgen. Hier ist die Schnittstelle zwischen dem Hausarzt bzw. dem betreuenden niedergelassenen Internisten und dem Erstverordnungszentrum besonders wichtig.
Der niedergelassene Arzt muss den infrage kommenden Patienten herausfiltern, ihn über die Therapiemöglichkeit informieren und ihm den Kontakt zu den Zentren vermitteln. Dabei soll der Patient so viel Vertrauen und intrinsische Motivation gewinnen, dass er nicht nur einen Termin in der Spezialambulanz vereinbart, sondern auch bereit ist, sich regelmäßig das Medikament selbst mittels Pens zu injizieren.
Die von der EMA seit 12/2020 zugelassene Substanz Inclisiran verhindert als sogenannte „siRNA“ („small interfering RNA“) die hepatische Synthese von PCSK9. Im Rahmen des ORION-Studienprogrammes wurde eine LDL-C-Reduktion um rund 50 % dokumentiert. Große kardiovaskuläre Endpunktdaten werden für 2024 erwartet. Vorteilhaft sind die langen patientenfreundlichen Applikationsintervalle von 6 Monaten, jedoch sollte die subkutane Injektion durch medizinisches Personal erfolgen. Hier könnte es zu Adärenzproblemen kommen, da sich der Patient in Eigeninitiative um einen Applikationstermin kümmern muss. Nebenwirkungen sind bisher kaum bekannt. Mit November 2021 ist Inclisiran unter bestimmten Bedingungen (RE1) in Österreich verschreibbar.
Zusammenfassend kristallisiert sich heraus, dass die wichtigsten Maßnahmen zur Adhärenzförderung v. a. die Ressource „Zeit“ erfordern. Diese ist sowohl für die Aufklärung mit dem Eingehen auf etwaige Bedenken wie auch für die weitere vertrauensvolle Arzt-Patienten-Beziehung notwendig.
Literatur bei den Verfassern