Prä- und postoperative Behandlung: Das Zusammenspiel aller!
Das Operationsergebnis wird nicht nur vom Geschick des chirurgisch Tätigen und den Fertigkeiten des Anästhesisten geschaffen. Die Vorbereitung auf die Operation und die Nachsorge nach der Operation haben einen entscheidenden Anteil am Outcome. Hier trägt das Geschick des Allgemeinmediziners beziehungsweise des Internisten einen beträchtlichen Anteil bei.
Nehmen wir als Beispiel die Kniegelenkendoprothetik. Diesen Eingriff benötigen zumeist ältere Patienten mit im Lauf ihres „Wohlstandslebens“ angesammelten Begleiterkrankungen. Was nützt ein perfekt implantiertes Kniegelenk, wenn der Patient zum Beispiel anämisch auf den Operations-(OP-)Tisch kommt und an den – dann unumgänglichen – Fremdbluttransfusionen Schaden nimmt.
Patient Blood Management – evidenzbasierte Maßnahmen
Patient Blood Management (PBM) gibt uns evidenzbasierte Maßnahmen zur State-of-the-Art-Optimierung von Patienten vor großen, blutungsriskanten Eingriffen vor.
Im Qualitätsstandard PBM des Sozialministeriums, verfasst in Zusammenarbeit mit österreichischen wissenschaftlichen Fachgesellschaften und basierend auf internationalen Guidelines, sind sämtliche perioperative Optimierungsmaßnahmen zusammengefasst.1
Anämiekorrektur kann nur im Zeitfenster vor einer OP durchgeführt werden, weil Diagnostik und Hämatopoese einfach eine gewisse Zeit benötigen.
Ebenso nützt das perfekt eingebaute künstliche Kniegelenk nichts, wenn nicht postoperativ frühzeitig beginnend Mobilisierung und Physiotherapie die Funktionalität aufbauen. Oder wenn der Patient mit vorbestehend eingeschränkter Nierenfunktion nach einem interkurrenten perioperativen Infekt oder durch Medikamente zur Ossifikationsprophylaxe eine Niereninsuffizienz entwickelt, dann muss dieses Problem in der Nachsorge gelöst werden.
Vielleicht braucht es nur die Anpassung der Medikamentenliste mit Vermeidung jener Substanzen, die „auf die Niere gehen“; vielleicht braucht es aber mehr als das, wenn eine zwischenzeitliche Akkumulation von Medikamenten Nebenwirkungen hervorgerufen hat? All das liegt in der Kompetenz des niedergelassenen ärztlichen Bereiches.
Die beispielhaft beschriebene präoperative Anämie und postoperative Nierenschwäche sind mit Labordiagnostik und klinischer Untersuchung feststellbare Fakten. Darüber hinaus ist die extramurale Behandlungsebene auch jene Instanz, wo die Lebensqualität der operativen Patienten manifest wird. Was nützt das beste neue Kniegelenk, wenn danach irgendwelche Sorgen oder Belastungen den Patienten zu sozialem Rückzug drängen? Dieses Problem kann nur der Allgemeinmediziner wahrnehmen und mit der über die Zeit entwickelten Vertrauensbasis auffangen.
„Weiche“ Outcome-Parameter von Operationen (wie die Lebensqualität) werden in der modernen partizipativen Medizin ebenso wertgeschätzt wie „harte“ Ergebnisqualitätskennzahlen der Mortalität und körperlichen Morbidität.
Empfehlungen der Bundesleitlinie „Präoperative Diagnostik“
Das Geschäft der präoperativ Tätigen (Allgemeinmediziner beziehungsweise Internisten) ist also nicht mit der „OP-Freigabe“ getan, die es im juristischen Sinn so gar nicht gibt.2 Es braucht eine an die individuellen Erfordernisse des Patienten angepasste perioperative Betreuung. Es geht um personalisierte Individualmedizin prä-, in-tra- und postoperativ. Hilfestellung bei der Risikostratifizierung leistet die Bundesqualitätsleitlinie „Präoperative Diagnostik“.2
Dort gibt es konkrete Empfehlungen …
a) wann Lungenröntgen, Labordiagnostik, Ergometrie, Lungenfunktion und dergleichen erforderlich sind und
b) wann neben der gründlichen Anamneseerhebung gar keine apparative oder laborchemische Befundung nötig ist, weil es keine Risikoreduktion bringt, aber den Patientenpfad unnötig verkompliziert und die Kosten unnötig steigert.
Darüber hinaus wird die Vorbereitung auf Operationen zunehmend komplexer, nicht zuletzt durch das wachsende Repertoire an Medikamenten und Geräten.
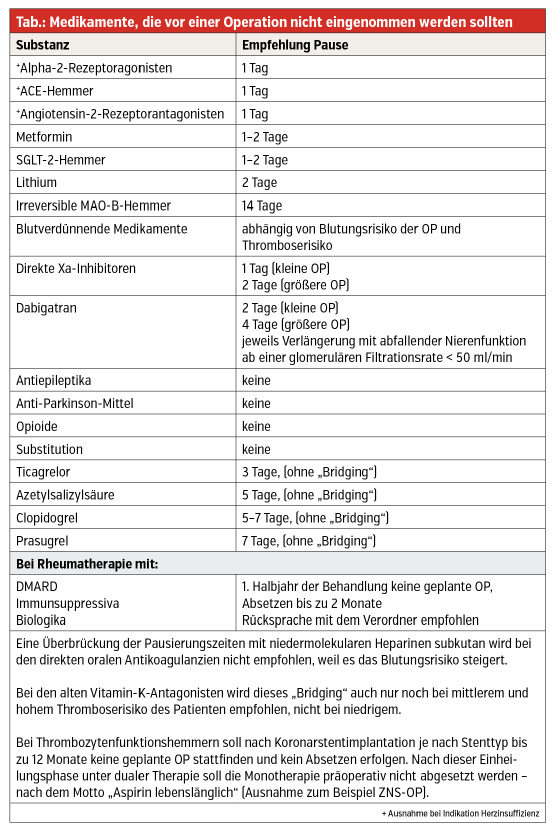
Orale Antikoagulation mit oder ohne Kombination mit Thrombozytenfunktionshemmern, Closed-Loop-Typ-1-Diabetes-Behandlung mit Insulinpumpen und Glukosesensoren – das sind nur zwei Beispiele, wo noch Verbesserungspotenzial im präoperativen Patientenmanagement zu orten ist. Hilfestellung können Informationsmaterialien der wissenschaftlichen Fachgesellschaften3 und der Krankenhäuser4 leisten.
Patientenoptimierung zur Reduktion von intra- und postoperativen Komplikationen
Was konkret zur Patientenoptimierung in der Vorbereitungsphase auf eine OP erforderlich ist, hängt vom Einzelfall ab. So kann ein hoher HbA1c eine verbesserte Diabeteseinstellung präoperativ erforderlich machen. Blutdruckspitzen können zu einer verbesserten Blutdruckeinstellung veranlassen. Periphere Ödeme, eingeschränkte Ventrikelfunktion leiten zur optimierten Therapie der Herzinsuffizienz, eingeschränkte Belastbarkeit mit metabolischem Äquivalent unter 4 oder eingeschränkter Lungenfunktion zur pulmologischen Therapieerweiterung. Derartige potenzielle Ursachen für perioperative Komplikationen sollen also vor der Operation aktiv gesucht und korrigiert werden, gegebenenfalls mit Zuweisung an weitere Fachärzte.
Die Patientenoptimierung erfüllt keinen Selbstzweck und dient nicht dem allgemeinen Screening, sondern reduziert intra- und postoperative Komplikationen.
Bei tagesklinischen/ambulanten OPs besteht das präoperative Work-up oft nur aus der standardisierten Anamneseerhebung, weil die Eingriffe eher kurz und wenig belastend und die Patienten ansonsten überwiegend gesund sind. Postoperativ werden die Patienten vom Spital mit Aufklärung, Schmerzmittel- und Heilbehelf-Verordnungen versorgt in die häusliche Betreuung entlassen. Für den niedergelassenen Arzt kann dennoch Nachsorge anfallen, zum Beispiel wenn bei Komplikationen (Fieber, Rötungen im OP-Gebiet, Hypästhesie, Harnverlust, Lähmung, Atemnot) der Hausarzt aufgesucht wird: Notfallmaßnahmen und rasche Rücküberweisung ins Spital stehen an.
Fazit
In diesem Artikel habe ich aus der Perspektive der Anästhesie nur kleine Beispiele beschrieben, welche die große Bedeutung interdisziplinärer Zusammenarbeit im Behandlungspfad operativer Patienten zeigen. Wenn wir diesen Blick auf den Summeneffekt des kurz-, mittel- und langfristigen OP-Ergebnisses im Fokus haben, dann müssen wir perfekt über die räumlichen Schnittstellen der Ordinationstüren und OP-Schleusen hinweg inhaltlich nahtlos kooperieren.
- individuelle Risikostratifizierung: aus Anamnese, geplanter OP und präoperativen Tests nach bundesweiter Qualitätsleitlinie2
- Organfunktionen optimieren: je fitter der Patient in die biopsychosoziale Belastungssituation einer großen OP hineingeht, desto besser das Outcome
- bei blutungsriskanter OP: Patient Blood Management1, inklusive Anämiekorrektur, Anpassen der oralen Antikoagulation
- postoperative Wachsamkeit für Nachwirkungen/Komplikationen: zeitnahe Korrektur zur umfassenden Absicherung des OP-Ergebnisses