Rheumatoide Arthritis – das 1×1 für den Hausarzt
Eine kleine Historie der rheumatoiden Arthritis
Als vor circa 70 Jahren Glukokortikoide das Leben von Patienten mit rheumatoider Arthritis (RA) erstmalig dramatisch verbessern konnten, schien das therapeutische Rätsel dieser unheilbaren Erkrankung gelöst. Bald stellte sich jedoch heraus, dass diese Therapien schwere Nebenwirkungen mit sich brachten und der Nutzen diesen gegenübergestellt werden muss.
Praktisch seit damals ist das Ziel der Therapie der RA die Reduktion dieser hocheffektiven Medikamente durch sogenannte Basistherapien, die in der Langzeitanwendung sicher sind und die Progression der Erkrankung reduzieren können. Es folgten eine Reihe von therapeutischen Entwicklungen, die diesem Ziel immer näherkamen, wie D-Penicillamin, Goldpräparate, Antimalariamittel und Azathioprin. Der wahre Durchbruch gelang jedoch mit der Wunderdroge „Methotrexat“, deren genauer Wirkmechanismus bis dato immer noch nicht geklärt ist. Heute ist Methotrexat weiterhin die Erstlinientherapie der rheumatoiden Arthritis, obwohl moderne und auch biotechnologisch maßgeschneiderte Therapeutika die Landschaft dominieren. Im Folgenden soll ein Abriss der RA aus heutiger Sicht gezeigt werden, von Diagnose über Klinik bis zur State-of-the-Art-Therapie.
Epidemiologie & Pathogenese
Bei der RA handelt es sich um eine chronisch verlaufende, inflammatorische Gelenkerkrankung mit einer weltweiten Prävalenz von circa 0,5 %, Frauen sind hierbei zwei- bis dreimal so häufig betroffen wie Männer. Unbehandelt führt sie zu einer fortschreitenden Gelenkdestruktion und in weiterer Folge zu Arbeitsunfähigkeit sowie zu erhöhter Morbidität und Mortalität.
Pathophysiologisch führen die Bildung neuer Blutgefäße und die konsekutive Einwanderung von Immunzellen in die Synovialmembran zu einer Entzündung und Verdickung dieser Gelenksinnenhaut, man spricht vom sogenannten Pannus, welcher in weiterer Folge den gelenknahen Knochen infiltriert und zu der gefürchteten Destruktion von Knorpel und Knochen führt. Während jedoch die pathomechanistischen Abläufe mittlerweile gut verstanden sind, ist die genaue Ursache der Entstehung der RA auch trotz des immensen Forschungsaufkommens weiterhin nicht vollständig geklärt. Fest steht, dass eine genetische Prädisposition – hier ist als prominentester Vertreter das „shared epitope“, ein Polymorphismus in den HLA-Klasse-2-Antigenen zu nennen – in Kombinationen mit einem spezifischen Umweltagens (zu den bekannten Risikofaktoren zählen Rauchen, Parodontitis und das Mikrobiom sowie virale Infektionen) zu einem Zusammenbruch zur Immuntoleranz, der Formierung von Autoantikörpern und zum Ausbruch der Erkrankung führt.
Klinische Präsentation
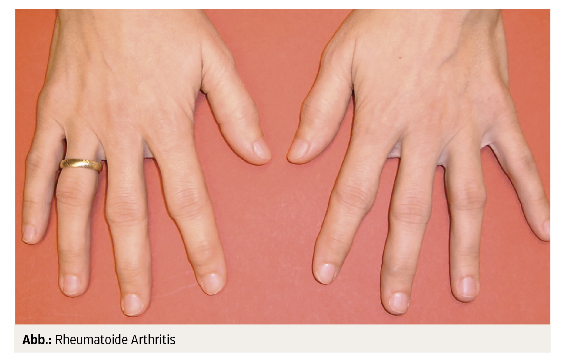
RA ist durch eine symmetrische Polyarthritis gekennzeichnet, welche klassischerweise die Hand-, Metacarpo- beziehungsweise Metatarsophalangealgelenke sowie die proximalen Interphalangealgelenke befällt. Die betroffenen Gelenke weisen eine teigig-weiche Schwellung auf, was eine Abgrenzung zur Arthrose mit ihren harten, knöchernen Schwellungen, welche oftmals die distalen Interphalangealgelenke betreffen, ermöglicht (Abb.). Begleitet werden diese Gelenksschwellungen von einer ausgeprägten Morgensteifigkeit, welche von 30 Minuten bis hin zu mehreren Stunden andauern kann. Der natürliche Verlauf der Erkrankung führt in weiterer Folge zu einer irreversiblen Destruktion von Knorpel und Knochen, die mit einer substanziellen Funktionseinschränkung und einer verminderten Lebensqualität einhergeht.
Insuffizient oder unbehandelt kann die RA auch zu extraartikulären Manifestationen führen, am häufigsten lassen sich subkutane Rheumaknoten finden, schwerere Fälle können jedoch auch zu einer Vaskulitis der kleinen und mittleren Gefäße oder zu einem Befall der Lunge führen. Kardiovaskuläre Erkrankungen sind ebenfalls überproportional häufig bei Patienten mit RA. Es gilt hier im Allgemeinen, dass eine suffiziente Behandlung der RA den Schlüssel zur Reduktion des Risikos für sowohl extraartikuläre Manifestationen als auch RA-assoziierte Komorbiditäten darstellt.
Diagnostische Abklärung
Mit dem Ziel, irreversible radiologische und funktionelle Schäden zu vermeiden, sollte die Diagnose einer RA möglichst früh im Krankheitsverlauf gestellt werden. Obwohl diagnostische Kriterien nicht existieren, ermöglichen die 2010 von der europäischen und der amerikanischen Gesellschaft für Rheumatologie gemeinsam erstellten Klassifikationskriterien eine zuverlässige Einordung der Erkrankung für Studien und können den diagnostischen Prozess auch in der Praxis unterstützen. In sie fließen Art und Anzahl der geschwollen Gelenke, Akutphaseparameter wie Blutsenkungsgeschwindigkeit (BSG) und C-reaktives Protein (CRP), Rheumafaktor (RF) und Autoantikörper gegen zyklische zitrullinierte Peptide (ACPA) sowie die Dauer der Symptomatik ein (Tab. 1).
Die initiale Abklärung, die bereits vom Hausarzt initiiert werden kann, sollte daher neben einem kompletten Blutbild, Gerinnung und klinischer Chemie inklusive BSG und CRP auch einen Test für RF und ACPA umfassen. Weiters sollte sie auch eine radiologische Untersuchung der Hände und Füße sowie der Halswirbelsäule mit Funktionsaufnahme beinhalten. Mit diesen Befunden sollte der Patient an den Spezialisten überwiesen werden.
Krankheitsaktivität. Um den aktuellen Stand der Krankheitsaktivität zu evaluieren, werden validierte Indices wie der der Clinical Disease Activity Index (CDAI), welcher sich aus der Anzahl der geschwollenen und schmerzhaften Gelenke sowie aus der Einschätzung der Krankheitsaktivität durch Patient und Untersucher auf einer 10-cm-visuellen-Analogskala zusammensetzt, herangezogen. Der Simplified Disease Activity Index (SDAI) erfasst zusätzlich die Akutphase-Komponente durch Miteinbeziehung des CRPs. Mit diesen beiden Indices kann nicht nur eine Momentaufnahme der Erkrankung objektiviert, sondern im weiteren Verlauf auch ein Therapieerfolg beziehungsweise ein Nichtansprechen monitiert werden.
Therapie und Prognose
Obwohl eine Heilung der RA derzeit noch nicht möglich ist, ermöglicht der Einsatz neuer Medikamente und moderner Therapiestrategien eine ausgezeichnete Kontrolle der Erkrankung. War vor 20 Jahren das Erreichen niedriger Krankheitsaktivität oder gar Remission noch Wunschdenken, so ist es heutzutage das definierte Therapieziel, das in der überwiegenden Mehrzahl der Patienten erreicht werden kann. Der Therapiealgorithmus folgt hier dem sogenannten Treat-to-Target-Prinzip, bei dem die Behandlung mit dem jeweiligen Medikament nach drei Monaten hinsichtlich einer Verbesserung evaluiert und nur im Fall eines Erreichens des definierten Therapiezieles (siehe oben) nach sechs Monaten beibehalten werden sollte.
Grundsätzlich startet die Behandlung einer RA fast immer mit dem Einsatz von Metho-trexat, das oral oder subkutan verabreicht werden kann. Aufgrund des verzögerten Wirkeintritts von rund sechs Wochen sollte die initiale Verordnung gemeinsam mit Glukokortikoiden erfolgen, die in der Folge langsam ausgeschlichen werden. Im Fall von Kontraindikationen gegen Methotrexat stellen Leflunomid und Sulfasalazin, Letzteres nicht zuletzt aufgrund seiner Anwendungsmöglichkeit in der Schwangerschaft, potenzielle Alternativen dar.
Sollte mit diesen Medikamenten alleine kein befriedigendes Auskommen gefunden werden, besteht die Möglichkeit einer Kombinationstherapie. Im Fall von ungünstigen prognostischen Faktoren, wie hohe Level an Autoantikörper, frühem radiologischen Schaden, oder extraartikulärem Befall, empfehlen die aktuellen Therapierichtlinien der Europäischen Gesellschaft für Rheumatologie (EULAR) jedoch den frühzeitigen Einsatz von Biologika. Diese tragen ihren Namen aufgrund ihres gezielten Wirkmechanismus, der sich gegen bestimme Zielstrukturen, wie den Tumornekrosefaktor Alpha, Interleukin-6, B-Zellen oder T-Zellen richtet. Anzumerken ist, dass es die Studienlage derzeit nicht erlaubt, vorherzusagen, welches Medikament für welchen Patienten die beste Wahl ist. Bei Versagen eines Biologikums kann auf ein weiteres gewechselt werden, die Kombination hingegen ist nicht empfohlen.
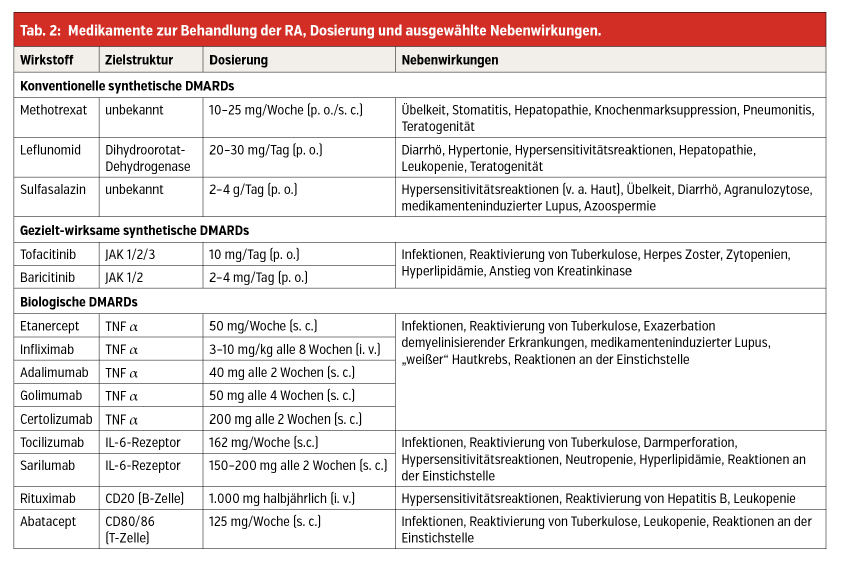
Zuletzt haben Inhibitoren der Januskinasen Einzug in die Therapie der RA gehalten, diese hochpotenten Therapeutika sind aus pharmakologischer Sicht zwar nicht der Biologika-Klasse zuzuordnen, nehmen jedoch im Therapiealgorithmus denselben Stellenwert wie diese ein. Tabelle 2 gibt eine detaillierte Auskunft über Dosierungsschemata sowie die häufigsten Nebenwirkungen der jeweiligen Medikamente.
Resümee
Die therapeutische Landschaft bei der RA hat sich vor allem in den letzten beiden Jahrzehnten dramatisch entwickelt. Gleichzeitig mit der Zulassung einer Vielzahl neuer Medikamente wurden mit Treat-to-Target auch neue Therapiestrategien eingeführt, und die Krankheitsremission wurde das ausgesprochene Ziel für Patienten mit RA. Neue Klassifikationskriterien ermöglichten die Studien von RA zu einem früheren Zeitpunkt, noch bevor Schäden auftreten.
Das Feld der RA bleibt in ständiger Entwicklung, dennoch gilt heute wie auch vor 20 Jahren, dass frühe Symptome wie Gelenkschmerz und Morgensteifigkeit ernst genommen werden müssen und eine rasche Abklärung durch den Rheumatologen erfolgen soll.