Schlafstörungen erkennen und therapieren
Angesichts der begrenzten Zeit, die im Alltag für das Arzt-Patienten-Gespräch zur Verfügung steht, und der vielfältigen Schlaf-wach-Störungen, die den Beschwerden Schlaflosigkeit, erhöhte Tagesschläfrigkeit und Tagesmüdigkeit/Fatigue zugrunde liegen können, finden Sie im Folgenden einen kurzen Leitfaden für ein effizientes Screening in der Ordination bzw. Ambulanz.
Wir wissen, dass in der Allgemeinbevölkerung die chronische Insomnie (10 %), die Schlafapnoe (5–10 %) und das Restless-Legs-Syndrom (5 %, RLS) die häufigsten Schlaf-wach-Störungen sind. Diese gehen regelhaft mit Tagessymptomen („24-Stunden-Erkrankungen“) wie Tagesmüdigkeit, verminderter Konzentrationsfähigkeit, affektiven Störungen (z. B. Gereiztheit, Depressivität) und vegetativen Störungen (z. B. vermehrtes Schwitzen, Verdauungsstörungen) einher.
Deutlich seltener sind die Hypersomnolenz-Syndrome wie z. B. die Narkolepsie mit den Kernsymptomen der exzessiven Tagesschläfrigkeit und die zirkadianen Schlaf-wach-Rhythmusstörungen, bei denen eine fehlende Synchronizität zwischen dem äußeren Tag-Nacht-Wechsel und der inneren Uhr besteht.
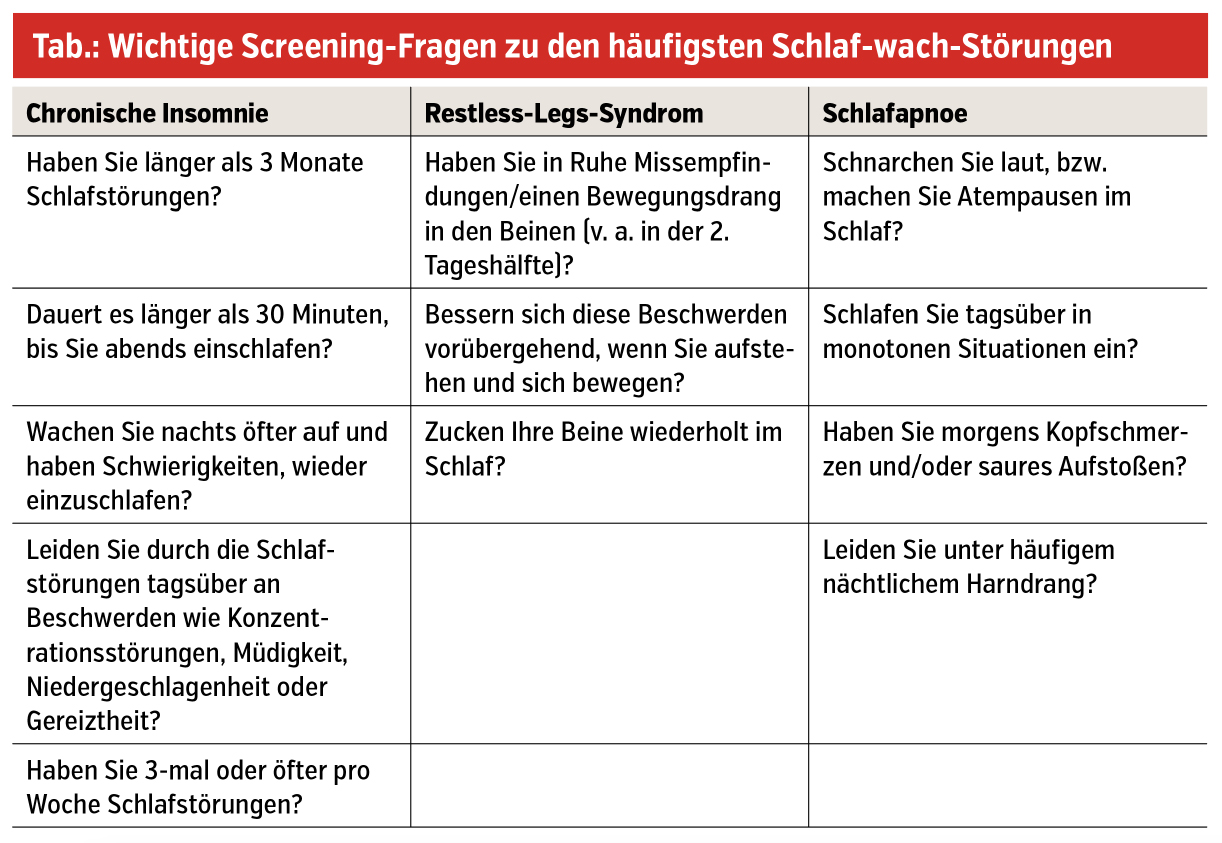
Selbstverständlich ist die Anamnese zu Vorerkrankungen und der aktuellen Medikation die Grundlage, um weitere Einfluss- bzw. Störfaktoren hinsichtlich des Schlaf-wach-Verhaltens zu erfassen. Die spezifische Schlaf-wach-Anamnese in Hinblick auf die häufigsten Störungsbilder muss mittels gezielter Fragen (Tab.) geführt werden.
Darüber hinaus wird empfohlen, das Verhalten tagsüber (Mahlzeiten, berufliche Tätigkeiten, körperliche Aktivität) und die Qualität/Stabilität des Wachzustandes zu erfassen („24-Stunden-Anamnese“).
Insomnie
Ein- und Durchschlafstörungen, mit einer Beeinträchtigung der Tagesbefindlichkeit bei adäquater räumlicher und zeitlicher Schlafmöglichkeit, zeichnen die Insomnie aus. Bestehen die Beschwerden zumindest 3-mal/Woche über einen Zeitraum von mindestens 3 Monaten, handelt es sich um chronische Schlaflosigkeit. Häufig tritt das Problem geclustert auf, d. h., es liegen einzelne, de facto beschwerdefreie Tage dazwischen. Die Therapie der chronischen Insomnie sollte in erster Linie nichtmedikamentös, d. h. mittels kognitiver Verhaltenstherapie, erfolgen. Z-Substanzen wie Zolpidem und Eszopiclon (kurz-, mittelfristig) bzw. Daridorexant, ein dualer Orexin-Rezeptor-Antagonist (langfristig), stellen medikamentöse Therapieoptionen mit günstigem Wirkungs-Nebenwirkungs-Profil dar. Die Video-Polysomnografie hat bei therapieresistenten Fällen zum Ausschluss von periodischen Beinbewegungen im Schlaf und einer Schlafapnoe einen Stellenwert.
Restless-Legs-Syndrom
Bewegungsdrang in (oberen und) unteren Extremitäten, gepaart mit Missempfindungen (oftmals schwer zu beschreiben und diffus verteilt) in der 2. Tageshälfte, mit Zunahme in Ruhe stellen die wesentlichen Beschwerden dieser schlafbezogenen Bewegungsstörung dar. Typischerweise kommt es durch Aufstehen und Gehen zu einer vorübergehenden Besserung. Während des Schlafes treten häufig periodische Beinbewegungen im Schlaf auf, die durchaus von den Betroffenen unbemerkt bleiben können, aber den/die Bett-partner:in stören oder sogar verletzen. In der Praxis empfiehlt sich die Bestimmung von Ferritin (Zielwert ≥ 75 ng/ml) und Transferrin (Ziel ≥ 25 %), um einen latenten systemischen Eisenmangel zu identifizieren. Darüber hinaus wird die Bestimmung von Kreatinin, Schilddrüsenparametern, Vitamin B12 und Folsäure empfohlen, da Niereninsuffizienz, Hypothyreose und Vitamin-B12- bzw. Folsäuremängel RLS-Symptome verstärken können. Die Therapie erfolgt primär medikamentös mit Alpha-2-Delta-Liganden (Pregabalin, Gabapentin). Dopaminagonisten sind aufgrund der relativ häufig auftretenden Komplikation Augmentation (Verschlechterung der Symptome unter der Therapie bzw. Steigerung der Dosis) die 2. Wahl. L-DOPA wird nicht zur regelmäßigen Therapie empfohlen.
Schlafapnoe
Lautes Schnarchen, Atempausen im Schlaf und Beeinträchtigung tagsüber (v. a. erhöhte Tagesschläfrigkeit) sind der klassische Symptomkomplex der obstruktiven (durch passageren Kollaps der oberen Atemwege bedingten) Schlafapnoe bzw. des Schlafapnoe-Syndroms. Jüngere Forschungsergebnisse zeigen allerdings, dass v. a. bei Frauen mit einer Schlafapnoe Symptome der Insomnie häufiger sind und sich gerade bei dieser Patientengruppe die Video-Polysomnografie bzw. die häufig rascher verfügbare Polygrafie („Schlafapnoe-Screening“) für die Differenzialdiagnose Schlafapnoe empfiehlt. Die Gewichtsreduktion und damit verbundene Modifikationen des Lebensstils sowie die CPAP-Therapie (Atemmaske) während des Schlafes stellen nach wie vor die Eckpfeiler der Therapie der schweren Schlafapnoe dar.
Fazit
In der Therapie von Schlaf-wach-Störungen ist ein multimodaler Ansatz entscheidend für einen langfristigen Behandlungserfolg. Neben einer Reflexion der Ernährungsgewohnheiten, der Steigerung der körperlichen Aktivität und regelmäßiger Lichtexposition tagsüber sollten berufliche Fragen/Veränderungen, psychosoziale Belastungsfaktoren, Förderung von persönlichen/kreativen Ressourcen in der Freizeit etc. adressiert werden. Zusätzlich zu ambulanten Therapieangeboten bietet u. a. die stationäre neurologisch-psychosomatische Rehabilitation einen guten Rahmen, um im multiprofessionellen Team alltagstaugliche Strategien zu erarbeiten.