Therapietreue bei kardiovaskulären Erkrankungen und wie man sie fördert
Neben der Diagnose und Einleitung einer adäquaten und guidelinekonformen Behandlung hat die Therapietreue eine essenzielle Bedeutung für kardiovaskuläre Erkrankungen. Im Folgenden werden die 5 Faktoren der Therapietreue dargestellt und Optimierungsmöglichkeiten erläutert, die eine Reduktion der Prävalenz, Senkung der Mortalität und eine Kosteneffizienz ermöglichen sollen.
Grundbegriffe: Therapietreue – Compliance – Adhärenz
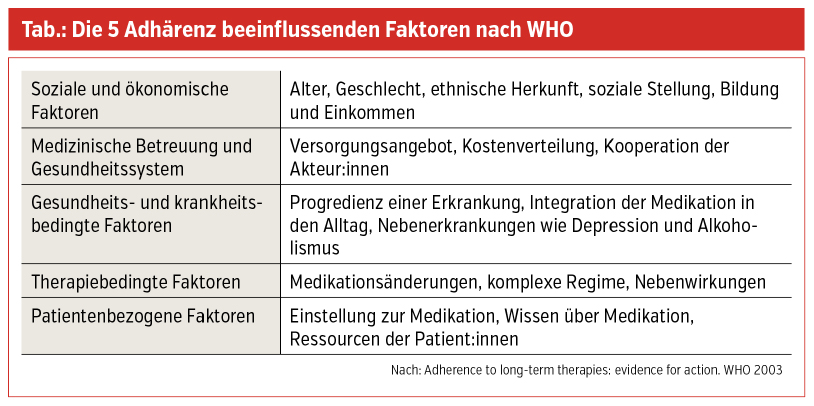
Therapietreue, über Jahrzehnte hinweg auch als „Compliance“ bezeichnet, ist in den letzten Jahren durch den Begriff „Adhärenz“ ersetzt worden. Compliance bedeutet, dass Patient:innen die vorgegebenen ärztlichen Maßnahmen für einen Therapieerfolg (passive Rolle) umsetzen müssen. Hingegen beinhaltet die Bezeichnung Adhärenz eine prinzipielle Zustimmung und Bereitschaft zur Einnahme der Medikation, Diätbefolgung und/oder Lebensstiländerung sowie eine Individualisierung, welche die Wünsche und Möglichkeiten der Betroffenen miteinbezieht. Die WHO hat 2003 in einem Report fünf die Adhärenz beeinflussende Faktoren definiert. Soziale und ökonomische, betreuungs- und gesundheitssystembedingte, krankheitsbedingte, therapiebedingte sowie patientenbezogene Faktoren (Tab.).
Grundlegende Überlegungen
Die beste Adhärenz besteht bei Medikamenten, die im akuten Setting, bei einer lebensbedrohlichen und mit hohem Leidensdruck in Verbindung stehenden Erkrankung in einer Krankenanstalt etabliert werden, nur geringe Nebenwirkungen aufweisen, bei Nichteinnahme schwerwiegende Konsequenzen nach sich ziehen würden und nur über einen definierten Zeitraum eingenommen werden müssen. Diese Faktoren müssen den Patient:innen in verständlicher Diktion erklärt werden, um sie als Partner in der Arzt-Patienten-Beziehung zu gewinnen. Ein geläufiges Beispiel wäre hier ein Thrombozytenaggregationshemmer nach der Implantation eines Stents (Clopidogrel/Prasugrel/Ticagrelor).
Nicht alle Wirkstoffe in der Kardiologie weisen eine rasch auftretende, klar spürbare Einnahme-Wirkung-Beziehung wie das Paradebeispiel der Analgetika auf. Gerade die primärprophylaktische Einnahme von Medikamenten gegen Erkrankungen mit langen subklinischen Verläufen führt häufig zu vorzeitigen Therapieabbrüchen. Wenn auch noch relevante Nebenwirkungen auftreten, schwindet die Adhärenz zusätzlich (z. B. Muskelschmerzen bei Statinen, reduzierte Leistungsfähigkeit und erektile Dysfunktion bei -Blockern). Gerade daher ist es wichtig, die Patient:innen im Vorhinein über mögliche Nebenwirkungen aufzuklären, um ein selbstständiges Absetzen von Medikamenten zu verhindern, denn die Nebenwirkungen werden wahrgenommen, der verhinderte Herzinfarkt jedoch nicht.
Rasch spürbare Wirkung bringen wiederum Nitroglyzerin (sowohl im antianginösen als auch im antihypertensiven Einsatz), Antiarrhythmika vor allem bei „Pill in the pocket“-Anwendung und Schleifendiuretika im Selbstmanagement. Diese werden jedoch als Bedarfsmedikation angewendet und nehmen daher in Bezug auf klassische Adhärenz sicherlich eine Sonderstellung ein.
Bei Medikamenten mit bedrohlicher Konsequenz bei Nichteinnahme, wie z. B. Cumarine, die zusätzlich einem engmaschigen Kontrollmechanismus unterliegen und ein personalisiertes Einnahmeregime aufweisen, ist die Adhärenz als ausgezeichnet einzustufen. Suboptimales Erreichen des therapeutischen Bereiches ist oft eher auf mangelhafte Konsequenz der Ver-ordner:innen als auf insuffiziente Einnahme durch die Anwender:innen zurückzuführen; natürlich spielen Schwankungen im Stoffwechsel, die nicht beeinflussbar sind, eine Rolle.
Noch schwieriger ist es Patient:innen zur dauerhaften Life-Style-Modifikation zu motivieren, welche nachweislich eine massive Reduktion der Mortalität und Komorbiditäten mit sich bringt, ohne erwähnenswerte Nebenwirkung.
Strategien zur Verbesserung der Adhärenz
Aufgrund der schwerwiegenden Auswirkungen der Nichtadhärenz im kardiovaskulären Problemkreis ist ein Entgegenwirken essenziell. Jeder ärztliche Kontakt sollte dazu genützt werden, adhärenzfördernde Maßnahmen zu optimieren oder neu zu etablieren.
Eine Steigerung der Adhärenz kann erzielt werden durch:
- Führen eines Arzt-Patienten-Gespräches, um ein Verständnis für die Erkrankung zu schaffen
- Aufklärung der Patient:innen über Indikation, Wirkung und mögliche Nebenwirkungen der Medikamente
- Reduktion der Anzahl der Tabletten durch bereits vorhandene Fix-Kombinationen (Stichwort Polypill)
- Tagesdosis der Medikamente zusammenfassen und möglichst die Einnahme sämtlicher Medikamente auf einmal täglich reduzieren, da es keine nachgewiesenen negativen Effekte gibt, wenn z. B. Aspirin oder Statine (sofern Atorva- oder Rosuvastatin verschrieben) morgens eingenommen werden.
- regelmäßiges Überprüfen der verschriebenen Medikation, um ein zeitgerechtes Absetzen nicht benötigter Therapeutika zu gewährleisten. (PPIs nach beendeter DAPT, Psychopharmaka nach Intensivaufenthalt, …)
Wie sich die Situation aufgrund von Arbeitszeitverdichtung, bestehendem Ärztemangel und veränderten Arbeitszeitmodellen auf die Therapietreue auswirkt, wird die Zukunft weisen.