Unterschätzte Entität in der Primärversorgung
Die Gastritis beschreibt eine entzündliche Veränderung der Magenschleimhaut, die akut oder chronisch verlaufen kann. Die Inzidenz variiert je nach Region, Altersgruppe und sozioökonomischem Hintergrund. Ihre klinische Relevanz ergibt sich nicht nur aus der hohen Prävalenz, sondern auch dem potenziellen Risiko für Ulkuskrankheit, Magenkarzinom oder MALT-Lymphom (Mucosa-associated lymphoid Tissue Lymphoma) im chronischen Verlauf.
Klassifikation und Ätiologie
Die histopathologische Klassifikation erfolgt nach Sydney-System in Typ A, B und C:
- Typ A (autoimmune Gastritis): Eine Autoimmunreaktion gegen Parietalzellen und den Intrinsic Factor führt zur Hypo- oder Achlorhydrie sowie zur konsekutiven Vitamin-B12-Malabsorption mit dem Risiko für die Entwicklung einer perniziösen Anämie.
- Typ B (bakterielle Gastritis): die mit Abstand häufigste Form, primär durch Helicobacter pylori induziert. Chronische Infektionen können zu atropher Gastritis, intestinaler Metaplasie und Magenkarzinom führen.
- Typ C (chemisch-toxisch): eine Reaktion auf nichtsteroidale Antirheumatika (NSAR), Gallereflux, Alkohol oder Nikotin. Die Schleimhaut reagiert mit Hyperplasie der Foveolarepithelien, Erosionen und Kapillardilatationen.
Darüber hinaus existieren Mischformen sowie seltener granulomatöse, eosinophile oder lymphozytäre Gastritiden.
Klinik und Diagnostik
Die klinische Präsentation ist variabel. Typische Symptome sind epigastrische Schmerzen, Völlegefühl, Übelkeit, Appetitlosigkeit und Aufstoßen. Akute Verläufe zeigen häufig Beschwerden, während chronische Formen lange asymptomatisch verlaufen können.
Für die Diagnose relevant ist primär die Anamnese, insbesondere die Medikamentenanamnese. Die Patient:innen sollten aktiv nach der Einnahme von NSAR-haltiger Schmerzmedikation, Acetylsalicylsäure oder Kortikosteroiden gefragt werden. Als zusätzliche Risikofaktoren gelten eine „falsche“ Ernährung mit fetten und scharf gewürzten Speisen sowie große Mengen Kaffee, Alkohol- oder regelmäßiger Tabakkonsum.
Blutuntersuchungen können helfen, Ursachen bzw. Folgen einer chronischen Gastritis aufzudecken (z. B. Blutbild, CRP, Ferritin, Vitamin B12). Eine besondere Bedeutung kommt dem Nachweis des bakteriellen Erregers H. pylori zu. Ein Stuhlantigentest (ELISA), ein 13C-Harnstoff-Atemtest oder IgG-Antikörpernachweis aus dem Blut bieten die Möglichkeit, diesen nichtinvasiv nachzuweisen.Die Ösophagogastroduodenoskopie mit histologischer Untersuchung ist die wichtigste Methode, um eine Gastritis zu diagnostizieren.
Therapeutische Strategien
Die Therapie richtet sich nach Ätiologie, Schweregrad und klinischem Verlauf:
- Eradikation von H. pylori bei Typ-B-Gastritis nach Maastricht-VI-Leitlinie: Standard ist eine quadrupeltherapeutische Behandlung über 10–14 Tage (Protonenpumpenhemmer [PPI], Bismut, Tetracyclin, Metronidazol).
- PPI sollen zur Förderung der Schleimhautregeneration bei chemisch oder medikamentös induzierter Gastritis eingesetzt werden.
- Absetzen bzw. Ersatz gastrotoxischer Medikamente (z. B. Umstellung von NSAR auf COX-2-Hemmer mit PPI-Prophylaxe)
- Vitamin-B12-Substitution bei nachgewiesener Typ-A-Gastritis mit makrozytärer Anämie
- diätetische Empfehlungen: Verzicht auf Alkohol, Nikotin, stark gewürzte Speisen sowie Kaffee und stark kohlensäurehaltige Getränke
Verlauf, Komplikationen und Prävention
Während akute Gastritiden meist komplikationslos ausheilen, können chronische Verläufe zu
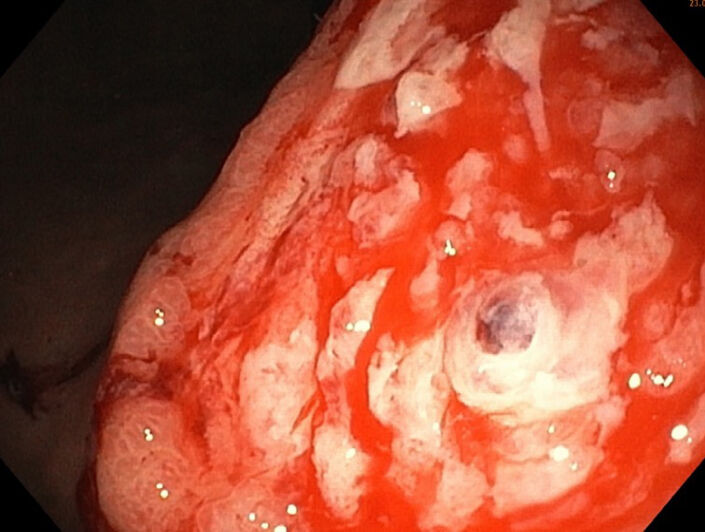
- Ulzerationen, Ulcus ventrikuli (Abb. 1),
- Eisenmangel- oder perniziöser Anämie,
- intestinaler Metaplasie und
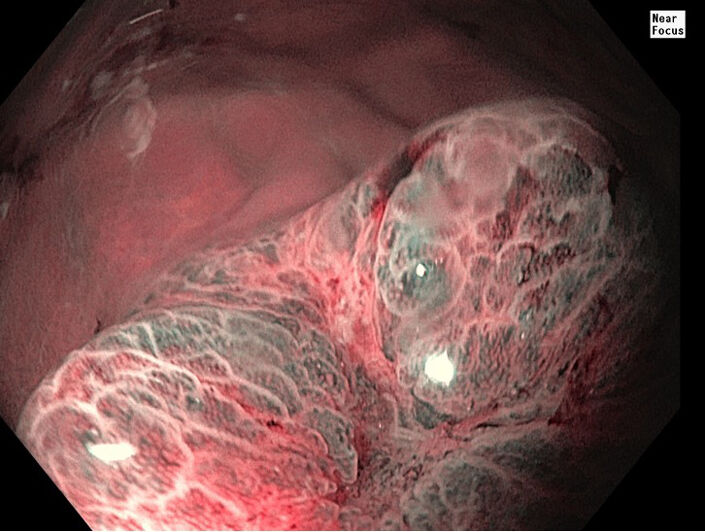
- Karzinomentwicklung (Abb. 2) führen.
Eine frühzeitige Diagnostik, ggf. endoskopische Verlaufskontrollen und eine adäquate Nachsorge sind bei chronischen Gastritiden angezeigt.
Fazit
Die Gastritis ist eine häufige, jedoch differenzialdiagnostisch anspruchsvolle Erkrankung. Gerade in der hausärztlichen Praxis ist eine strukturierte Herangehensweise entscheidend für eine effektive Versorgung. Die Kombination aus gezielter Diagnostik, ätiologisch orientierter Therapie und patientengerechter Aufklärung bildet die Grundlage für nachhaltige Behandlungserfolge.