Vorhofflimmern: Konservativ oder Ablation?
Das Auftreten von Vorhofflimmern – paroxysmal oder anhaltend – bedeutet für viele Patienten eine relevante Einschränkung ihrer Befindlichkeit, Leistungsfähigkeit und ist häufig mit gravierenden Symptomen wie Atemnot und Angina-Pectoris-ähnlicher Symptomatik verbunden. Immerhin betrifft diese häufigste Herzrhythmusstörung circa 2 % der Gesamtbevölkerung – ab dem 70. Lebensjahr etwa 10 % aller Menschen.
Darüber hinaus besteht durch das Vorhofflimmern ein erhöhtes Risiko für Thromben im linken Vorhof, die im Rahmen von Embolien zu Schlaganfällen führen können. Nach Etablierung einer antikoagulierenden Therapie (Vitamin-K-Antagonisten oder die neuen oralen Antikoagulanzien) ergibt sich für den behandelnden Arzt die Herausforderung, für jeden Patienten eine individuelle Therapieform zu finden, die vor allem die Symptome erträglich macht. Aber auch die Frage, inwieweit sich durch bestimmte therapeutische Strategien darüber hinaus die Prognose eines Patienten, also die tatsächliche Lebenserwartung, verbessern lässt, ist zunehmend Gegenstand wissenschaftlicher Studien.
Hinsichtlich der medikamentösen Therapie bedarf es zunächst der Einschätzung, ob die Wiederherstellung eines stabilen Sinusrhythmus durch Antiarrhythmika (= „Rhythmuskontrolle“) – oft in Kombination mit elektrischen transthorakalen Kardioversion(en) – oder die Normalisierung der Herzfrequenz (= „Frequenzkontrolle“), vor allem durch Betarezeptorenblocker oder Kalziumantagonisten vom Verapamil-Typ, die erstrebenswerte Therapieoption darstellt.
Dazu bedarf es häufig einer intensiven Auseinandersetzung mit dem Patienten durch Erfragen von Symptomen einerseits und der Interpretation von kardiologischen/internistischen Befunden wie Einschätzung einer kardialen Grunderkrankung, der linksventrikulären Pumpfunktion, zusätzlicher Ischämie-Komponenten et cetera andererseits.
Viele Patienten mit anhaltendem normfrequentem Vorhofflimmern (persistierend oder permanent) spüren die Arrhythmie nicht (mehr).
Für die Initiierung von Antiarrhythmika können bei kardial weitestgehend Gesunden Flecainid, Propafenon, Dronedaron oder Sotalol verwendet werden; bei Patienten mit koronarer Herzkrankheit kommt neben Dronedaron auch Sotalol oder Amiodaron in Frage – und bei jenen mit Herzinsuffizienz ist nur noch Amiodaron zulässig. Damit ist für den behandelnden Arzt das Armamentarium medikamentöser Therapien häufig sehr eingeschränkt.
Katheterablation
Stellt sich aber nun ein Patient mit der Frage nach einer Ablation vor – und dies häufig, weil Antiarrhythmika entweder ineffektiv sind, mit Nebenwirkungen behaftet oder zunehmend von Patienten auch nicht lebenslang eingenommen werden wollen –, ergibt die Literaturrecherche, dass die erfolgreiche Katheterablation bei paroxysmalem Vorhofflimmern sowohl hinsichtlich Symptomatik als auch der Rezidivfreiheit einer chronischen medikamentösen antiarrhythmischen Therapie überlegen ist.
Aktuelle Studienlage
In der ersten großen prospektiven Studie, CABANA, an über 2.000 Patienten konnte in der Intention-to-Treat-Analyse kein signifikanter Unterschied zwischen Patienten mit bestmöglicher medikamentöser Therapie gegenüber abladierten Patienten über einen Zeitraum von 5 Jahren gezeigt werden. Wegen einer sehr hohen Cross-over-Rate, also der Durchführung einer Ablation bei Patienten, für die primär eine medikamentöse Therapie vorgesehen war, ergab sich jedoch, dass alle Patienten, die letztlich mit einer Ablation behandelt worden waren, auch tatsächlich profitierten. Somit kann auch aus dieser ersten großen Studie bereits geschlussfolgert werden, dass die Ablation gegenüber der medikamentösen Therapie vor allem im Hinblick auf die Symptomatik ein überlegenes Verfahren darstellt. Darüber hinaus handelt es sich bei der Katheterablation um eine sichere Methode. Die Komplikationsrate in erfahrenen Zentren ist inzwischen sehr niedrig: Bei knapp 4 % der Patienten kommt es zu Leistenkomplikationen.
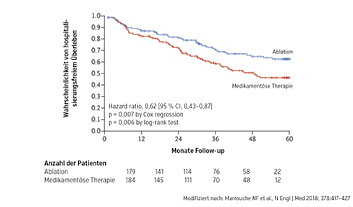
Eine zweite wichtige Studie war die ebenfalls 2018 publizierte CASTLE-AF-Studie. Diese ging der Frage nach der Sinnhaftigkeit einer Katheterablation im Vergleich zu einer medikamentösen Therapie bei Patienten mit Vorhofflimmern und Herzinsuffizienz (linksventrikuläre Auswurfleistung < 35 %) nach. Nachdem all diese Patienten aufgrund ihrer eingeschränkten Pumpfunktion mit einem implantierten Defibrillator versehen waren, konnten sie in der Folge auch „lückenlos“ auf Vorhofflimmern monitiert werden. Ziel war der Vergleich von Gesamtmortalität und Verschlechterung der Herzinsuffizienz zwischen den beiden unterschiedlichen Therapiestrategien. Die Ergebnisse waren beeindruckend: Die Katheterablation führte zu einer relativen Risikoreduktion der 3-Jahres-Mortalität beziehungsweise der Hospitalisierungsrate aufgrund der Herzinsuffizienz um 38 % (44,5 versus 28,5 %) (Abb.). Die Gesamtmortalität in dieser speziellen Patientengruppe wurde durch die Ablation nahezu halbiert. Limitierend für diese Studie gilt, dass hochselektierte Patienten eingeschlossen wurden. Dennoch sind die Ergebnisse dieser Untersuchung als wegweisend anzusehen, scheinen doch gerade „besonders kranke“ Patienten ausgesprochen stark zu profitieren.
Zurückkommend auf unseren Patienten, der sich an den behandelnden Arzt mit der Frage nach der Sinnhaftigkeit einer Katheterablation richtet, ist neben der Symptomatik die Dauer und die Manifestation des Vorhofflimmerns relevant. Bei paroxysmalem Vorhofflimmern ist in erfahrenen Zentren mit einer Erfolgsrate von 80–90 % zu rechnen, das Vorhofflimmern mittels Ablation beseitigen zu können. Handelt es sich jedoch um „lange persistierendes“ Vorhofflimmern, also wenn zwischen den Vorhofflimmer-Episoden keine Sinusrhythmus-Intervalle mehr auftreten, ist die Erfolgschance deutlich geringer. In diesem Fall liegt die Erfolgsquote auch nach mehrmaligen Ablationssitzungen zumeist bei weniger als 50 %.
Zusammenfassend lässt sich feststellen, dass die Möglichkeiten zum Einsatz antiarrhythmischer Medikamente limitiert sind – bei herzkranken Patienten verbietet sich bis auf Amiodaron (und Sotalol) die Gabe von Antiarrhythmika. Die Einschätzung, dass bei vielen Patienten die Herzfrequenzkontrolle durch „bremsende“ Pharmaka wie Betablocker eine gute Option ist, bedarf einer sorgfältigen Analyse des gesamten Patienten in all seinen Aspekten. Rezente Studien weisen aber darauf hin, dass die Ablation im Hinblick auf eine deutliche Verbesserung der Symptomatik bei paroxysmalem Vorhof-flimmern eine zu empfehlende Strategie darstellt. Erste Hinweise für einen Überlebensvorteil durch eine erfolgreiche Ablation ergeben sich auch für Patienten mit Herzinsuffizienz und paroxysmalem Vorhofflimmern.
Wissenswertes für die Praxis
- Management entsprechend der Einschätzung der individuellen Symptomatik bei Patienten mit Vorhofflimmern:
– hochsymptomatisch: ein (oder mehrere) Antiarrhythmika-Versuche in Abhängigkeit von der zugrunde liegenden kardialen Erkrankung/baldiges Erwägen einer Katheterablation
– oligo-/asymptomatisch: Antikoagulation und Herzfrequenzkontrolle (Puls < 80/Minute in Ruhe) - Möglichkeiten zum Einsatz medikamentöser Therapie:
„Rhythmuskontrolle“:
– bei Herzgesunden: Flecainid, Propafenon, Dronedaron oder Sotalol
– bei KHK: Dronedaron, Sotalol oder Amiodaronbei HI: Amiodaron
„Herzfrequenzkontrolle“:
– Betablocker
– Kalziumantagonisten (Verapamil, Diltiazem) - Bei anhaltender Symptomatik oder Nebenwirkungen: Erwägen von alternativen Therapien wie einer Ablation in erfahrenen Zentren