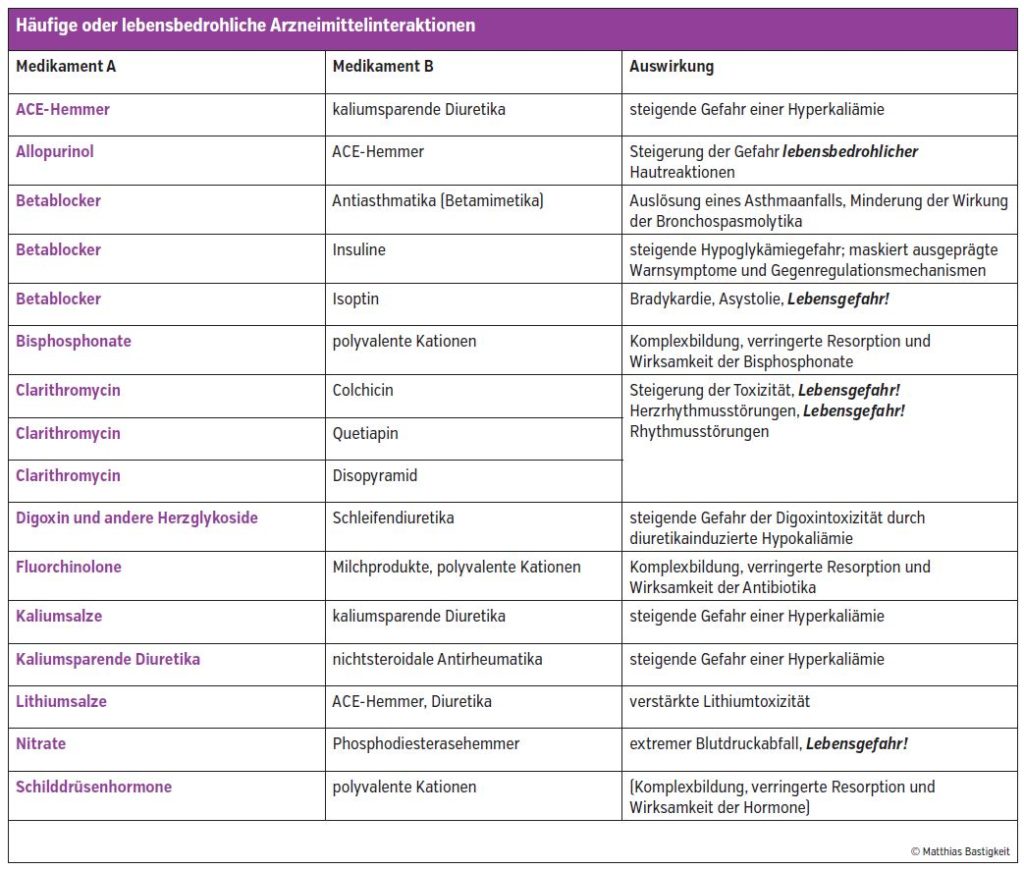
Bei derartigen Nebenwirkungen wie bei Herrn Gruber oder auch bei Therapieversagern sollte das Apothekenteam, aber auch das Pflegepersonal, immer an Interaktionen denken. Im gegenständlichen Fall stellt sich bei gezielter Nachfrage heraus, dass der Patient im Rahmen der Selbstmedikation ein pflanzliches Venenmittel mit Rosskastanie eingenommen hat. Dieses hat den Plasmaspiegel seines Gerinnungshemmers steigen lassen und zu den Nebenwirkungen geführt. Auch Acetylsalicylsäure als Schmerzmittel mit 500 mg hätte diesen Effekt ausgelöst.
Kinetische Interaktionen
Bei der Resorption unterteilt man Wechselwirkungen, welche die Geschwindigkeit der Aufnahme beeinflussen, und solche, welche die Menge des resorbierten Arzneistoffes tangieren. Dieser Vorgang ist von zahlreichen Faktoren abhängig.
Es gelangt nur der Arzneistoff zur Wirkung, der frei und ungebunden vorliegt. Arzneistoffe werden reversibel an Gewebe- und Plasmaproteine gebunden. Bei der Gewebeverteilung kommt es dann zu Wechselwirkungen, wenn verschiedene Arzneistoffe um die gleiche Bindungsstelle konkurrieren. Erhält der Patient Arzneistoff A, so besetzt dieser die entsprechende Bindungsstelle und übt einen Effekt aus. Gelangt jetzt Arzneistoff B in den Körper und wird verteilt, kann er nicht an die entsprechende Stelle binden, da diese bereits von Arzneistoff A besetzt ist. Die Folge ist eine Verteilung im Blut. Das Ausmaß dieser Beeinflussung ist von der Stärke der Plasmaproteinbindung (PPB) abhängig. Sind beispielsweise 95 % einer Substanz A an Plasmaproteine gebunden, liegen lediglich 5 % frei und damit wirksam vor. Verdrängt nun ein anderer Arzneistoff B nur 5 % – eine scheinbar geringe Menge – des gebundenen Arzneistoffes, so ergibt sich eine Erhöhung der Wirkstoffkonzentration von 5 auf 10 % und führt somit zu einer Steigerung der Wirkstoffkonzentration um 100 %!
Hieraus kann je nach den pharmakokinetischen Eigenschaften des Arzneistoffes eine enorme Wirkungsverstärkung bis hin zur Intoxikation resultieren. Dieser Effekt ist nur bei Pharmaka zu beobachten, die eine sehr hohe Bindung mit den Plasmaproteinen (über 80–90 %) eingehen. Er ist besonders gravierend, wenn ein niedrig dosiertes und hochpotentes Arzneimittel mit geringer therapeutischer Breite mit einem hoch dosierten und schwächer wirksamen Partner interagiert. Eine hohe Plasmaproteinbindung haben u. a. orale Antikoagulanzien, Salicylate und Muskelrelaxanzien. Die Bindung erfolgt an unterschiedliche Eiweißkörper und ist zudem vom pH-Wert des Pharmakons abhängig. Es kommt nur dann zu einer Interaktion, wenn beide Arzneistoffe dieselbe Bindungsstelle benutzen. Eine sehr hohe PPB haben beispielsweise Clonazepam, Diazepam, Digitoxin, Fentanyl, Furosemid, Nifedipin und Verapamil. Spitzenreiter mit 99 % ist Phenprocoumon und L-Thyroxin.
Dabei ist zu bedenken, dass betagte Patient:innen meist über weniger Proteine verfügen und ihr Verteilungsraum im Vergleich zu jüngeren Patient:innen verändert ist. Außerdem ist ihr Herz-Zeit-Volumen meist geringer. Dies hat zur Folge, dass Arzneistoffe länger im Organismus bleiben und stärker wirken. Damit steigt auch die Gefahr von Arzneimittelinteraktionen. „Start low, go slow“ ist ein sinnvoller Merksatz für die Pharmakotherapie bei Senioren.
Wenn die Leber mitspielt
Pharmaka werden mit Hilfe von biochemischen Reaktionsprozessen umgewandelt. Wird die Ausschüttung von abbauenden Enzymen (CYP-P450-Familie) gesteigert, erhöht sich die Abbaukapazität der Leber. Die Hauptenzyme CYP1A2, CYP2C9, CYP2C19, CYP2D6, CYP2E1 und CYP3A4 sind für den Stoffwechsel von mehr als 90 % der Arzneimittel zuständig. Bei dieser Enzyminduktion kommt es zu einem vermehrten Abbau und damit zu einer reduzierten Wirkung des Arzneistoffes. Ergibt sich hieraus eine Senkung der Konzentration an wirksamem Arzneistoff, tritt ein Wirkungsverlust ein. Tritt eine Hemmung von CYP-P450-Enzymen ein, kann jedoch auch der Abbau von Arzneimitteln gehemmt werden und der Wirkstoffspiegel extrem ansteigen – beispielsweise bei der Einnahme von einigen Statinen und der gemeinsamen Gabe von Makrolidantibiotika oder Grapefruitsaft.