Alarmsymptome im Aerodigestivtrakt beachten!
An keiner Stelle des Körpers vereinen sich so viele eng miteinander verbundene vitale Funktionen wie im orofazialen System: Atmen, Saugen, Kauen und Schlucken, Riechen und Schmecken, der Beginn der Verdauung sowie der Schutz der Atemwege, erklärte Univ.-Prof. Dr. Gerhard Friedrich, Vorstand der Uni-Klinik für HNO-Heilkunde Graz, anlässlich der diesjährigen zentralen Fortbildungsveranstaltung der Österreichischen Apothekerkammer. Um eine Chronifizierung von Entzündungen im Mund-, Rachen- und Halsbereich zu vermeiden, gilt es frühzeitig therapeutische Schritte einzuleiten.
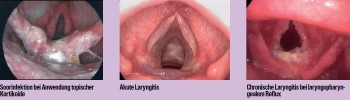
Laryngitis: Heiserkeit ernst nehmen!
„Das (Früh-)Symptom von zahlreichen Erkrankungen des Kehlkopfes ist die Heiserkeit. Bleibt die Heiserkeit bestehen, oder rezidiviert sie, muss nach weiteren Ursachen geforscht werden“, erklärte Friedrich. Generell gelte: Jede Heiserkeit, die länger als 3 Wochen anhält, muss laryngoskopisch abgeklärt werden. „Die akute Laryngitis ist zwar die häufigste Ursache für Heiserkeit, ist tatsächlich aber nicht so häufig wie ‚diagnostiziert‘“, meint Friedrich. Unter entsprechender Behandlung ist diese selbstlimitierend und heilt folgenlos aus. Die Therapie basiert unter anderem auf absoluter Stimmruhe, dem Ausschalten von Noxen (u. a. Nikotinkarenz), dem Einsatz von Protonenpumpeninhibitoren (PPI) bei refluxassoziierter Entzündung des Kehlkopfes und der Inhalationstherapie. „Das Inhalieren führt zu einer Anfeuchtung der Atemwege, zur Linderung von Schwellungen und Entzündungen der Schleimhaut, und zähes Sekret sowie Schleim wird gelockert bzw. verflüssigt und kann so leichter abgehustet werden. Zudem gelangen die Wirkstoffe direkt an den Ort der Erkrankungen und können hier gezielt eingesetzt werden, ohne den gesamten Organismus zu belasten“, klärte Friedrich auf. Die chronische Laryngitis ist vorwiegend durch exogene Noxen sowie chronische Entzündungen der Atemwege oder einen laryngopharyngealen Reflux verursacht. „Wichtig sind regelmäßige HNO-ärztliche Kontrollen, um insbesondere bei den hyperplastischen Formen mit Leukoplakien die Entwicklung eines Karzinomes rechtzeitig zu erkennen“, machte Friedrich aufmerksam.
Management der Pharyngitis
Entzündungen der Rachenschleimhaut zählen zu den häufigsten Erkrankungen. „Von 1.000 Patienten, die zum Arzt Pharyngitis“, schilderte Friedrich. Ursache der akuten Pharyngitis sind meist typische Viren der Atemwege (Influenza-, Parainfluenza-, Adenoviren), seltener Bakterien (ß-hämolysierende Streptokokken). Zunehmend häufiger kommt es zu einem Soor nach einer Behandlung mit topischen Kortikoiden. Halten die Beschwerden länger als 3 Monate an, spricht man von einer chronischen Pharyngitis. Zu den Ursachen zählen u. a. ständige Mundatmung, Nikotin- und Alkoholabusus, exogene Noxen (Stäube, Gase, …), Medikamentennebenwirkungen, chronische Tonsillitis, Sinusitis (postnasaler Drip) und Bronchitis. „Auch funktionelle bzw. projizierte Beschwerden, wie Stimmstörungen, HWS-Syndrom, Schilddrüsenerkrankungen, Globusgefühl („Knödel im Hals“) und psychogene Störungen können Ursachen derartiger Beschwerden sein“, klärte Friedrich auf. Die Therapie der Pharyngitis zielt vorrangig auf die Behandlung der Ursachen ab: ein ursächlicher Reflux erfordert den Einsatz von PPI. Ziele sind auch die Nikotin- und Alkoholkarenz sowie die Behandlung des Soors. „Hilfreich können Mundspülungen oder Lutschtabletten sein, Antibiotika sind im Allgemeinen nicht indiziert“, so Friedrich.
Therapie der Tonsillitis
Ursachen der Mandelentzündung sind meist beta-hämolysierende Streptokokken, Pneumokokken, Staphylokokken, Haemophilus influenzae und Branhamella catarrhalis. Die Therapie erfolgt mit Penicillin V für mindestens 7 Tage. Bei Penicillinunverträglichkeit kommen Cephalosporine der 2. Generation oder Makrolidantibiotika zum Einsatz. Friedrich empfiehlt zusätzlich antiseptische Mundspülungen. „Bei der chronischen Tonsillitis liegt meist eine Mischinfektion mit anaeroben und aeroben Erregern vor“, schilderte Friedrich. Eine Entfernung (Tonsillektomie) der Mandeln sei angezeigt.
Reflux trifft besonders den Larynx
Ein Problem stellen auch refluxbedingte Beschwerden dar, an denen 4–10 % der HNO-Patienten leiden.1 Beim laryngophagealen Reflux (LPR) erreicht das Refluxat Pharynx und Larynx. „Wie beim gastroösophagealen Reflux (GERD) kommt es beim LPR zu einer Verletzung der Mukosa durch Säure- und Pepsin-Einwirkung, mit dem Unterschied, dass der Larynx 100-mal sensitiver für peptische Verletzungen ist als der Ösophagus“, erläuterte Friedrich. Die Symptome des LPR sind u. a. Dysphonie (Stimmstörung), chronischer Räusperzwang, vermehrte Schleimansammlung im Schlund, postnasaler Drip, chronischer Husten, Dysphagie und Sodbrennen. „Die Therapie besteht aus Lebensstilmodifikationen plus PPI (40 mg 2-mal tgl.). Nach 2 Monaten erfolgt die Kontrolle und bei Besserung ein Ausschleichen der Dosierung“, so Friedrich.
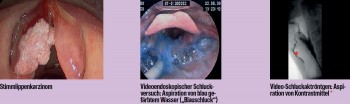
Achtung bei Dysphagien!
„Schluckstörungen sind nicht selten lebensbedrohlich, führen aber auch zu sozialer Isolation und mindern in jedem Fall die Lebensqualität“, erklärte Friedrich. Als Dysphagie wird jede pathologische Störung des Schluckorgans bezeichnet. 6–7 % der Bevölkerung sind betroffen, 13–15 % der Patienten in Spitälern und gar 50–60 % der Pflegeheimbewohner.2 Das problematischste Symptom ist die Aspiration, also das Eindringen von Nahrung in die unteren Atemwege. Sie kann eine Aspirationspneumonie zur Folge haben, welche die vierthäufigste Todesursache bei Patienten über dem 65. Lebensjahr darstellt.3 „Die Ursachen für Schluckstörungen sind äußerst vielfältig, können aber in zwei große Gruppen unterteilt werden: mechanische Behinderungen durch strukturelle Veränderungen vor allem nach (Tumor-)Operationen und/oder Bestrahlungen im Kopf-Hals-Bereich sowie Störungen des Funktionsablaufs, vor allem neurologischer Genese (Insult, Schädel- Hirn-Traumen, Kehlkopflähmungen etc.)“, definierte Friedrich. Für die Therapie stehen funktionelle und chirurgische Maßnahmen zur Verfügung. „Unterstützend können auch Medikamente wie H2-Blocker oder PPI bei der Refluxbehandlung oder Botulinum-Toxin bei krikopharyngealen Spasmen eingesetzt werden“, so Friedrich.
Literatur:
1 Koufman et al., J Voice 1988
2 Bloem B et al., Br Med J 1990; (300):721–722
3 Logemann JA Folia Phoniatr Logop. 1995; 47(3):140–64