Den häufigsten Kopfschmerzarten auf der Spur
Als dumpf, drückend, dröhnend oder wie „ein zu enger Hut“ werden Schmerzen beschrieben, die dem Typ Spannungskopfschmerz zugeordnet sind. Bei körperlicher Anstrengung nimmt das Leiden, von dem tendenziell mehr Frauen betroffen sind, im Gegensatz zur Migräne nicht zu – im Gegenteil: Bewegung an der frischen Luft bessert die Beschwerden sogar häufig.
Spannungskopfschmerzen treten meist beidseitig auf, können von muskulären Verspannungen im Nacken-/Schulterbereich herrühren und zählen zur häufigsten Kopfschmerzform. Stress, Schlafmangel, Wetterfühligkeit, Erkältungskrankheiten, Konsum von Alkohol oder Nikotin, Medikamenteneinnahme (zum Beispiel Phosphodiesterase-Hemmer, Glyceroltrinitrat, Kalziumantagonisten, orale Kontrazeptiva) sind weitere mögliche Auslöser der quälenden Schmerzen. Bei Frauen im gebärfähigen Alter gilt auch die Menstruation als Triggerfaktor für erhöhtes Kopfschmerzrisiko, wahrscheinlich aufgrund einer Überreaktion der Botenstoffe Serotonin und Noradrenalin auf den Abfall des Östrogenspiegels.
Kopfschmerzen können auch als Folge von nächtlichem Zähneknirschen wegen einer sogenannten „kraniomandibulären Dysfunktion“, also einer Funktionsstörung der Kiefergelenke, der Kaumuskulatur und der umgebenden Strukturen, Schwierigkeiten von Gesichtsmuskeln und Kiefergelenk entstehen, da durch mechanische Fehlbelastung eine Stimulation schmerzempfindlicher Neuronen angenommen wird.
Die Dauer der Schmerzen beim Spannungstyp kann von Minuten bis zu Tagen variieren. Als häufig gilt dabei eine Frequenz von 1 bis maximal 14 Attacken pro Monat, der allgemeine Beginn der Erkrankung ist im frühen Erwachsenenalter angesiedelt. Von einer chronischen Ausgestaltung spricht man, wenn an mindestens 15 Tagen pro Monat über einen Zeitraum von 12 Wochen hinweg Beschwerden bestehen.
Wenn zur Therapie des Spannungskopfschmerzes sehr häufig Analgetika wie Acetylsalicylsäure, Ibuprofen, Paracetamol, auch in Kombination mit Koffein, verwendet werden, ist an den analgetikainduzierten Kopfschmerztyp zu denken.
Nichtmedikamentöse Behandlungsmöglichkeiten wie die Massage der Schläfen mit ätherischem Pfefferminzöl oder das Auftragen von durchblutungsfördernden, wärmenden Salben im Nackenbereich können zur Linderung der Schmerzen beitragen. Regelmäßige Sporteinheiten, Entspannungsübungen, ausreichende Zufuhr von Flüssigkeit sowie gesunder, erholsamer Schlaf leisten einen wertvollen Beitrag in der Prophylaxe von Kopfschmerzen.
Ein Arztbesuch ist dringend notwendig, wenn Kopfschmerzen
- täglich/fast täglich auftreten
- erstmalig ab dem 40. Lebensjahr auftreten
- gleichzeitig mit hohem Fieber, Schwindel, Sehstörungen, Augentränen einhergehen
- nach einem Sturz bemerkt werden
- trotz Behandlung stärker werden
Migräne: Akuttherapie und Kopfschmerztagebuch
Wiederkehrende, mittlere bis starke pulsierend-pochende Kopfschmerzen, die oft mit Appetitlosigkeit, Übelkeit, Erbrechen und einer Hypersensibilität gegenüber Lärm und Licht einhergehen, sind charakteristische Anzeichen einer Migräne. Das Leiden tritt attackenartig auf, dauert häufig mehrere Stunden an und ist typischerweise nur einseitig wahrnehmbar.
Als eine der häufigsten Kopfschmerzformen besteht die höchste Prävalenz für Migräne zwischen dem 20. und 50. Lebensjahr, wobei Frauen bis zu dreimal häufiger betroffen sind als Männer. Die Ursache dieser neurologischen Erkrankung ist nach wie vor nicht exakt geklärt, man geht allerdings von überaktiven Neuronen im Hirnstamm aus, die vermehrt Botenstoffe ausschütten, die Gefäße erweitern und durchlässig für Entzündungs- beziehungsweise Schmerzstoffe machen. Migräne tritt familiär gehäuft auf und kann mit oder ohne Aura vorkommen.
Bevor die Therapie der Migräne begonnen wird, sollten Patienten gut über die Behandlungsmöglichkeiten informiert und dazu angehalten werden, ein „Kopfschmerz-Tagebuch“ zu führen.
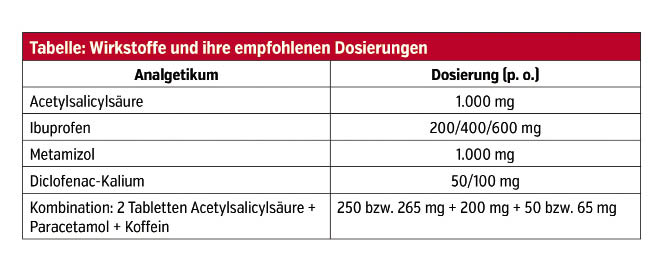
Die Akuttherapie der Migräneattacke sollte möglichst früh starten, sobald die ersten Anzeichen eines sich anbahnenden Anfalls auftreten. Für leichte bis mittelstarke Schmerzen werden folgende Analgetika für die Therapie herangezogen:
Bei Kontraindikationen für NSAR ist die Therapie mit Paracetamol 1.000 mg beziehungsweise Metamizol 1.000 mg durchzuführen.
Verordnung von Triptanen, Prophylaxe
Bei Attacken mittleren Grades oder wenn NSAR keine ausreichende Wirksamkeit erzielen, soll die Behandlung mit 5-HT1B/1D-Agonisten, auch als Triptane bezeichnet, erfolgen. In Österreich erhältlich beziehungsweise erstattet sind Eletriptan, Frovatriptan, Sumatriptan und Zolmitriptan. Die Applikationsformen variieren zwischen per oral, nasal und subkutan, wobei sich der Arzneistoff Sumatriptan (sub cutis) in der akuten Phase der Attacke als besonders wirksam herausgestellt hat.
Eine Kombination von Naproxen mit Triptanen ist effizienter als die Monotherapie. Kontraindikationen für 5-HT1B/1D-Agonisten liegen bei Patienten vor, die unter schlecht kontrollierbarer Hypertonie, Angina Pectoris, koronarer Herzkrankheit, nach Herzinfarkt, transienter ischämischer Attacke, Schlaganfall oder peripherer arterieller Verschlusskrankheit leiden. Bei sehr starker gleichzeitiger Übelkeit stehen die Antiemetika Metoclopramid beziehungsweise Domperidon zur Verfügung.
Eine prophylaktische Behandlung der Migräne kann bei Erfüllung bestimmter Kriterien angedacht werden. Bisher standen dafür Betablocker, Kalziumantagonisten, Antiepileptika sowie Antidepressiva zur Verfügung. Neue Ansätze sind nun die CGRP-Antagonisten beziehungsweise die monoklonalen Antikörper gegen CGRP und den CGRP-Rezeptor.
Eine ausreichende Versorgung des Organismus mit Magnesium, Coenzym Q10 und Vitamin B2 ist generell bei Kopfschmerzpatienten anzustreben. Weiters zeigen Extrakte aus Mutterkraut ebenfalls gute prophylaktische Wirkungen bezüglich Verhinderung oder milderen Verläufen von Migräneanfällen.
Ernährungstipps rund um Migräne
Bei Umsetzung der folgenden Ratschläge ist zu erwarten, dass Schmerzen im Rahmen einer Migräneattacke geringer ausfallen oder die Frequenz der Attacken gesenkt werden kann.
- Normalgewicht: Studien zeigen, dass bei Übergewicht ein 75-prozentiges Risiko für eine chronische Migräne besteht. Aber Achtung: Auch Untergewicht kommt als Trigger in Frage. Das Risiko erhöht sich für Menschen, die zu wenig Gewicht auf die Waage bringen, um 20 %.
- Regelmäßige Mahlzeiten wirken sich in der Vorbeugung günstig aus. Das Auslassen von mehreren Mahlzeiten pro Tag kann als Trigger einer Attacke fungieren. Dies konnte anhand einer interessanten Studie aus 2010 bestätigt werden: Während der islamischen Fastenperiode Ramadan kam es vermehrt zu Migränekopfschmerzen.
- Eine leichte pflanzenbetonte Kost führt Studien zufolge zu geringeren Schmerzen bei einer Migräneattacke.
- Der Fettanteil der Nahrung sollte moderat sein. Omega-3-Fettsäuren wirken sich aufgrund ihrer antientzündlichen Wirkung günstig auf die Erkrankung aus.
- Bestimmte Lebensmittel wirken als Migräne-Trigger. Nach derzeitigem Wissensstand zählen Zitrusfrüchte, Alkohol, Käse, Tomaten, geräucherte Produkte und Dosenfisch beziehungsweise Dosenfleisch dazu. Verarbeitete Fleischprodukte wie Wurst traten in Studien oftmals als Migräne-Trigger auf.
- Bei vielen Nahrungsmitteln ist kein genereller Schluss über ihre Rolle möglich. Experten empfehlen, ein Tagebuch zu führen, um mögliche individuelle Auslöser zu entdecken. Zuerst wird eine sogenannte Eliminationsdiät durchgeführt. Sie besteht aus Lebensmitteln, die mit großer Wahrscheinlichkeit nicht als Auslöser von Migränekopfschmerzen in Frage kommen. Danach werden schrittweise mögliche migräneauslösende Produkte in den Speiseplan integriert, und das Befinden dazu wird notiert.
- Magnesium kann die Beschwerden im Rahmen einer Migräne erleichtern.
- Die American Academy of Neurology und die Amerikanische Kopfschmerzgesellschaft (American Headache Society) haben Vitamin B2 als möglicherweise effektiv in der Vorbeugung einer Migräne beschrieben.
- Eine folsäurereiche Kost (mit viel grünem Blattgemüse, Weizenkeimen, Hülsenfrüchten, Nüssen) ist empfohlen, um die Frequenz und Schwere von Attacken zu reduzieren.
Mag. Martin Schiller
Quellen:
Bunner AE, Agarwal U, Gonzales JF et al., Nutrition intervention for migraine: a randomized crossover trial. J Headache Pain 2014; 15:69
Holland S, Silberstein SD, Freitag F et al., Evidence-based guideline update: NSAIDs and other complementary treatments for episodic migraine prevention in adults: report of the Quality Standards Subcommittee of the American Academy of Neurology and the American Headache Society. Neurology 2012; 78(17):1346–53
Bic Z, Blix GG, Hopp HP et al., The influence of a low-fat diet on incidence and severity of migraine headaches. J Womens Health Gend Based Med 1999; 8(5):623–30
Ferrara LA, Pacioni D, Di Fronzo V et al., Low-lipid diet reduces frequency and severity of acute migraine attacks. Nutr Metab Cardiovasc Dis 2015; 25(4):370–5
Nazari F, Eghbali M, Migraine and its relationship with dietary habits in women. Iran J Nurs Midwifery Res 2012; 17(2 Suppl 1):S65–S71
Gazerani P, Migraine and Diet. Nutrients 2020; 12:1658. DOI:10.3390/nu12061658
Hindiyeh NA, Zhang N, Farrar M et al., The Role of Diet and Nutrition in Migraine Triggers and Treatment: A Systematic Literature Review. Headache 2020; 60(7):1300–16
Abu-Salameh I, Plakht Y, Ifergane G, Migraine exacerbation during Ramadan fasting. J Headache Pain 2010; 11:513–7