(K)ein Rezept gegen die Harninkontinenz?
Physiologie in aller Kürze
Etwa 300-mal pro Tag passiert die gesamte Blutmenge die beiden Nieren, die dabei in 24 Stunden rund 180 l Primärharn produzieren, der in einem zweiten Schritt auf rund 1 Hundertstel der ursprünglichen Menge, nämlich auf täglich 1,8 l, konzentriert wird. Dieser Endharn verbleibt zwischenzeitlich in der Harnblase. Sie wird unter Beteiligung zahlreicher willentlicher und reflektorischer Muskeln mehrmals täglich entleert. An der Entleerung wirkt die glatte Muskulatur der Außenwand der Blase mit, die sich autonom kontrahiert, worauf der Blaseninhalt, unterstützt von der willkürlich steuerbaren Bauch- und Beckenmuskulatur, den Körper verlässt.
Mit zunehmenden Harnvolumen nimmt übrigens der Tonus der glattmuskulären Blasenwand ab und erleichtert die Speicherung. Harndrang tritt bei Erwachsenen in der Regel ab einem Füllvolumen von 200– 500 ml auf. Erreicht der Blaseninhalt dieses Volumen, so verspürt man den dringenden Wunsch nach der Entleerung der Harnblase.
Die Steuerung des gesamten Vorganges der Harnbildung, Harnsammlung und Harnentleerung ist fein abgestimmt, reift im Kleinkindesalter zur Perfektion und wird mit zunehmenden Alter störanfällig.
Pharmakologische Mechanismen und Medikamente – eine Auswahl
Eine pharmakologisch effektive Intervention bei Inkontinenz ist anspruchsvoll. So muss sich während der Phase der Harnentleerung die glatte Muskulatur in der Blasenwand kontrahieren, der Sphinkter am Blasenausgang aber gleichzeitig relaxieren. Die physiologisch ausbalancierte Steuerung dieser Vorgänge erfolgt im Wesentlichen über den Sympathikus-Parasympathikus-Tonus.
Eine bedeutende Rolle spielen dabei die Parasympatholytika, synonym auch als M-Cholinorezeptor-Antagonisten, Anticholinergika beziehungsweise Muskarin- Antagonisten bezeichnet. Sie blockieren kompetitiv die acetylcholinvermittelte Erregungsübertragung an M-Cholinorezeptoren und führen generell zu einer Erschlaffung der glatten Muskulatur im Bereich der Bronchien, des Gastrointestinaltraktes, der Gallenwege der Ureteren und der Harnblase. Die Bezeichnung neurotrop-muskulotrope Spasmolytika signalisiert die sich ergebenden Anwendungsbereiche.
Belastungsinkontinenz
Bei dieser Form der Blasenschwäche kommt es zum Harnabgang unter körperlicher Belastung, wenn zum Beispiel durch Husten der damit plötzlich steigende Druck in der Blase die Schließkraft des Sphinkters überwindet. Oft liegt die Ursache in einer Schwäche der Beckenbodenmuskulatur.
Zur medikamentösen Therapie der Belastungsinkontinenz ist ein Noradrenalin-Serotonin-Reuptake-Inhibitor mit dem Namen Duloxetin (Yentreve®) in Österreich zwar im Handel, allerdings ohne Kassenfreiheit. Im psychiatrischen Anwendungsbereich ist sie hingegen für zahlreiche Duloxetin- Generika gegeben. Frauen in der Menopause können lokal applizierbare Estrogene verwenden, welche die α-Rezeptoren im Urethra-Epithel sensibilisieren und wie die α-Agonisten den Harnröhrentonus erhöhen.
Dranginkontinenz
Sowohl Beckenbodentraining als auch die Pharmakotherapie haben einen hohen Stellenwert in der Behandlung der Dranginkontinenz. In der Therapie werden hauptsächlich Parasympatholytika verwendet. Sie führen zur Erschlaffung der Blasenmuskulatur, senken die Zahl der Drang- und Inkontinenzepisoden sowie die tägliche Miktionsfrequenz.
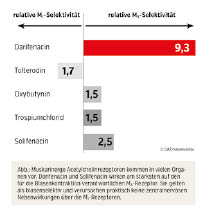
Dabei unterscheiden sich die verfügbaren Anticholinergika respektive Antimuskarinika in ihrer Selektivität gegenüber der in der glatten Muskulatur der Blase vorkommenden M3-Rezeptoren als unselektive oder selektive Anticholinergika (siehe Abbildung).
- Unselektive Anticholinergika: Dazu zählen Fesoterodin (Toviaz®), Trospiumchlorid (Inkontan®, Spasmolyt®, Urivesc®), Tolterodin (Detrusitol®, Santizor®) sowie die direkt zusätzlich muskulotrop spasmolytisch wirksamen Anticholinergika Oxybutynin (Ditropan®, Detrusan®, Kentera®), bei denen die typischen peripheren Nebenwirkungen auftreten können: Mundtrockenheit, reduziertes Schwitzen, Hautrötung, Wärmestau, gastrointestinale Störungen und Mydriasis. Kontraindiziert sind die anticholinergwirkenden Substanzen bei Motilitätsstörungen des Gastrointestinaltraktes, Engwinkelglaukom, Miktionsstörungen, Leberinsuffizienz und bei Myasthenia gravis. Besondere Beachtung ist der Liquorgängigkeit sowie der Affinität der unselektiven Anticholinergika zu zentralen M1-Rezeptoren zu schenken. Sie löst zentralnervöse Störungen wie Müdigkeit, Schwindel, Tremor und kognitive Beeinträchtigungen aus. Oxybutynin verfügt außerdem über eine weitere Wirkkomponente, nämlich die direkte Krampflösung der glatten Muskulatur durch Hemmung der L-Typ-Ca2+-Kanäle. Klinisch dürfte die Wirksamkeit aller Präparate jedoch vergleichbar sein.
- Selektive Anticholinergika: Sie interagieren mit den für die Wirkung an der Blasenwand wichtigen M3-Rezeptoren. Zu nennen sind die beiden anticholinergen Substanzen Darifenacin (Emselex® n.l.) und vor allem Solifenacin (Belmacina® Vesicare®, Vesisol®).
- β3-Adrenorezeptoragonisten: Bisher gibt es nur einen einzigen Gruppenvertreter. Mirabegron (Betmiga®), stimuliert den Sympathikustonus über den in der Harnblase lokalisierten β3- Rezeptorsubtyp und aktiviert eine Spasmolyse der glatten Muskulatur, wodurch sich das Harnspeichervolumen erhöht, die Miktionsrate reduziert und die Anzahl der Inkontinenzphasen verringert. Betmiga® ist als Retardformulierung im Handel und soll die Dranginkontinenz bei Personen bessern, die auf Anticholinergika nicht ansprechen beziehungsweise darauf unverträglich reagieren. Unter den Nebenwirkungen finden sich Harnwegsinfekte, Tachykardie, Palpitation, Vorhofflimmern, Dyspepsie, Gastritis, Urtikaria und Hypertonie. Kontraindiziert ist Mirabegron bei starken Nieren- und Leberfunktionsstörungen sowie bei Personen mit schwerer, nicht behandelter Hypertonie.
Das Demenzrisiko von Anticholinergika
In einer alternden Bevölkerung treten Demenzen und Inkontinenzerscheinungen häufig parallel auf. Werden beide behandelt, so sollte die Medikation hinsichtlich der Wechselwirkungen aufeinander abgestimmt sein. Zum Beispiel hat man unter Oxybutynin Verschlechterungen der Kognitivität beobachtet, was unter Tolterodin und Fesoterodin nicht der Fall war. Wegen der hohen Affinität zu den M3-Rezeptoren könnte man in solchen Fällen auch auf Solifenacin ausweichen. Trospiumchlorid findet sich wegen seiner quartären Ammoniumstruktur nur in geringen Spuren im ZNS. Zur Verbesserung der Verträglichkeit tragen die Retardierung der Trospiumchlorid-Präparate bei, weil sie helfen, Wirkstoffspitzen zu vermeiden.
Vor allem ältere Patienten sind aufgrund von Begleiterkrankungen und entsprechenden Arzneimitteleinnahmen anfällig für Interaktionen, sodass die Verordnung von neurotropen Spasmolytika sorgfältig abzuwägen ist.
- Die anticholinerge Wirkung von Antiparkinsonmitteln, Antihistaminika, Neuroleptika und trizyklischen Antidepressiva wird erhöht,
- die tachykarde Wirkung von Sympathomimetika verstärkt,
- und die Effekte gastrointestinaler Prokinetika werden abgeschwächt.
Umgekehrt können Arzneimittel, die Harnretention und Detrusorkontraktion induzieren, die urologische Wirkung der Anticholinergika abschwächen, andere wiederum diese erhöhen. Nur Trospiumchlorid wird unverändert renal ausgeschieden und gilt damit als mögliche Alternative bei Arzneimittelinteraktionen.