Adhärenz zu Lebensstilempfehlungen bei Menschen mit Diabetes mellitus: Trends über 5 Jahre und Vergleich mit der österreichischen Allgemeinbevölkerung
| Dorner TE, Lackinger C, Haider S, Stein KV, Lifestyle Parameters in Patients with Diabetes Mellitus and in the General Adult Population-Trends over Five Years: Results of the Austrian National Health Interview Series. Int J Environ Res Public Health 2021 Sep 21; 18(18): 9910 |
In den Leitlinien zum Management von Typ-2-Diabetes mellitus herrscht großer Konsensus darüber, dass Lebensstilmaßnahmen zu den Schlüsselfaktoren im Management der Erkrankung gehören. Lebensstiloptimierung dient der glykämischen Kontrolle, aber auch der Prävention von Diabeteskomplikationen und Folgeerkrankungen wie Herz-Kreislauf-Erkrankungen. Zu den empfohlenen Lebensstiländerungen bei Typ-2-Diabetes gehören Ernährungsoptimierung, körperliche Aktivität bzw. körperliches Training, Stressreduktion, Verringerung des Alkoholkonsums und Zigarettenabstinenz. Diese Lebensstiländerungen sind gleichzeitig auch in der primären Prävention von Typ-2-Diabetes effektiv, können also einer Entstehung der Krankheit bei Gesunden entgegenwirken und werden unter anderem deshalb auch der gesunden erwachsenen Allgemeinbevölkerung empfohlen. Die Adhärenz bei solchen Lebensstiländerungen, wenn überhaupt bekannt, ist jedoch oft gering.
Lebensstilempfehlungen
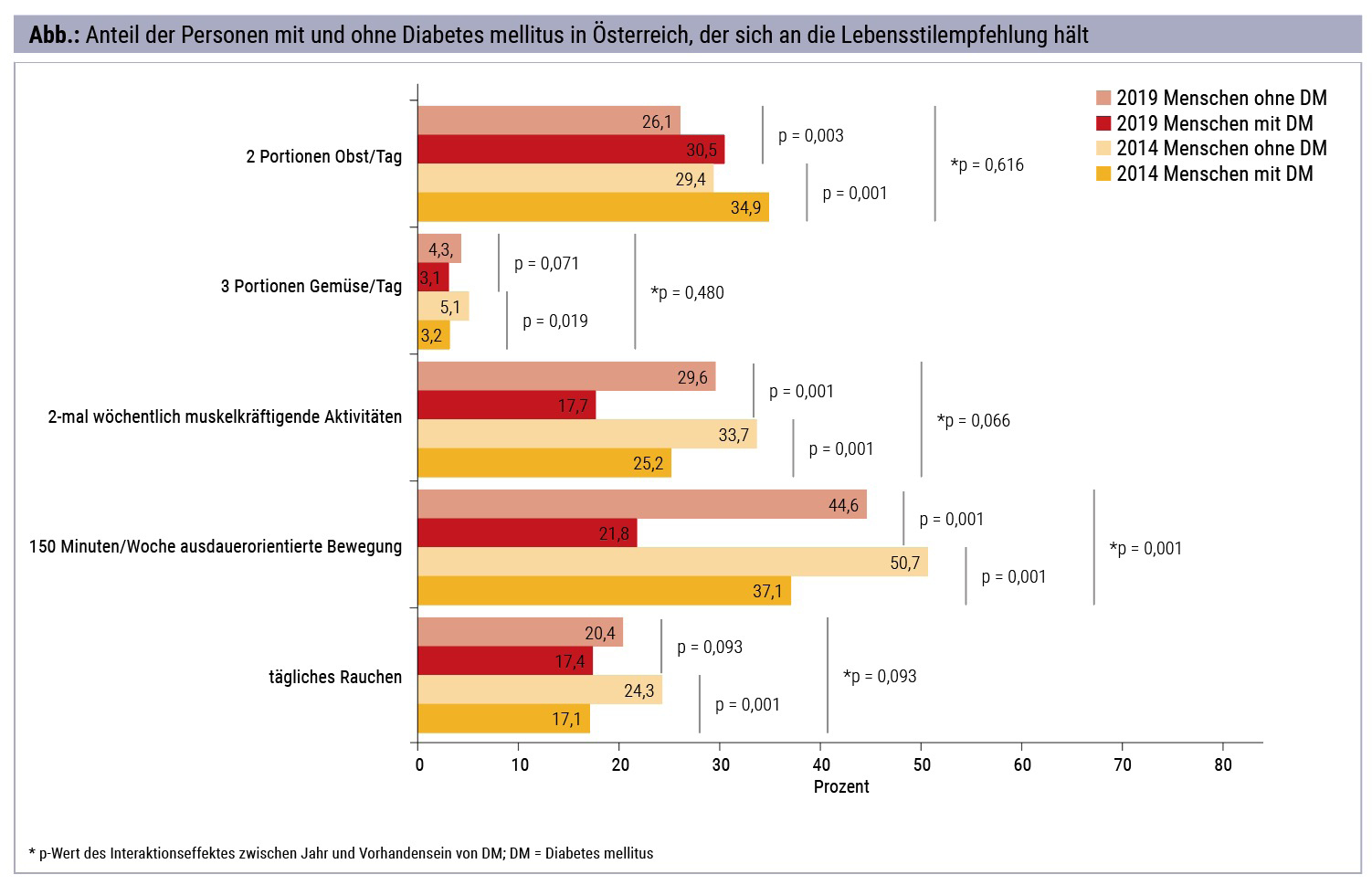
In einer Analyse der österreichischen Gesundheitsbefragungen der Jahre 2014 und 2019 von Statistik Austria mit Stichproben von jeweils mehr als 15.000 Personen wurde untersucht, wie groß der Anteil der Personen mit Diabetes mellitus (jeweils etwa 600 Personen) ist, der sich an die Lebensstilempfehlungen hält, und wie sich dieser Anteil in den letzten Jahren verändert hat. Eine Unterscheidung zwischen Typ-1- und Typ-2-Diabetes ist dabei nicht möglich. Folgende Lebensstilparameter wurden genauer betrachtet:
- Rauchverhalten: Anteil der Personen, die täglich mindestens eine Zigarette rauchen
- Bewegungsverhalten: Anteil der Personen, welche die ausdauerorientierten Bewegungsempfehlungen und die Empfehlungen für muskelkräftigende Aktivität erfüllen:
- ausdauerorientierte Empfehlungen: Bewegung von mindestens 150 Minuten pro Woche mit mittlerer oder höherer Intensität (Radfahren, sportliche Betätigung, Fitness- oder körperlich aktive Freizeitaktivitäten)
- muskelkräftigende Aktivitäten: mindestens zweimal wöchentlich Krafttraining oder Kräftigungsübungen mit Gewichten, mit Gymnastikbändern oder mit dem eigenen Körpergewicht wie Kniebeugen, Liegestütze und Sit-ups
- Ernährungsverhalten: Anteil der Personen, welche die Empfehlungen für Gemüse und Obst erfüllen
- Gemüse: mindestens 3 Portionen pro Tag
- Obst: mindestens 2 Portionen pro Tag
Geringer Anteil hält sich an Empfehlungen
Die Ergebnisse dieser Analyse zeigen, dass etwa ein Sechstel der Menschen mit Diabetes mellitus täglich raucht. Der Großteil (etwa vier Fünftel) erfüllt die Empfehlungen für ausdauerorientierte Bewegung nicht, und ein noch größerer Anteil erfüllt die Empfehlungen für muskelkräftigende Aktivität nicht. Weiters kommen mehr als zwei Drittel nicht auf die mindestens empfohlenen zwei Portionen Obst pro Tag, und kaum jemand kommt auf die mindestens empfohlenen 3 Portionen Gemüse pro Tag. Im Vergleich zu den Menschen ohne Diabetes mellitus rauchen Menschen mit Diabetes mellitus signifikant weniger oft, erfüllen weniger oft die Bewegungsempfehlungen für ausdauerorientierte Bewegung und muskelkräftigende Aktivität, erfüllen weniger oft die Empfehlungen für Gemüsekonsum, dafür aber öfter die Empfehlungen für Obstkonsum. Sehr auffällig ist zudem, dass sich bei Menschen ohne und Menschen mit Diabetes mellitus der Anteil der Personen, der die Bewegungsempfehlungen erfüllt, von 2014 auf 2019 sehr deutlich reduziert hat, sowohl für muskelkräftigende Aktivitäten als auch – und insbesondere – für ausdauerorientierte Bewegung. Der Anteil der Menschen mit Diabetes mellitus, der die ausdauerorientierten Bewegungsempfehlungen erfüllt, hat sich noch deutlicher reduziert, als das in der Allgemeinbevölkerung ohne Diabetes mellitus der Fall war, diesbezüglich gab es einen signifikanten Interaktionseffekt (Abb.).
Unterschiede bei Menschen mit und ohne Diabetes mellitus
In Regressionsanalysen zeigte sich, dass bei gegebenem Alter, Geschlecht, sozioökonomischem Status und Vorhandensein weiterer chronischer Krankheiten Menschen mit Diabetes mellitus etwa gleich häufig täglich rauchten wie Menschen ohne Diabetes mellitus, mit einer Odds Ratio (95%-KI) von 1,09 (0,94–1,26). Allerdings erreichten Menschen mit Diabetes mellitus deutlich häufiger die Bewegungsempfehlungen nicht: Bei ausdauerorientierter Bewegung war die Odds Ratio 1,38 (1,23–1,54); bei muskelkräftigenden Aktivitäten 1,27 (1,12–1,44). Die Empfehlung, mindestens zwei Portionen täglich Obst zu konsumieren, wurde von Personen mit Diabetes mellitus häufiger umgesetzt als von Menschen ohne Diabetes mellitus: 0,84 (0,75–0,94); und bei der Empfehlung, mindestens zwei Portionen Gemüse zu konsumieren, gab es keine signifikanten Unterschiede: 0,93 (0,63–1,24).
Implikationen für die Versorgung
Mögliche Ansätze für die Behandlung von Menschen mit Diabetes mellitus sind:
- integrierte Versorgung: Die Versorgung von Menschen mit Diabetes mellitus ist komplex und muss bei Bedarf Raucherentwöhnung, Ernährungsoptimierung oder Etablierung von körperlichem Training beinhalten. Dazu braucht es häufig Schnittstellen zu Stakeholdern, die üblicherweise nicht im medizinischen Versorgungsbereich sind (z. B. Sportvereine). Hindernisse, die einem gesunden Lebensstil im Wege stehen, liegen zudem häufig nicht im fehlenden Wissen oder Wollen der Patienten, sondern im psychischen oder sozialen Bereich. Integrierte Versorgung bezieht die psychischen und sozialen Bedürfnisse der Patienten mit ein.
- Gesundheitskompetenz: Selbstmanagement, insbesondere im Sinne eines gesunden Lebensstils, ist ein wichtiges Tool in der Behandlung von Menschen mit Diabetes mellitus. Dazu braucht es entsprechendes Gesundheitswissen sowie die Fähigkeiten und Fertigkeiten, dieses auch entsprechend anwenden zu können. Empowerment zielt darauf ab, dass Menschen mit Diabetes mellitus Manager ihrer eigenen Gesundheit werden können. Dazu braucht es aber andererseits eine Kultur im Gesundheitssystem, Patienten auch als gleichwertige, auf Augenhöhe kommunizierende Teamplayer anzuerkennen.
- Gesundheitsförderung und Prävention: Auch in der Allgemeinbevölkerung müssten mehr Anstrengungen für einen gesunden Lebensstil unternommen werden, der Anteil der Raucher in der Allgemeinbevölkerung gehört reduziert, und der Anteil der Personen, welche die Bewegungs- und Ernährungsempfehlungen erfüllt, muss gesteigert werden. Damit kann im Sinne der Primärprävention das Risiko für Typ-2-Diabetes mellitus reduziert und gleichzeitig die Gesundheit – unabhängig vom Vorhandensein möglicher Erkrankungen – erhöht werden.
| Thomas E. Dorner ist Ärztlicher Leiter des Gesundheitszentrums Resilienzpark Sitzenberg (Niederösterreich) der Versicherungsanstalt öffentlich Bediensteter, Eisenbahnen und Bergbau (BVAEB) mit Schwerpunkt Gesundheitsförderung und Prävention. Er leitet das dort ansässige Karl Landsteiner Institut für Gesundheitsförderungsforschung. Seit 2012 ist er Präsident der Österreichischen Gesellschaft für Public Health. Habilitiert ist er an der Medizinischen Universität Graz und war bis 2021 Assoziierter Professor an der Abteilung für Sozial- und Präventivmedizin im Zentrum für Public Health an der Medizinischen UniversitätWien, wo er die Unit Lifestyle & Prevention aufbaute und leitete. Zu seinen Forschungsschwerpunkten gehören Gesundheitsförderungsforschung, Versorgungsforschung, soziale Gesundheitsdeterminanten, Gesundheitswirkungen durch Lebensstil und soziale Aspekte bei chronischen Erkrankungen. |