Univ.-Prof. emer. Dr. Georg Stingl
Universitätsklinik für Dermatologie, Medizinische Universität Wien
Entzündliche Hautveränderungen sind nicht immer harmlos – in seltenen Fällen können sie Ausdruck einer malignen Grunderkrankung sein. Prof. Georg Stingl (MedUni Wien) erläutert im Interview mit IM FOKUS, wie sich maligne Entzündungen klinisch äußern, welche Paraneoplasien typisch sind und wann Ärzt:innen hellhörig werden sollten.
IM FOKUS: Herr Professor Stingl, welche entzündlichen Hautmanifestationen gelten als klassische „Maskeraden“ einer malignen Erkrankung – also Entzündungsbilder, hinter denen sich direkt ein Neoplasma verbirgt?
Prof. Stingl: Ein typisches Beispiel für eine maligne Erkrankung, die sich als Entzündung an der Haut manifestiert, ist das kutane T-Zell-Lymphom. Die häufigste Form ist die Mycosis fungoides (MF; Abb. a), eine weitere wichtige Variante das Sézary-Syndrom (SS). Während sich die MF meist als rundliche, teils langsam, teils rasch progrediente Plaques unterschiedlicher Lokalisation – einem Ekzem ähnelnd – äußert, ist das SS durch eine Erythrodermie charakterisiert – hier könnte man zunächst auch an eine besonders aktiv verlaufende Psoriasis oder atopische Dermatitis denken. Hautbiopsie, Blutbild und Immunstatus bestätigen letztlich eindeutig: Es handelt sich um eine maligne Entzündung.
„Das kutane T-Zell-Lymphom sieht im Frühstadium einem Ekzem oft zum Verwechseln ähnlich – erst die Biopsie und die darauf erfolgenden (immun)histologischen und molekularbiologischen Untersuchungen bringen Gewissheit, dass es sich in Wahrheit um eine maligne Entzündung handelt.“
Eine Erkrankung, die bei Nichterkennen dramatische Folgen für Patient:innen hat, ist das Carcinoma erysipeloides (Abb. b). Diese seltene Form der Hautmetastasierung zeigt sich klinisch wie ein Erysipel (Rotlauf), meist einseitig an der Brust. Bestehen zusätzlich Krankheitsgefühl und Fieber, handelt es sich in der Regel tatsächlich um ein Erysipel, das unter Antibiotikatherapie abheilt. Bleiben diese Symptome jedoch aus, bessert sich die Rötung trotz Antibiotika nicht, und findet sich in der Anamnese ein exzidiertes Mammakarzinom, sollte man als Ärzt:in aufmerksam werden. Beim Carcinoma erysipeloides handelt es sich also um eine besondere Variante des Mammakarzinoms, bei der einzelne Tumorzellen im Verlauf der Erkrankung Entzündungsmediatoren wie IL-1 und IL-6 produzieren. Dadurch entsteht ein stark entzündliches Hautbild, das klinisch an ein Erysipel erinnert. Histologisch zeigen sich die Tumorzellen typischerweise wie im Gänsemarsch angeordnet und färben sich deutlich positiv für Entzündungsmediatoren. Therapeutisch wird die Erkrankung wie ein Mammakarzinom behandelt.
„Wenn das klinische Bild zunächst an ein Ekzem oder eine Infektion erinnert, aber kein Ansprechen auf eine vermeintlich kausale Therapie eintritt, sollten Ärzt:innen die Möglichkeit maligner Ursachen mitbedenken.“
Als letztes Beispiel möchte ich noch den Morbus Paget erwähnen. Es handelt sich um ein in Körperregionen mit apokrinen Drüsen (Mamilla, genitokrural/perianal) auftretendes Adenokarzinom. Man spricht daher von einem mammären oder extramammären M. Paget (Abb. c, d). Beim mammären M. Paget treten Rötung, Juckreiz und Verkrustung an der Brust meist einseitig auf und erinnern stark an ein Ekzem. Eine Lokaltherapie mit Kortison bringt keine Abheilung. Besonders häufig fehldiagnostiziert wird die extramammäre Paget-Erkrankung, denn bei juckenden, schuppenden Hautveränderungen in den Hautfalten denken viele Ärzt:innen primär an einen Pilz. Die Patient:innen werden zunächst mit einer antimykotisch wirkenden Salbe, ggf. in Kombination mit einem Kortikosteroid, behandelt. Spricht die Behandlung nicht an oder vergrößert sich die betroffene Stelle sogar, sollte ein Morbus Paget in Betracht gezogen werden.
Zusammenfassend gilt: Auch wenn das klinische Bild zunächst an ein Ekzem oder eine Infektion erinnert, sollten Ärzt:innen stets die Möglichkeit seltener maligner Ursachen mitbedenken.
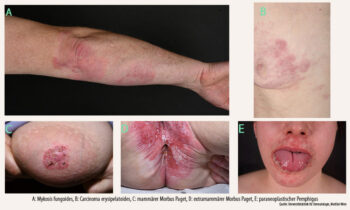
Abb.: Entzündliche Hautveränderungen als Ausdruck einer malignen Grunderkrankung. (a) Mykosis fungoides, (b) Carcinoma erysipelatoides, (c) mammärer Morbus Paget, (d) extramammärer Morbus Paget, (e) paraneoplastischer Pemphigus
Manchmal ist die Haut nicht direkt vom Tumor betroffen, sondern zeigt indirekt Zeichen der Grunderkrankung – man spricht dann von paraneoplastischen Syndromen. Welche klinischen Bilder sind hier besonders relevant, und welche Tumoren stehen im Vordergrund?
Theoretisch können paraneoplastische Erkrankungen mit jedem Tumor assoziiert sein; in der Praxis treten jedoch bestimmte Paraneoplasien bevorzugt in Zusammenhang mit spezifischen Tumorarten auf. Ihre Entstehung beruht im Wesentlichen entweder auf molekularer Mimikry oder auf der Produktion entzündungsfördernder Substanzen durch den Tumor. Als obligate Paraneoplasien bezeichnet man Hautveränderungen, die mit hoher Wahrscheinlichkeit (> 80 %) auf das Vorliegen eines malignen Tumors hinweisen. Im Folgenden möchte ich 4 Beispiele dafür nennen.
Erstens: das klinisch eindrucksvolle Krankheitsbild Erythema gyratum repens. Die Haut der betroffenen Patient:innen sieht aus, als wären Schlangen darauf gemalt. Die Krankheit ist extrem selten, aber ganz besonders häufig mit malignen Neoplasmen verbunden, sodass eine Tumorsuche Pflicht ist. Erythema gyratum repens wurde v. a. in Zusammenhang mit Lungen-, Eierstock- und Brustkrebs, aber auch mit bestimmten Leukämien beschrieben.
„Das Erythema gyratum repens ist zwar extrem selten, aber fast immer mit einer malignen Neoplasie vergesellschaftet – eine Tumorsuche ist daher obligatorisch.“
Eine weitere paraneoplastische Hauterkrankung, die nahezu immer in Verbindung mit einem Karzinom auftritt, ist das Bazex-Syndrom. Die Erkrankung äußert sich in Form von schuppenden, psoriasisähnlichen Läsionen, die typischerweise symmetrisch an den Akren, v. a. den Händen und Füßen, auftreten. Sie wird häufig mit einem Ekzem oder einer Psoriasis verwechselt, und nur selten wird die richtige Diagnose gestellt.
In besonderer Erinnerung geblieben ist mir der Fall während meiner Ausbildung einer älteren Frau mit einem nekrolytisch migratorischen Erythem (NME). Diese Paraneoplasie geht typischerweise mit einem Glukagonom – einem hormonproduzierenden Pankreaskarzinom – einher. Sie wurde aber auch bei anderen Krebsformen und sogar bei nichtmalignen Erkrankungen beschrieben, weshalb der alternativ verwendete Begriff „Glukagonom-Syndrom“ vermieden werden sollte. Die Patientin kam in die Ambulanz mit einem schuppigen roten Ausschlag um den Mund sowie im Genital- und Perianalbereich. Nachdem sich die zunächst vermutete Diagnose einer durch Zinkmangel bedingten Acrodermatitis enteropathica nicht bestätigte – die Zinkspiegel waren normal –, begann das große Rätselraten. Schließlich stießen wir auf Berichte eines pankreatischen Alpha-Zell-Tumors, der Glukagon überproduziert, wodurch es u. a. zu einer erhöhten Aminosäureoxidation und folglich einem übermäßigen Abbau von Aminosäuren kommt. Das betrifft auch bestimmte Proteinstrukturen in der Haut, daher der charakteristische Hautausschlag. Tatsächlich wurde bei unserer Patientin ein Pankreaskarzinom gefunden, an dem sie schließlich auch verstorben ist. Die Prognose ist in den meisten Fällen deshalb sehr schlecht, weil die Hälfte der Patient:innen zum Zeitpunkt der Diagnose eines Glukagonoms bereits Metastasen aufweist.
Mein viertes und letztes Beispiel: der paraneoplastische Pemphigus (Abb. e). Er gehört zur Gruppe der blasenbildenden Pemphiguserkrankungen, bei denen sich Autoantikörper gegen die eigenen Adhäsionsproteine der Haut- und Schleimhautzellen richten, und ist mit einem Tumor, oft einem Lymphom, assoziiert. Betroffene Patient:innen können schmerzhafte, polymorphe Hautläsionen am ganzen Körper aufweisen. Besonders schlimm ist der Befall der Mundschleimhaut, der das Kauen und Schlucken unmöglich machen kann. Auch die inneren Organe können betroffen sein: Eine der häufigsten und gefürchtetsten Komplikationen ist die Bronchiolitis obliterans.
Neben den obligaten paraneoplastischen Dermatosen gibt es Hauterkrankungen, die nicht zwingend, aber häufig mit Tumoren assoziiert sind. Können Sie hierfür ein Beispiel nennen?
Ein klassisches Beispiel ist die Dermatomyositis – eine gar nicht so seltene Krankheit, welche die Muskulatur, die Haut und innere Organe betrifft. Ungefähr 15 % der Dermatomyositiden sind als paraneoplastisches Syndrom mit Tumorerkrankungen assoziiert, wobei das eher bei Erwachsenen als bei Kindern und Jugendlichen mit Dermatomyositis der Fall ist. Typische damit assoziierte Tumoren finden sich im oberen Verdauungstrakt (Ösophagus, Magen), in der Lunge oder Prostata.
Welche diagnostischen Schritte empfehlen Sie, wenn bei entzündlichen Dermatosen ein paraneoplastischer Hintergrund vermutet wird?
Als Dermatolog:innen sind wir vor allem für die Einleitung weiterführender diagnostischer Maßnahmen verantwortlich, und die variieren natürlich je nach Krankheitsbild. Bei Verdacht auf einen paraneoplastischen Pemphigus wird beispielsweise nach Autoantikörpern im Hautgewebe und im Blut gesucht und eine Untersuchung des Respirationstrakts veranlasst, um zu schauen, ob die Bronchiolen befallen sind.
Erhärtet sich der Verdacht auf eine obligatorische Paraneoplasie, ist jedenfalls eine maximale Tumorsuche angezeigt. Die Dringlichkeit ist hier eine ganz andere als bei Hauterkrankungen – mit möglichem, aber nicht zwingend paraneoplastischem Hintergrund, bei dem man Tumormarker bestimmen und eine Bildgebung machen, aber nicht jedes Organ auf der Suche nach einem Tumor biopsieren wird.