UIM 01|2022 Themenheft Gendermedizin
Gender-Aspekte bei allergischer Rhinitis und Asthma
Allergien beginnen zumeist im Kindesalter, und bereits hier zeigt sich ein Geschlechtsunterschied. Diverse Untersuchungen zeigten, dass Buben häufiger sensibilisiert sind als Mädchen. Vor 15 Jahren untersuchten wir 465 Kinder zwischen 0 und 5 Jahren im Floridsdorfer Allergieambulatorium. Die Sensibilisierungsmuster auf inhalative Allergene unterschieden sich nicht wesentlich von denen erwachsener Patienten, sehr wohl aber die Geschlechtsverteilung. Zwei Drittel der sensibilisierten Kinder waren Buben. In einer kürzlich durchgeführten Untersuchung in unserem Haus fanden wir bei 203 untersuchten 0–4-Jährigen ein gegenteiliges Bild. Diesmal zeigten 25 % der Mädchen, jedoch nur 16 % der Buben zumindest einen positiven Test auf ein inhalatives Allergen. Allerdings waren die Buben in der Gruppe der 5–14-Jährigen mit 55 % deutlich öfter sensibilisiert als die Mädchen (44 %). Insgesamt wurden 885 Kinder zwischen 5 und 14 Jahren inkludiert. So ist nicht verwunderlich, dass Buben auch häufiger an allergischer Rhinitis leiden.
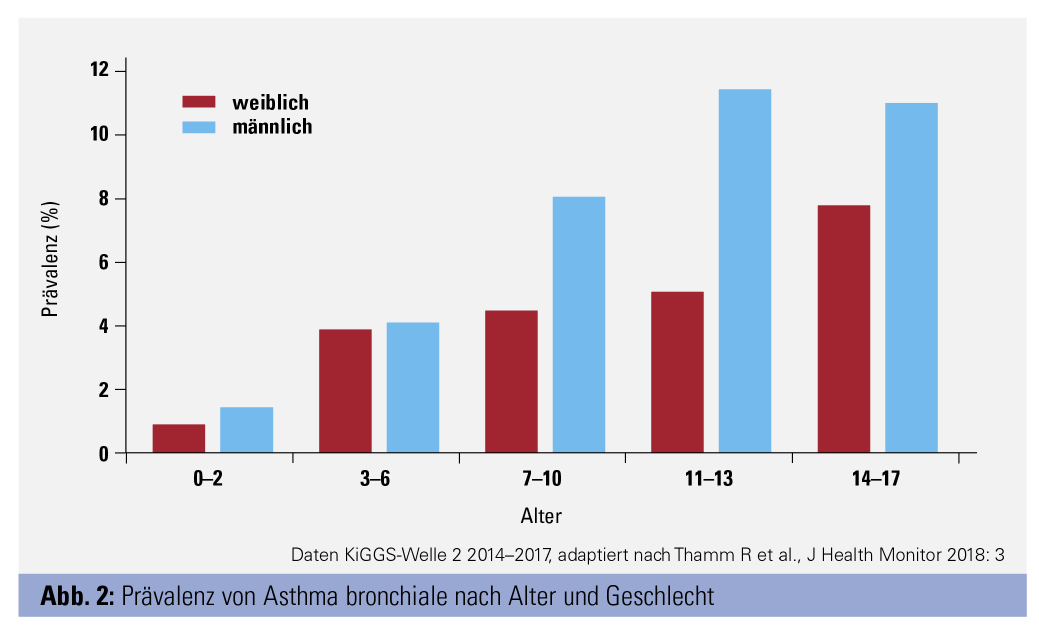
Mit der Pubertät ändert sich dieser Trend, und die Mädchen – oder jungen Damen – überholen die Buben. Dies wurde zuletzt von Mariona Pinart (Int Arch Allergy Immunol 2017; 172:224–35) in einer Metaanalyse aus 67 Studien bestätigt, die insgesamt 291.726 männliche und 301.781 weibliche Probanden vom Kindesalter bis zum Erwachsenenalter untersuchten. Hier litten die Buben unter 11 Jahren häufiger an allergischer Rhinitis (Verhältnis männlich/weiblich 1,21 : 1). In der Altersgruppe der 11- bis 17-Jährigen dominieren aber wieder die „Mädchen“ (Verhältnis männlich/weiblich 0,90 : 1). Andererseits zeigt eine rezente Untersuchung vom Robert Koch-Institut, dass sowohl allergische Rhinitis als auch Asthma bronchiale bei den männlichen Probanden häufiger auftritt (14.000 Probanden, 0–17 Jahre; Abb. 1 und 2).
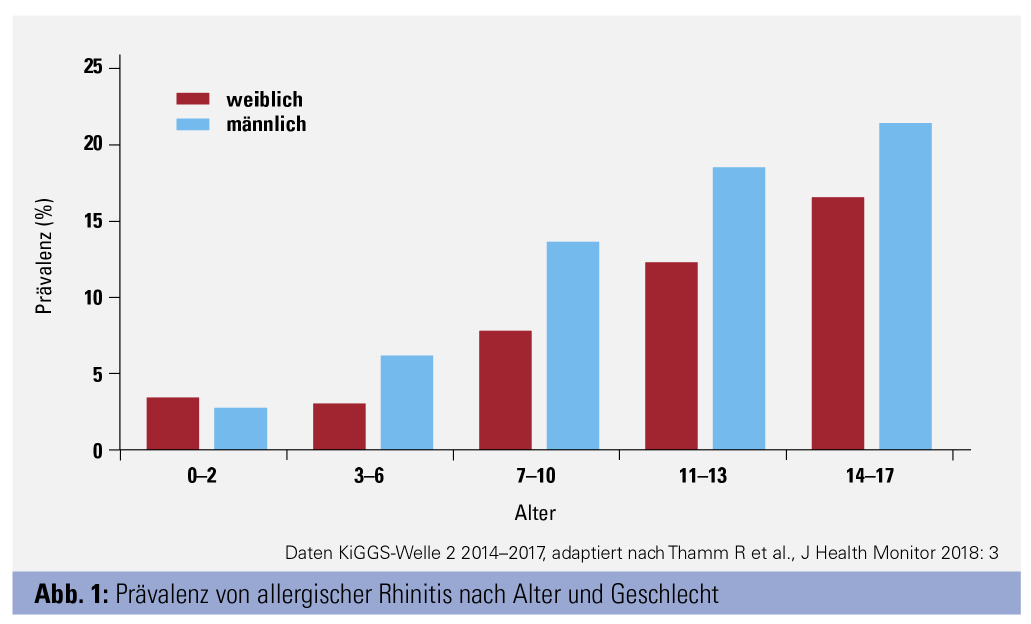
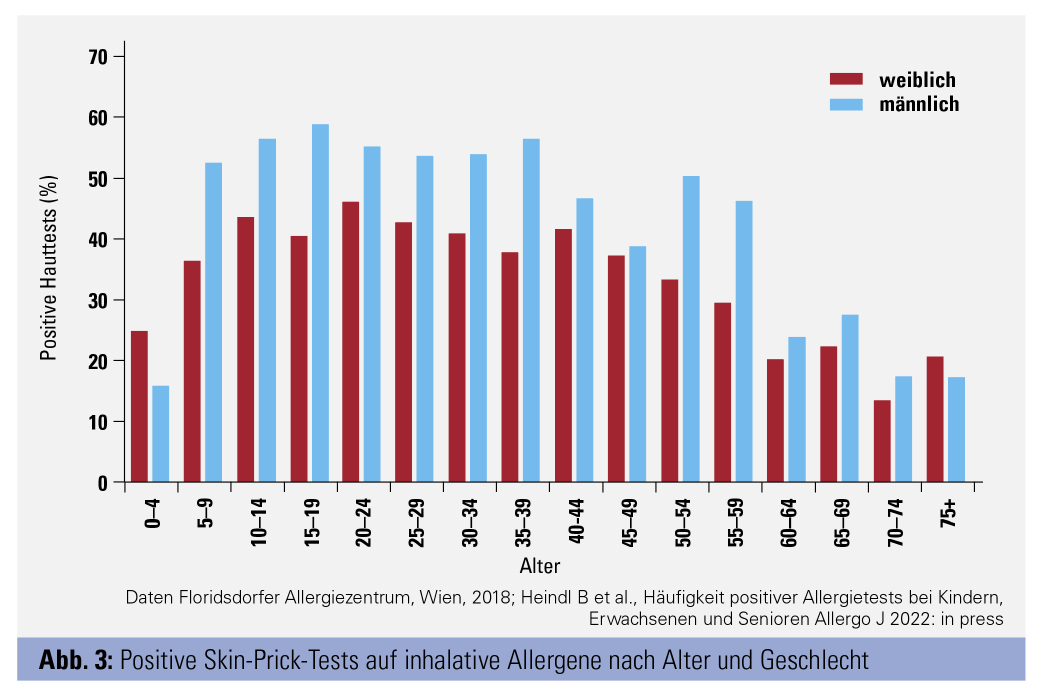
Interessant ist, dass in dieser Serienuntersuchung erwähnt wird, dass die Anzahl der männlichen Asthmatiker gegenüber der Ausgangsuntersuchung deutlich zunahm. In Pinarts Metaanalyse findet sich bei Erwachsenen bemerkenswerterweise kein Geschlechtsunterschied in der Häufigkeit der allergischen Rhinitis. Das ist insofern interessant, als die Sensibilisierungsraten bei Erwachsenen in der LEAD-Studie und auch in unserer Untersuchung eine leichte männliche Dominanz zeigen (Abb. 3). Allerdings ist eine allergische Sensibilisierung von einer klinischen Allergie zu trennen, und möglicherweise spielen hier hormonelle Einflüsse, etwa das Testosteron, in der Entwicklung der klinischen Symptomatik eine Rolle.
 Ähnlich wie bei allergischer Rhinitis verhält es sich bei Asthma bronchiale: Buben leiden häufiger unter Asthma als die Mädchen. Von den unterschiedlichen Sensibilisierungen haben wir schon gesprochen, möglicherweise spielen bei Buben auch die relativ zur Lungengröße kleineren Atemwege eine Rolle (Dysanapsis). Sobald Mädchen allerdings geschlechtsreif werden, steigt die Zahl der Asthmatikerinnen. Studien zeigten, dass eine frühe Menarche mit einem erhöhten Asthmarisiko assoziiert ist, wobei als „früh“ der Beginn der Menarche vor dem 12. Lebensjahr zu verstehen ist. Laut Statistik Austria 2019 beträgt die Allergieprävalenz 24,3 % bei Frauen und 21,3 % bei Männern, an allergischem Asthma leiden 4,1 % der Männer und 4,4 % der Frauen.
Ähnlich wie bei allergischer Rhinitis verhält es sich bei Asthma bronchiale: Buben leiden häufiger unter Asthma als die Mädchen. Von den unterschiedlichen Sensibilisierungen haben wir schon gesprochen, möglicherweise spielen bei Buben auch die relativ zur Lungengröße kleineren Atemwege eine Rolle (Dysanapsis). Sobald Mädchen allerdings geschlechtsreif werden, steigt die Zahl der Asthmatikerinnen. Studien zeigten, dass eine frühe Menarche mit einem erhöhten Asthmarisiko assoziiert ist, wobei als „früh“ der Beginn der Menarche vor dem 12. Lebensjahr zu verstehen ist. Laut Statistik Austria 2019 beträgt die Allergieprävalenz 24,3 % bei Frauen und 21,3 % bei Männern, an allergischem Asthma leiden 4,1 % der Männer und 4,4 % der Frauen.
Geschlechtsreife Asthmatikerinnen haben gegenüber Männern noch ein weiteres Handicap, zumal die bronchiale Hyperreaktivität zyklusabhängig ist. Bekannt ist sowohl ein signifikanter Anstieg um die Menstruation als auch um die Ovulation. Mehrere Studien belegen, dass schwere Asthmaanfälle um die Menstruation, aber auch um die Ovulation signifikant häufiger vorkommen. In Tierstudien konnte gezeigt werden, dass durch Stimulation der Östrogenrezeptoren die Typ-2-mediierte Atemwegsinflammation gesteigert, durch Aktivierung der Androgenrezeptoren aber inhibiert werden kann. Östrogen scheint für die vermehrte Symptomatik der Frauen verantwortlich zu sein, wogegen Testosteron antiallergisch und antiinflammatorisch wirkt. In einer englischen Studie konnte gezeigt werden, dass erhöhte freie Testosteronspiegel sowohl bei Frauen als auch bei Männern mit einer geringeren Asthmawahrscheinlichkeit verbunden sind, bei Damen zusätzlich die Hospitalisierungsrate senken und bei Männern den FEV1 und die FVC verbessern. Um bei geschlechtsreifen Asthmatikerinnen eine optimale Asthmakontrolle zu erzielen, ist es sinnvoll, auf die möglicherweise vermehrte Symptomatik während der Menstruation und Ovulation mit Erhöhung der Medikation zu reagieren. Über den therapeutischen Nutzen oraler Kontrazeptiva in der Asthmatherapie gibt es widersprüchliche Ergebnisse. In der Literatur wird sowohl die Abnahme als auch die Erhöhung der bronchialen Hyperreaktivität durch Kontrazeptiva beschrieben. Eine orale Kontrazeption kann zur Verbesserung von Asthma bronchiale und zur Reduktion von schweren Asthmaexazerbationen führen.
Die Effekte einer postmenopausalen Hormontherapie auf den Asthmaverlauf sind widersprüchlich. Zwei große Studien zeigten, dass die Etablierung einer postmenopausalen Hormontherapie Einfluss auf die Entwicklung von Asthma bronchiale hat. So zeigte die „Nurses Health Study“ aus dem Jahr 2004, dass sowohl eine Progesteron- als auch eine Östrogentherapie zu einer Verdoppelung des Asthmarisikos führten. Insbesondere trifft das für Frauen mit einem Body Mass Index unter 25 zu. Nach Absetzen der Hormontherapie bildet sich das Asthma aber wieder zurück. In einer französischen Studie konnte zwar eine erhöhte Asthmarate bei Patientinnen unter Östrogen- (Odds Ratio = 1,54), nicht aber unter Progesterontherapie gefunden werden. Interessanterweise sind Atopikerinnen neben Nichtraucherinnen mehr gefährdet, Asthma unter Östrogentherapie zu entwickeln. In einer rezenten US-amerikanischen Kohortenstudie an 353.173 postmenopausalen Frauen konnte sowohl für östrogenhaltige als auch für progesteronhaltige Hormonersatzpräparate eine asthmaprotektive Wirkung gezeigt werden, wobei der Effekt mit der Dauer der Hormonersatztherapie zunahm (Hazard Ratio = 0,71).