Wenn physische und digitale Gesundheitsprodukte verschmelzen
Der Markt für digitale Innovationen im Gesundheitsbereich wächst – und er wächst immer schneller. Diese Entwicklung wurde durch COVID-19 zwar nicht ausgelöst, aber noch einmal stark beschleunigt. Eine Umfrage unter Führungspersönlichkeiten aus Krankenhäusern, Rehabilitationszentren und anderen Therapie-/Pflegeeinrichtungen ergab, dass 60% aufgrund der Pandemie neue digitale Projekte initiiert und 42% bestehende Digitalisierungspläne beschleunigt haben.1 Während beispielsweise Apps zum Blutzuckermonitoring für viele Diabetespatienten bereits zum Alltag gehören, werden bald auch neue, auf künstlicher Intelligenz (KI) basierende Programme zur Diagnose oder Therapiewahl an Bedeutung gewinnen. Diese Programme können bei verschiedenen Aspekten einer Erkrankung von der Prävention bis zur Regeneration zur Anwendung kommen.
Die Unternehmensberatung Roland Berger befragte dazu 400 Expertinnen und Experten aus dem Gesundheitswesen und angrenzenden Branchen wie Versicherungen, Leistungserbringer (Krankenhäuser, niedergelassene Ärzte) und Pharma-/Medizintechnikfirmen zu verschiedenen möglichen Entwicklungen von physischen und digitalen Gesundheitsinnovationen. Auch ihre Einschätzungen zu den potenziellen Folgen für alle beteiligten Stakeholder und deren strategische Optionen wurden abgefragt. Zusätzlich wurden vertiefende Einzelgespräche mit Fachleuten aus den unterschiedlichen Bereichen geführt. Diese schätzten den Markt für digitale Gesundheitsleistungen in Europa bis 2026 auf 239 Mrd. Euro. Damit würden bis dahin etwa 12% der Ausgaben im Gesundheitsbereich auf digitale Leistungen entfallen.2
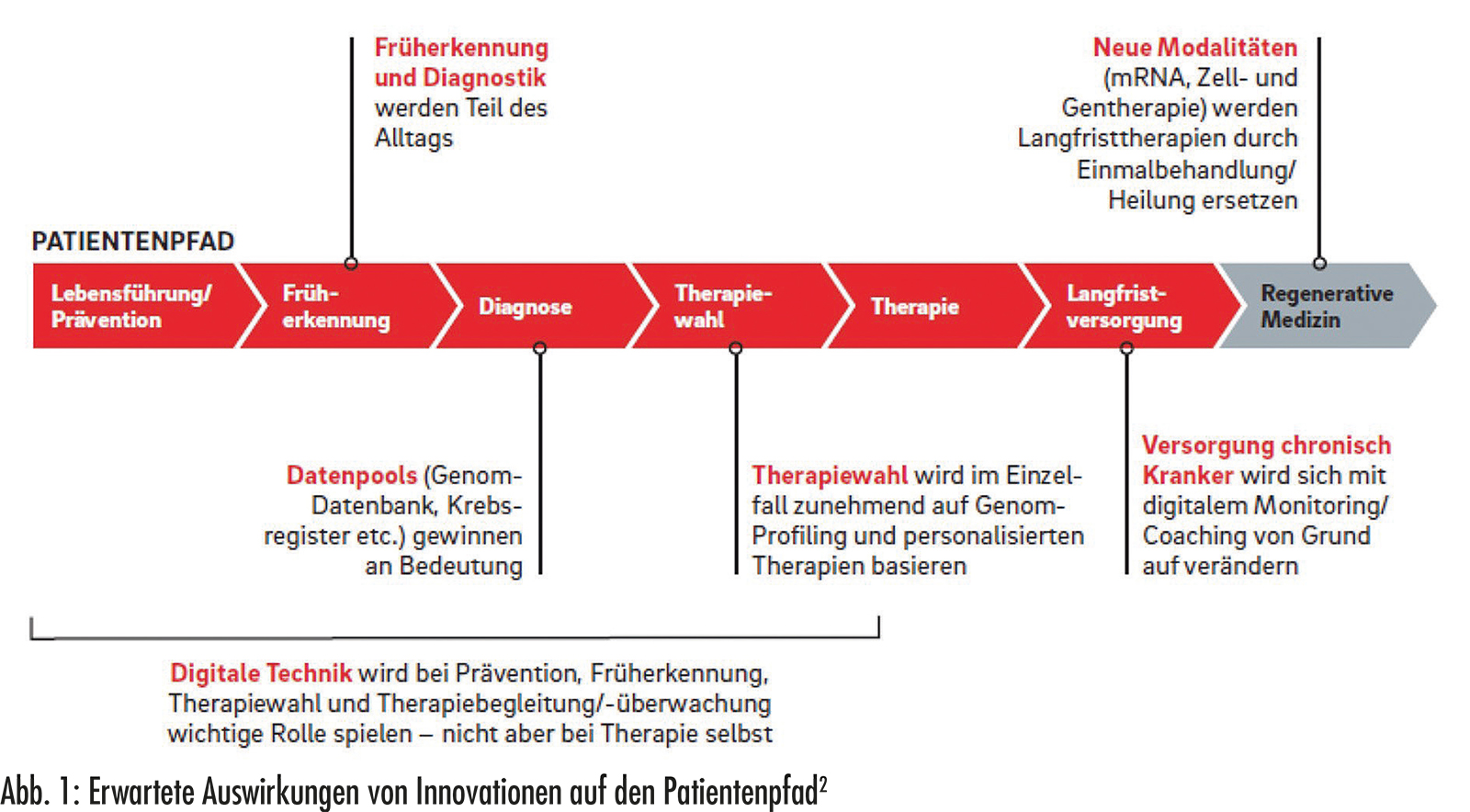
Auswirkungen auf den Patientenpfad
Um in diesem riesigen Markt agieren und auf seine dynamischen Entwicklungen reagieren zu können, ist es wichtig, die Bereiche der stärksten Veränderungen zu kennen. Die Experten der Roland-Berger-Umfrage gingen davon aus, dass die Auswirkungen digitaler Technik auf den Weg der Patienten durch das Gesundheitssystem vor allem in den Bereichen der Früherkennung, der Therapiewahl und der Versorgung chronisch Kranker zu beobachten sein werden, weniger bei der Therapie selbst (Abb. 1).2
Bei der digitalen Früherkennung werden zum einen Uhren, Pflaster und Armbänder mit Sensoren für kontinuierliche Messungen, also sogenannte Wearables, und zum anderen digitale Analysen von Flüssigbiopsien, bekannt z.B. von den Schnelltests für COVID-19, unterschieden. Da noch nicht klar ist, wer diese Leistungen langfristig vermitteln wird und an wen sich die Kunden bei Rückfragen wenden werden, eröffnen sich hier Chancen für Kostenträger, Leistungserbringer und privatwirtschaftliche Unternehmen im Gesundheitsmarkt, neue Kundenbeziehungen aufzubauen. Bei der Diagnose und Therapiewahl können KI-gestützte Analysen des genetischen, metabolomischen und mikrobiomischen Profils individualisierte Therapien ermöglichen, die jedoch gegen die Kosteneffizienz im Gesamtsystem abgewogen werden müssen. Auch hier gibt es noch offene Fragen, beispielsweise zur sich verändernden Rolle der Ärzte und zur Kontrolle der Algorithmen. Ärzte und Patienten werden außerdem lernen müssen, damit umzugehen, dass manchmal eine theoretisch mögliche Therapie aufgrund des genetischen Profils nicht geeignet ist. Chronisch Kranke können bei nötigen Verhaltensänderungen, auftretenden Fragen, Therapieadhärenz oder Dosierungsanpassungen ihrer Medikamente durch Apps unterstützt werden. Gleichzeitig wird sich das Feld der Therapie selbst dahingehend verändern, dass bei manchen Erkrankungen Innovationen wie Gentherapien eingesetzt werden können, bei denen nur mehr eine einzige Behandlung nötig sein wird.2
Medizinische Versorgung im Wandel
Es wird also erwartet, dass sich die medizinische Versorgung allgemein in Zukunft von der Behandlung akuter oder chronischer Erkrankungen in Richtung regenerative Medizin verschiebt, d.h. hin zur funktionellen Wiederherstellung von beschädigten Zellen, Geweben oder Organen (Abb. 2).2
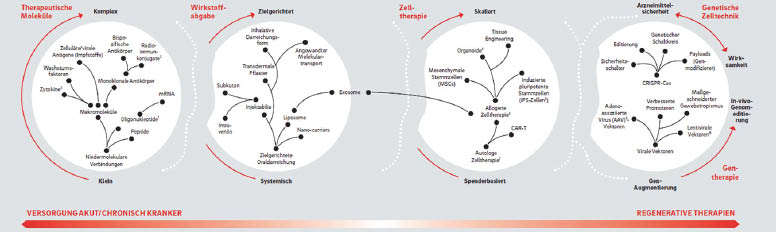
Abb. 2: Physische Innovationslandschaft bei Pharmazeutika2
Diese Fortschritte beruhen vorwiegend auf physischen Innovationen in den Bereichen Mechanik, Elektrik, Biologie und Chemie. Konkrete Entwicklungen betreffen beispielsweise therapeutische Moleküle von niedermolekularen Verbindungen wie Tyrosinkinase-Inhibitoren bis hin zu bispezifischen Antikörpern sowie die Wirkstoffabgabe als systemisch oder zielgerichtet. Innovative Zelltherapien wie die CAR-T-Zell-Therapie werden teilweise bereits eingesetzt oder verheißen umso größeres Potenzial, so z.B. induzierte pluripotente Stammzellen. Gentherapien können die Therapielandschaft vieler angeborener Erkrankungen grundlegend verändern. Fehlende oder defekte Gene können über Vektoren eingeschleust und ersetzt werden oder durch neue Methoden wie CRISPR/Cas zur Genomeditierung repariert werden. Damit wäre eine ursächliche, einmalige Therapie von davor oft nur symptomatisch behandelbaren genetischen Erkrankungen möglich.2, 3
Digitale Innovationen bieten vor allem Unterstützung im Lebensstil, also in der Prävention, sowie bei der Früherkennung und Therapiewahl bei vielen Erkrankungen. Eine Studie unter Erwachsenen mit diagnostiziertem Prädiabetes oder metabolischem Syndrom zeigte, dass eine App zur Ernährungs- und Verhaltensumstellung den Erkrankungsfortschritt zu Typ-2-Diabetes nicht nur weitgehend verhindern, sondern teilweise sogar umkehren konnte.4 Später im Patientenpfad, wenn beispielsweise bereits ein Karzinom vorhanden ist, aber noch nicht entdeckt wurde, können Apps oder KI-gestützte Datenmodelle die Diagnose nicht nur beschleunigen, sondern auch präzisieren. Eine personalisierte Diagnose könnte zur personalisierten Therapie führen und das Therapieansprechen bei definierten Patientenpopulationen vorhersagen. Dafür werden meist physische Grundlagen wie Blutproben benötigt – die Grenzen zwischen digitalen und physischen Produkten verschwimmen also.
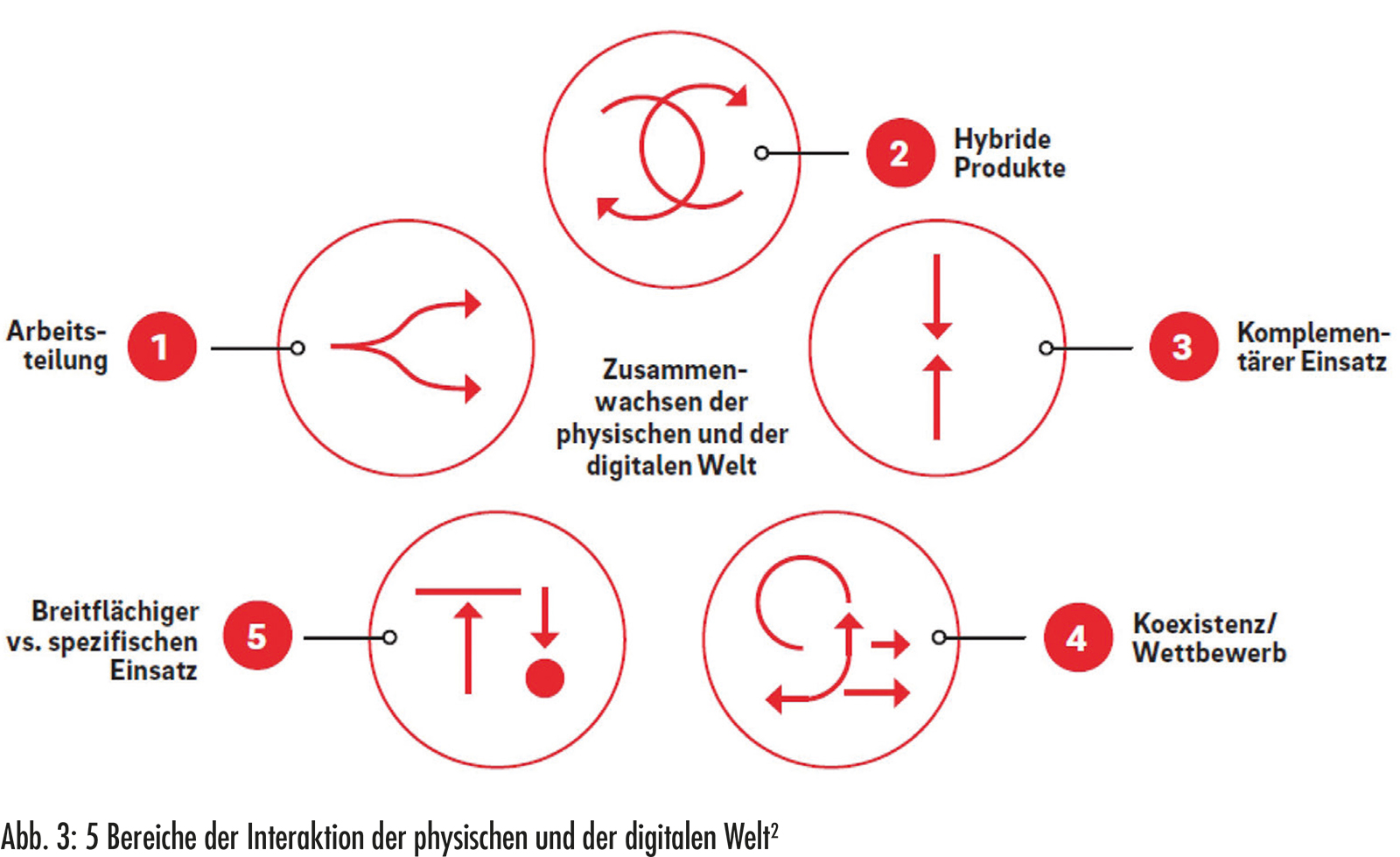
Für diese Kombination aus physisch und digital, online und offline wird oft auch das Kunstwort „phygital“ verwendet. Die gegenseitigen Wechselwirkungen, die dabei auftreten, können in fünf Felder eingeteilt werden (Abb. 3).2
Phygitale Interaktionen
Als Arbeitsteilung wird die Beobachtung bezeichnet, dass digitale Innovationen vor allem für Prävention/Lebensstil, Früherkennung/Diagnose und Therapiewahl sowie für das Management chronisch Kranker verwendet werden. Physische Innovationen dienen dagegen eher der Behandlung akuter Erkrankungen und der regenerativen Medizin allgemein. Dies ist auch damit zu erklären, dass Fehlfunktionen im Körper nach wie vor auf die eine oder andere Art durch einen Eingriff im Körper korrigiert werden müssen – sei es durch das Skalpell oder eine Gentherapie. Nur in der Schmerztherapie und im Bereich der psychischen Gesundheit sind zunehmend auch digitale Innovationen wie Anwendungen für Augmented Reality zu finden. Hybride Produkte verbinden physische und digitale Eigenschaften direkt in sich und können von bereits verwendeten Heimdiagnostikgeräten für das Diabetesmanagement oder Zyklustracking bis hin zu Zukunftsversionen reichen, bei denen per Brain-Computer-Interface externe Geräte über Nervensignale aus dem Gehirn gesteuert werden.2
Produkte, bei denen physisch generierte Daten aus Flüssigbiopsien durch KI digital ausgewertet werden und diese Handlungsempfehlungen abgeben, fallen unter den komplementären Einsatz. Im Gegensatz dazu können physische und digitale Anwendungen auch in Koexistenz oder Konkurrenz stehen. Ob sich zur Messung körperlicher Parameter wie z.B. des Blutzuckers Fingerbeerenstich oder Smartwatch durchsetzen oder nebeneinander verwendet werden, wird auch von den Kosten und der Zugänglichkeit der jeweiligen Methoden abhängig sein. Schließlich können sich physische und digitale Produkte je nach Einsatzgebiet hinsichtlich ihrer breiteren oder spezifischen Anwendbarkeit ergänzen. KI-gestützte Datenanalysen können beispielsweise ganze Patientenpopulationen auf ihre Eignung für bestimmte Therapien screenen, die dann für einen sehr begrenzten Anteil hochwirksam sind.2
Rolle der Akteure im Gesundheitsmarkt
Hinsichtlich der Rollenverteilung aller Player des Gesundheitssektors wird in der Roland-Berger-Umfrage erwartet, dass Technologieunternehmen hauptsächlich Innovationen in den Bereichen Früherkennung und Datennutzung ankurbeln werden. Pharma- und Medizintechnikindustrie hingegen werden sich vor allem auf physische Innovationen konzentrieren, während Leistungserbringer gemeinsam mit der Pharmaindustrie und der Medizintechnik die weitere Individualisierung der Therapie vorantreiben werden. Beim Aufbau großer Datenpools sind hingegen sowohl Privatwirtschaft als auch Politik aktiv. So haben zum besseren Verständnis, zur Prävention und zur personalisierten Therapie von seltenen Erkrankungen, Krebs und Gehirnerkrankungen mittlerweile 14 EU-Staaten eine Kooperation unterzeichnet, um den länderübergreifenden Zugriff auf Genomdaten zu erleichtern.2, 5 Im Gegensatz dazu sagten 55% der von Roland Berger Befragten, dass ein Widerstreben der Leistungserbringer gegenüber neuen Technologien als Innovationhemmnis wirke, womit die Rolle unbesetzt bleibt, Patienten und medizinische Fachkräfte an neue Technologien heranzuführen. Hier Wissen zu vermitteln, kann die Chance bieten, diesen neuen Markt frühzeitig zu erschließen und Zugang zu potenziellen Kunden zu gewinnen.2
Innerhalb der Pharmaindustrie und Medizintechnik wird derzeit beobachtet, dass viele Innovationen nicht in den firmeneigenen Forschungs- und Entwicklungsabteilungen entstehen. Deshalb nützen viele Konzerne Kooperationsmodelle und Venture-Capital-Strukturen, um Zugang zu diesen externen Entwicklungen zu erhalten und vielversprechende Einheiten aufzukaufen. Krankenversicherungen könnten Rahmenbedingungen für den Einsatz von Innovationen entlang des Patientenpfades schaffen und beispielsweise durch digitale Lösungen für einen gesünderen Lebensstil Kosten sparen. Auch ihre Patientennähe ist ein Vorteil gegenüber anderen Akteuren im Gesundheitssektor, etwa hinsichtlich des Zugangs zu Patientendaten. Für Leistungserbringer wie Arztpraxen, Krankenhäuser und ambulante oder stationäre Pflegeeinrichtungen könnte sich das derzeitige Modell der einzelnen Behandlungsepisoden hin zu langfristigen Versorgungsleistungen für chronisch Kranke, aber auch Gesunde verschieben. Neben der Kombination aus physischer Behandlung vor Ort und neuen digitalen Leistungen wird eine zunehmende Spezialisierung entscheidend für ihren Erfolg sein.2
Resümee
Neue Therapieformen, Zusatzbehandlungen und bessere Früherkennung können höhere Kosten verursachen. Werden aber ältere Methoden ersetzt oder dank einer treffsichereren Therapiewahl vermieden, können Kosten eingespart werden. Wie sich die tatsächlichen Kosten auf einzelne Stakeholder auswirken werden, ist nicht vorhersagbar. Sicher ist jedoch, dass die physische und die digitale Welt immer stärker zu einem „phygitalen Gesundheitswesen“ zusammenwachsen werden. Die Wege der Patienten durch das System werden sich verändern und alle Akteure werden neue Rollen für sich definieren müssen. Kooperationen, Schwerpunktsetzung und Flexibilität werden wichtige Schritte zum Erfolg sein und müssen früh genug ermöglicht werden.