Ästhetische Dermatologie: Nicht-hormonell bedingte Formen von Haarausfall
Alopecia areata (kreisrunder Haarausfall)
Der “kreisrunde Haarausfall”, die Alopecia areata (AA), ist eine relativ häufige, autoimmunologisch bedingte, entzündliche Erkrankung der Kopfhaut und kann in jedem Lebensalter auftreten, ohne Geschlechtsprävalenz. Da es sich nicht um eine infektiöse Entzündung handelt, besteht auch keine Ansteckungsgefahr. Die Inzidenz in der Normalbevölkerung ist mit etwa 1-2% anzugeben. Etwa ein Drittel der Betroffenen sind Atopiker.
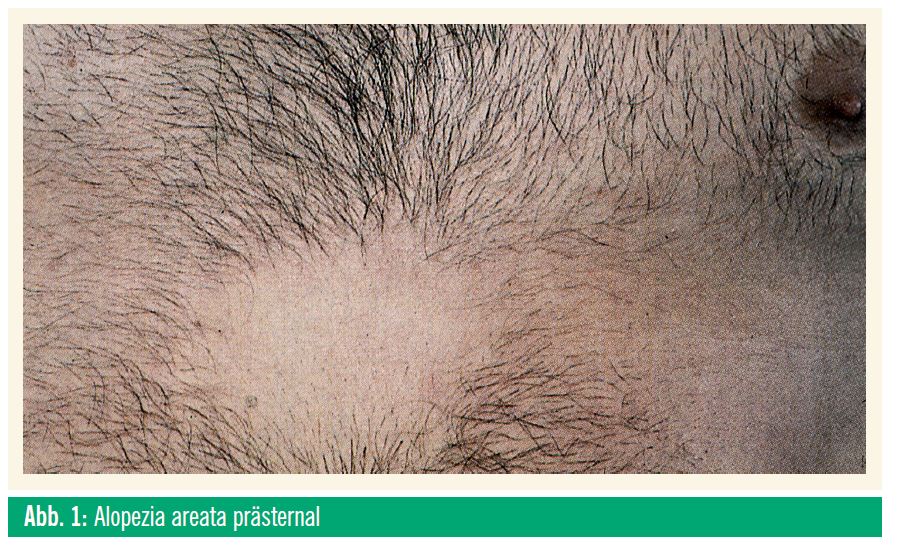
Initial zeigen sich meist kreisrunde, münzgroße kahle Areale am behaarten Kopf, wobei diese auch isoliert an anderen Körperstellen wie an den Brauen oder Wimpern, im Bartbereich oder prästernal auftreten können (Abb. 1). Sind im Randbereich der kahlen Herde Haare leicht abziehbar, lässt das auf ein Fortschreiten des Haarverlusts schließen. Verläuft die Krankheit progredient, so treten immer mehr kahle Stellen auf, die miteinander konfluieren, was schließlich zum totalen Haarverlust am Kopf (Alopecia areata totalis) oder am ganzen Körper (Alopecia areata universalis) führen kann.
Historisch gesehen, handelt es sich um eine Erkrankung, die bereits Hippokrates erwähnt hat; daher stammt auch die Bezeichnung “Alopecia” – aus dem Altgriechischen, nämlich von Alopex (αλώπηξ), dem Fuchs. Abgeleitet wird der Name von den kahlen Körperstellen, die im Zuge der Fuchsräude auftreten.
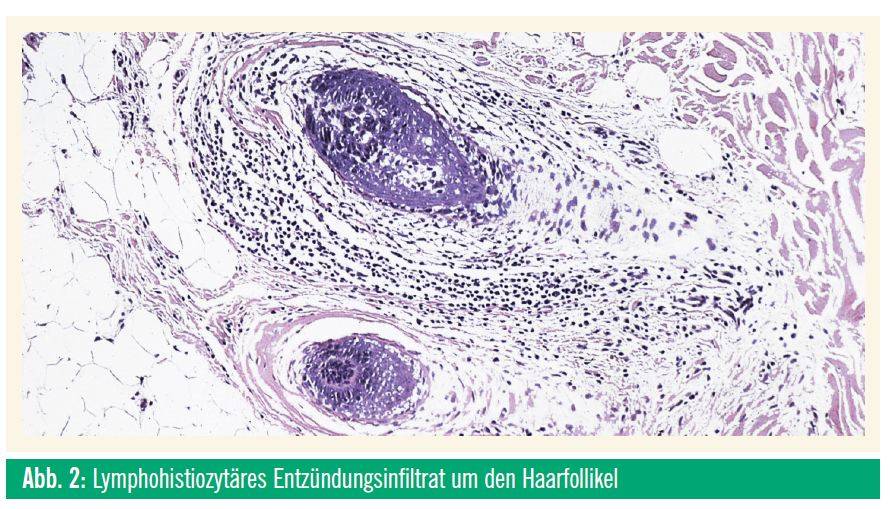
Histologisch zeigt sich ein lymphohistiozytäres, um die Haarfollikel angeordnetes Entzündungsinfiltrat (Abb. 2). Die Haarfollikel sind aber vorhanden und zeigen keine Degeneration. Die Entzündungszellen blockieren die Mitosen in den Follikelepithelien, deshalb verharren die Haarfollikel in der Telogenphase (Ruhephase), so lange die Entzündung (die klinisch kaum in Erscheinung tritt) vorhanden ist. Daraus ergibt sich der therapeutische Ansatz, nämlich die Entzündung zu beherrschen, denn sobald diese nicht mehr hemmend auf die Follikelepithelien einwirkt, können wieder Mitosen stattfinden. Der Haarfollikel tritt erneut in die Anagenphase, die aktive Wachstumsphase, ein und ein neuer Haarschaft kann gebildet werden. Die ersten, neu wachsenden Harre sind meist unpigmentiert, da auch die Pigmentbildung vorübergehend blockiert ist; das gibt sich aber mit der Zeit.
Prognostische Aussagen bezüglich des Nachwachsens lassen sich insofern treffen, als occipital gelegene Alopecia-areata- Herde und solche, die über lange Zeit bestehen, eher wenig Aussicht auf erneutes Haarwachstum zulassen. Da Nägel wie auch Haare ebenfalls verhornende Hautanhangsgebilde darstellen, ist es naheliegend, dass im Rahmen des Alopecia-areata-Symptomenkomplexes passager auch Nagelveränderungen wie Rillen oder punktuelle Einkerbungen (sog. Tüpfel) auftreten können. Das Vorhandensein von Nagelveränderungen ist ebenfalls als ungünstiger Prognosefaktor anzusehen. In den meisten Fällen wachsen die Haare aber innerhalb weniger Monate spontan nach. Familiäre Häufung wird beobachtet, ebenso rezidivierende Krankheitsschübe. Zusammenhänge mit internistischen Erkrankungen, insbesondere mit Schilddrüsenaffektionen, werden diskutiert, sind aber nicht obligat.
Als Ursache für das auslösende lymphohistiozytäre, peribulbäre Infiltrat werden autoimmunologische Vorgänge angenommen. Manche Autoren vermuten, dass (psycho-)neuroendokrine Mechanismen dabei eine Rolle spielen. Dies begründet sich auf der Beobachtung, dass sich in der Anamnese in vielen Fällen psychische Alterationen, Belastungssituationen und durch Stressoren verschiedenster Art ausgelöste Dysphorien darstellen.
Spontanremissionen ohne Therapie sind häufig, vor allem bei einzelnen Krankheitsherden. Bei längerem Bestehen ist die Behandlung der Alopecia areata oft langwierig und aufgrund mangelnden Therapieerfolges frustrierend. Die Behandlungsoptionen umfassen die topische Immuntherapie mit Kortikosteroiden oder mit Diphenylcyclopropenon (DCP), einem Immunmodulator, der – weil nicht zugelassen – nur unter klinischen Bedingungen angewandt werden kann. Die PUVA-Therapie hat sich nicht bewährt, Immunsuppressiva haben Berichten zufolge in manchen Fällen zum Nachwachsen der Haare geführt. Eine psychosomatische Therapie zum Erlernen von Coping-Strategien könnte in manchen Fällen hilfreich sein. Die Selbsthilfegruppe Alopecia Areata Deutschland e.V. ist unter www.kreisrunderhaarausfall.de erreichbar.
Alopecia diffusa (diffuser Haarausfall, telogenes Effluvium)
Für diffusen Haarausfall gibt es zahlreiche Ursachen. Resorptionsstörungen, Vitaminmangel, Anorexie, Bulimie und drastische Gewichtsabnahme lassen Haarwurzeln in der Telogenphase verharren. Entzündliche Kopfhauterkrankungen, Stoffwechselerkrankungen (Diabetes mellitus, Schilddrüsenfunktionsstörungen), Eisenmangel und Anämie können ebenso zu diffusem Haarausfall führen wie Infektionserkrankungen (z.B. Typhus), psychische Alterationen (Stress, Depression), Arzneimittel (Antikoagulanzien, Retinoide, Betablocker, manche Gestagene, Statine) oder Gifte (Thallium, Rattengift).
Grundsätzlich ist in Fällen vordergründig unerklärlichen Haarausfalls eine exakte Exploration durchzuführen, um die kausale Erkrankung zu finden. Die Behandlung der Grunderkrankung ist dann gleichzeitig Behandlung des Haarausfalls, indem die Ursache dadurch beseitigt wird. Wichtig ist jedenfalls, darauf hinzuweisen, dass die Haarwurzeln bei dieser Art von Haarausfall nicht zu Grunde gehen, sondern sich in einer verlängerten Ruhephase befinden und nach Behebung der Ursache wieder eine Anagenphase (aktive Wachstumsphase) beginnen kann.
Pharmakologisch haben sich wenige wirksame Mittel etabliert. Ihre Wirkung ist in klinischen Studien nachgewiesen, z.B. topisch anwendbare Minoxidil-Zubereitungen in 2%iger oder 5%iger Konzentration oder Vitamin-H-Präparate zum Schlucken. In manchen Fällen hat sich auch bei diffusem Haarausfall eine psychosomatische Intervention bewährt.
Alopecia cicatricea (Haarverlust durch vernarbende Kopfhauterkrankungen)
Vernarbende Prozesse an der Kopfhaut führen zum irreversiblen Haarverlust, da die Haarfollikel in den betroffenen Arealen zu Grunde gehen. Mechanische Traumata, Pilzinfektionen, chronisch-entzündliche Hauterkrankungen wie Psoriasis oder Lichen planopilaris können zur Vernarbung der Kopfhaut beitragen. Autoimmunologisch bedingt, aber nicht erklärbar ist auch die so genannte Folliculitis decalvans, eine krustige Entzündung der Kopfhaut.
Durch Kortikosteroidtherapie, kombiniert mit Antibiose, lässt sich der Vernarbungsprozess manchmal stoppen und die Krankheit kommt zum Stillstand; dann spricht man von Morbus Brocq, dem “ausgebrannten”, nicht mehr progredienten Stadium des Vernarbungsprozesses.
Trichotillomanie
Trichotillomanie beschreibt die “Sucht des Haare Ausreißens”. Dabei handelt es sich um ein durch komplexe Impulsstörung ausgelöstes Verhalten, das vor allem bei kleinen oder pubertierenden Kindern auftritt. Auslöser sind zumeist traumatische Erlebnisse wie der Tod einer Bezugsperson, die Trennung der Eltern oder sexueller Missbrauch, welche eine innere Anspannung hervorrufen.
Am häufigsten werden Kopfhaare, Wimpern, Augenbrauen, Bart- und/oder Schamhaare ausgerissen. Manchmal betrifft die Ausdehnung der ausgezupften Areale den gesamten Kopf, meist aber umschriebene Areale im Bereich der dominierenden Hand (rechts bei Rechtshändern, links bei Linkshändern). Manchmal werden die ausgezupften Haare gegessen, um sie zu verbergen; in diesem Fall spricht man von Trichotillophagie.
Die Behandlung der Trichotillomanie/- phagie kann zwar im dermatologischen Bereich begonnen werden, in komplexen Fällen ist aber eine psychosomatische oder psychiatrische Expertise gefragt. Probate Erstmaßnahmen, um das habituelle Zupfen/Rupfen zu unterbinden, sind das Überziehen von Söckchen an den Händen in der Nacht oder die “Rotkäppchen- Therapie”, das Tragen eines verschnürten Häubchens nachts, um den Zugang zu den Haaren zu unterbinden.
Effluvium (aktiv) = Haarausfall
Alopezie (passiv) = Zustand nach Haarverlust