Von der Gesichtsröte bis zur Knollennase: Rosacea – vielfältige Formen und Symptome
Aufgrund der unterschiedlichen klinischen Manifestation und der nicht immer einfachen differenzialdiagnostischen Abgrenzung ist die genaue Prävalenz der Rosacea unbekannt. Sie wird am häufigsten bei Patienten mit hellem Hauttyp diagnostiziert und tritt bevorzugt bei Erwachsenen (ab dem 30. Lebensjahr) auf, wobei Frauen häufiger betroffen sind als Männer.1, 2 Übergewicht, Rauchen und erhöhter Alkoholkonsum scheinen unabhängige Risikofaktoren für die Krankheitsentstehung zu sein.3, 4 Störungen im angeborenen Immunsystem mit inadäquater Entzündungsreaktion auf kommensale Mikroorganismen der Haut (angeschuldigt wird vor allem die Haarbalgmilbe Demodex folliculorum), ultraviolette Strahlung und neurovaskuläre Dysfunktionen werden in Zusammenhang mit Rosacea gebracht. Die genaue Pathogenese ist jedoch unklar.
Klinische Präsentation
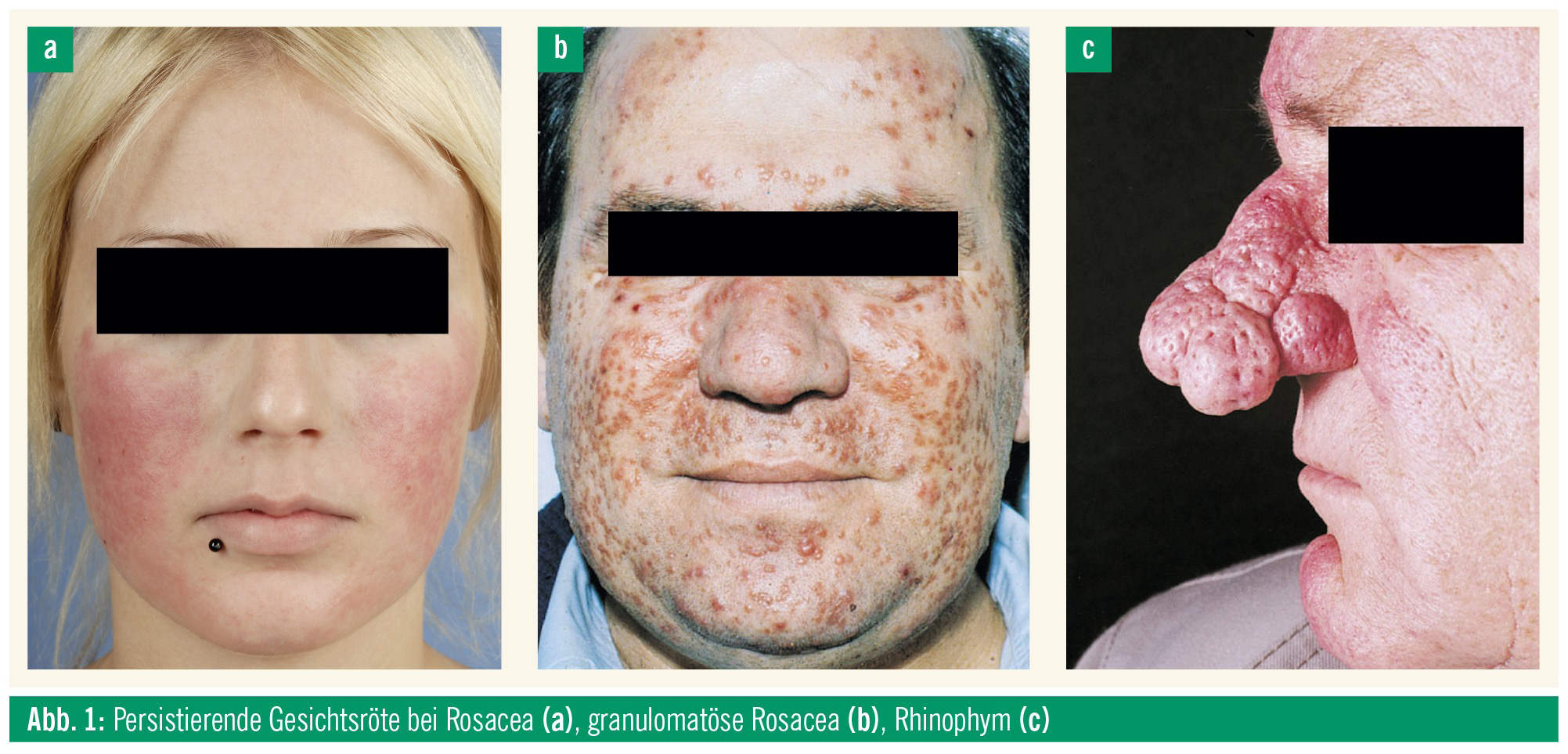
Im Jahr 2002 wurde von der US-amerikanischen National Rosacea Society eine standardisierte Klassifikation herausgegeben.5 Darin werden vier Rosaceaformen unterschieden: erythematös-teleangiektatisch, papulopustulös, okulär und phymatös. Klinisch zeigt sich häufig ein gemischtes Bild, sodass diese Subtypen nicht als starre Krankheitsbilder interpretiert und therapiert werden sollten.6 Typische Symptome sind eine persistierende Gesichtsröte und Teleangiektasien, vor allem im Bereich der Wangen und der Nase (Abb. 1a). In den betroffenen Arealen kann es zu Missempfindungen stechender oder brennender Qualität kommen, die durch Hautpflegeprodukte und Kosmetika oft noch verschlimmert werden. Papeln und Pusteln können ein weiteres klinisches Kennzeichen sein und werden häufig als Acne papulopustulosa fehlinterpretiert. Im Gegensatz zur Acne vulgaris bestehen bei der Rosacea keine Komedonen, und die Entzündung ist häufig nicht nur follikulär begrenzt.
Von klinischer und therapeutischer Seite nimmt die granulomatöse Rosacea eine Sonderstellung ein. Sie präsentiert sich klinisch mit gelblich-braunen oder hautfarbenen Papeln, die vor allem im Bereich der Wangen- und Periorbitalregion lokalisiert sind (Abb. 1b). Faziales Erythem und Flushing bestehen bei dieser Form nur selten. Histologisch zeigt sich typischerweise ein granulomatöses Entzündungsinfiltrat. Lokalisierte, manchmal mächtige Talgdrüsenhyperplasie und Gewebehypertrophie kennzeichnen das klinische Bild der Phymenbildung (Abb. 1c). Am häufigsten treten Phymen an der Nase auf (Rhinophym), jedoch können auch Kinn (Gnatophym), Stirn und Wangen betroffen sein. Blepharitis mit stippchenförmiger Schuppung an den Wimpern, Lidrandteleangiektasien, konjunktivale Injektion, Skleritis oder Sklerokeratitis können klinische Zeichen der okulären Rosacea sein. Mehr als die Hälfte der Rosaceapatienten klagt über Augenstechen und -brennen, Fremdkörpergefühl und erhöhte Lichtempfindlichkeit.7
Diagnostik
In den meisten Fällen wird die Diagnose anhand des typischen klinischen Bildes gestellt. Eine Biopsie kann von Hilfe sein, wenn die Diagnose ungewiss ist. Blutuntersuchungen haben keinen Stellenwert. Einige Hauterkrankungen können dem klinischen Bild der Rosacea ähnlich sein, und nicht alle Patienten mit einem roten Gesicht haben Rosacea. Zentrofaziale, persistierende Rötungen können auch veranlagungsbedingt sein (Ulerythema ophryogenes) oder bei chronischem Sonnenschaden, seborrhoischer Dermatitis, kutanem Lupus erythematodes und Dermatomyositis auftreten. Eine Vielzahl an Ursachen kann zu einem Gesichtsflush führen, dazu gehören Medikamentenreaktionen, Endokrinopathien, Karzinoid-Syndrome und neurologische Erkrankungen. Die papulopustulösen Hauterscheinungen der Rosacea müssen differenzialdiagnostisch von der Acne vulgaris, perioralen Dermatitis, Pilzerkrankungen und bakteriellen Follikulitiden abgegrenzt werden.
Therapie
Das klinische Erscheinungsbild des Patienten bestimmt das therapeutische Vorgehen. Meiden von Triggerfaktoren, milde Hautpflege und Sonnenschutz sind allgemeine Maßnahmen, die bei Patienten mit milder Gesichtsröte oft therapeutisch ausreichend sind.
Bei schweren Formen können Laserverfahren oder „intense pulsed light“ (IPL) eingesetzt werden. Brimonidin, ein topisch angewendeter selektiver alpha2-adrenerger Rezeptoragonist, der zuerst in der Therapie des Offenwinkelglaukoms eingesetzt wurde, erhielt im Jahr 2013 die Zulassung für die Therapie des Gesichts-erythems bei Rosacea.8
Wenn papulopustulöse Läsionen im Vordergrund stehen, können bei mildem bis moderatem Ausprägungsgrad primär topische Therapien mit Metronidazol, Azelainsäure und Ivermectin angewendet werden. Zeigen sich darunter unzureichende Behandlungsergebnisse oder bestehen viele entzündliche Läsionen, kommt die Systemtherapie mit Antibiotika aus der Gruppe der Tetrazykline (Doxycyclin, Minocyclin) zum Einsatz, wobei deren Wirksamkeit auf nichtantibiotische, antiinflammatorische Eigenschaften zurückgeführt wird. Alternative orale Antibiotika sind Makrolide (Clarithromycin, Azithromycin und Erythromycin) oder Metronidazol. Therapierefraktäre Fälle und bestimmte Sonderformen, wie die granulomatöse Rosacea oder Phymenbildung im Anfangsstadium, können mit oralem Isotretinoin behandelt werden. Die beste Therapie für Phymen sind ablative chirurgische Verfahren, wie zum Beispiel Laserchirurgie. In Einzelfällen wurde über Basalzellkarzinome (BCC) in Rhinophymen berichtet. Die Diagnose früher BCC-Läsionen kann im Phymenareal sehr schwierig sein; dass tatsächlich ein erhöhtes Risiko besteht, ist nicht gesichert.
Zusammenfassend sollte es möglich sein, bei jedem Patienten mit Rosacea durch geeignete Therapie und Begleitmaßnahmen einen zufriedenstellenden Hautzustand zu erzielen.


























































































_Felicitas_Matern_opt.jpg)

