Allergisches Asthma vs. COVID-19
Nicht selten ähneln sich allergische Erkrankungen und virale Infekte der Atemwege in ihrer klinischen Präsentation. Die Beschwerden können leicht verwechselt werden oder zu differenzialdiagnostischer Unsicherheit führen – Fehldiagnosen sind daher keine Seltenheit (siehe Fallbericht).
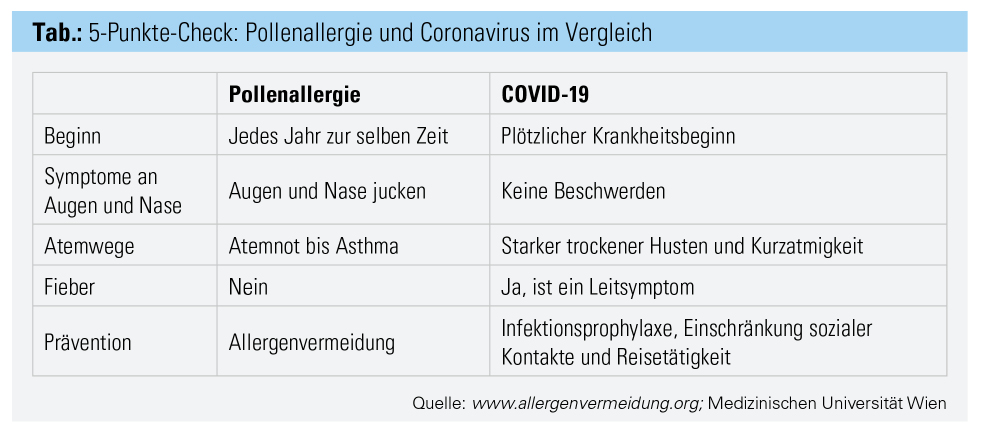
Unproduktiver trockener Husten ist nicht nur bei COVID-19 ein Leitsymptom, sondern kommt auch bei Asthma bronchiale häufig vor, besonders bei beziehungsweise nach körperlicher Anstrengung. Im Gegensatz zu COVID-19 sistiert dieser Husten meist rasch nach Inhalation eines schnell wirkenden β-Mimetikums (1. differenzialdiagnostischer Hinweis).
Typisch für Asthma bronchiale ist bei Exazerbation die Atemeinschränkung, die sich bis zur Atemnot steigern kann, meist verbunden mit giemenden, pfeifenden, brummenden oder rasselnden Atemgeräuschen sowie einem verlängerten Exspirium und Besserung auf Inhalation eines β-Mimetikums.
Atemnot ist ebenfalls ein oft beschriebenes Symptom bei COVID-19. Diese wird verursacht durch eine Sauerstoffdiffusionsstörung und tritt meist erst mit Beginn der Pneumonie auf. Sie äußert sich durch Kurzatmigkeit aufgrund der Hypoxie, geht nicht mit spastischen Atemgeräuschen einher und wird auch nicht durch die Inhalation von β-Mimetika vermindert (2. differenzialdiagnostischer Hinweis).
Saisonale allergische Beschwerden der Atemwege treten immer zur selben Jahreszeit auf. Ein Zusammentreffen mit der bestehenden Pandemie ist bei Frühblüherallergie als Zufall zu betrachten. Dass der Patient im Fallbeispiel bereits Mitte März auf Birkenpollen reagiert, ist Folge des Klimawandels. Durch den sehr milden Frühling begann die Pollenzeit der Birke und der Esche bereits früher als sonst. Die Blütezeit der Gräser ist Anfang Mai zu erwarten. Die Hyperreaktivität der Atemwege nimmt kontinuierlich zu, die Symptome werden immer häufiger und intensiver. Bei ganzjährigen Allergenen (zum Beispiel Hausstaubmilben, Tierhaare) ist das Asthma anamnestisch leicht auf die auslösenden Situationen zurückzuführen (Staubsaugen, Bettenmachen, Tierkontakt et cetera). COVID-19 ist geprägt von einem plötzlichen Krankheitsbeginn (3. differenzialdiagnostischer Hinweis)
Neben trockenem Husten ist das 2. Hauptsymptom von COVID-19 allmählich oder rapide ansteigendes Fieber, unter Umständen bis über 39–40 °C. Bei allergischem Asthma tritt Fieber praktisch nie auf (4. differenzialdiagnostischer Hinweis).
Bei COVID-19 werden gelegentlich Halsschmerzen und Lymphknotenschwellungen beschrieben. Diese unterscheiden sich deutlich von kratzenden oder juckenden Rachenbeschwerden im Rahmen eines oralen Allergiesyndroms (OAS), das bei Birkenpollenallergie häufig vorkommt (verbunden mit Juckreiz der Konjunktiven, der Gehörgänge, des Gaumens und mit Rhinitis bei Genuss von Stein- und Kernobst, Kiwis oder Nüssen) (5. differenzialdiagnostischer Hinweis).
Die allergische Rhinitis kann sowohl als obstruktive Rhinopathie als auch als Fließschnupfen imponieren, meist einhergehend mit Juck- und Niesreiz, bei begleitender allergischer Konjunktivitis mit Rötung, Fremdkörpergefühl, Brennen der Augenlider oder einfach nur Juckreiz der Carunculae. Die Nasenbeteiligung bei COVID-19 zeigt eher obstruktiven Charakter ohne Juckreiz (6. differenzialdiagnostischer Hinweis).
Typische virusassoziierte Symptome wie Muskel- oder Gelenkschmerzen treten bei allergischen Erkrankungen der Atemwege nie auf (7. differenzialdiagnostischer Hinweis), Stirn-Kopfschmerz findet sich mitunter bei chronischer Sinusitis, in erster Linie bei ganzjährigen Allergien. Kopfschmerzen bei COVID-19 werden eher als helmartig und massiv beschrieben.
Geruchs- und Geschmacksverlust (Anosmie, Ageusie) treten bei COVID-19 gelegentlich auf, nicht jedoch bei allergischen Erkrankungen (8. differenzialdiagnostischer Hinweis).
Übelkeit/Erbrechen oder Durchfall könnten auch durch Nahrungsmittelallergien oder -intoleranzen ausgelöst werden. Dabei geben das gesamte Krankheitsbild und die Anamnese differenzialdiagnostischen Aufschluss (9. differenzialdiagnostischer Hinweis).
Letztlich ist die abnorm starke Müdigkeit und Abgeschlagenheit auch in Ruhe schon zu Beginn der Viruserkrankung auffällig. Ein schwerer Asthmaanfall kann zu Erschöpfung der Atemmuskulatur führen, im Vordergrund steht jedoch immer der Bronchospasmus. Müdigkeit und Abgeschlagenheit treten bei allergischen Beschwerden nur in Verbindung mit Juckreiz der Nase oder der Konjunktiven auf (10. differenzialdiagnostischer Hinweis).
Empfehlungen zur Kortikosteroidtherapie
Die Diskussion über den therapeutischen Wert von systemischen Kortikosteroiden bei COVID-19 ist noch nicht abgeschlossen. Bei vorbestehendem Asthma sollte die bewährte inhalative Kortikosteroidtherapie nicht abgesetzt werden. Bronchopulmonale Virusinfekte führen häufig auch zur Exazerbation des Asthmas. Eine Reduktion der Therapie um das wichtigste „asthmastabilisierende“ Medikament sollte unbedingt vermieden werden. Diesbezügliche Empfehlungen und Stellungnahmen wurden auch von der Deutschen und Österreichischen Gesellschaft für Pneumologie ausgegeben.
Das beste inhalative Asthmamedikament ist unwirksam, wenn es nicht richtig inhaliert wird. Unter Vermeidung des persönlichen Kontaktes können Ärzte ihren Patienten beispielsweise folgende Website der Deutschen Atemwegsliga empfehlen: atemwegsliga.de/richtig-inhalieren.html.