Gemischter Schmerz
Mischschmerzen“ wurden erstmals von Grond et al. (1999) als eine Kombination aus nozizeptiven und neuropathischen Komponenten beschrieben. Trotzdem findet der „gemischte Schmerz“ (engl. mixed pain) nur selten Erwähnung; so existiert auch keine eigene Definition der internationalen Schmerzgesellschaft (International Association for the Study of Pain [IASP]). Mit dem Begriff wird eine Überschneidung der drei bekannten Schmerzarten bezeichnet, die die IASP kennt: Nozizeptiver Schmerz, neuropathischer Schmerz, noziplastischer Schmerz (Tab. 1).
Diese Überlappung der drei bekannten Schmerzarten ist bei folgenden Krankheitsbildern möglich:
- Ischialgie
- Schmerzen im unteren Rücken
- Nackenschmerzen, Krebsschmerzen
- Arthrose-Schmerzen
- chronisch postchirurgische Schmerzen
- Erkrankungen des Bewegungsapparates
- chronische temporomandibuläre Erkrankungen
- LWS-Stenose
- Schmerzen bei Morbus Fabry
- chronische Gelenkschmerzen
- schmerzhafte ankylosierende Spondylitis
Ein häufiges Phänomen
Bei ca. 90 % aller chronischen Rückenschmerzen und mehreren weiteren Schmerzsyndromen liegen vermutlich sowohl nozizeptive als auch neuropathische Komponenten vor. Eine Untersuchung bei Rückenschmerzen zeigte, dass bei einem Drittel ein nozizeptiver Schmerz, bei einem Drittel ein gemischter Schmerz und bei einem Drittel ein neuropathischer Schmerz vorliegt.
Beim Karzinomschmerz ist die Ätiologie des gemischten Schmerzes großteils akzeptiert.
Ein systematischer Review von 22 Studien bei 13.683 Patienten mit Karzinomschmerzen zeigte eine Prävalenz des neuropathischen Schmerzes von 19,1 %; unter Miteinbeziehung des gemischten Schmerzes lag sie bei 39,1 %.
Ein neues Konzept
Die Auseinandersetzung mit dem Konzept des gemischten Schmerzes kann durchaus zu einem besseren Verständnis und einer ausgeprägteren Awareness führen.
Darüber hinaus würde das Konzept die Kategorisierung von einigen Patienten erlauben, deren Zustandsbild momentan als „Schmerz unbekannter Genese“ beschrieben wird.
Es wäre daher die Basis für die Entwicklung neuer therapeutischer Strategien mit Medikamenten, die gezielt bei gemischtem Schmerz wirken. Auch die Entwicklung neuer Screeningtools und diagnostischer Instrumente für das Erkennen des gemischten Schmerzes erfordert selbstverständlich ein zugrundeliegendes Konzept.
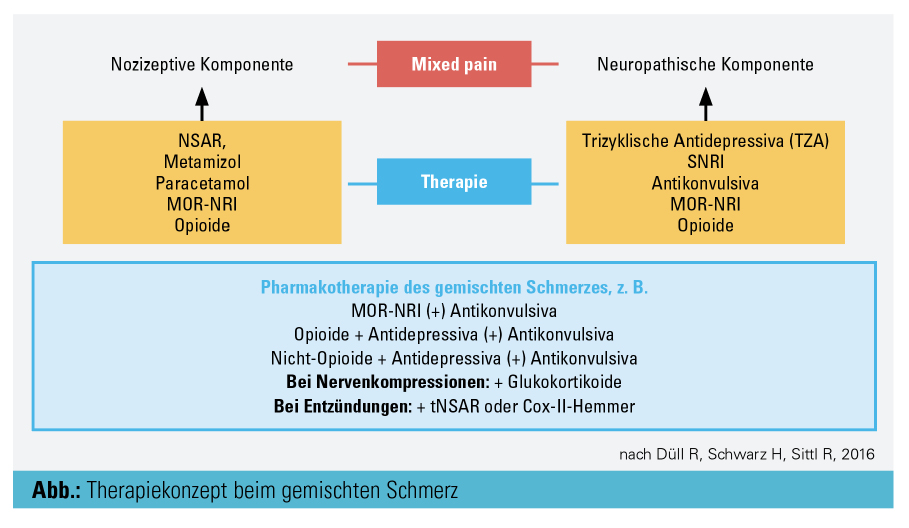
Daneben bildet ein solches die Grundlage für die Entwicklung von Empfehlungen und Leitlinien für das Management des gemischten Schmerzes. Die Diagnose des gemischten Schmerzes wird auf Basis klinischer Beurteilung, der Schmerzanamnese und der körperlichen Untersuchung gestellt. Wenn sich ein Patient mit einer Überlappung von nozizeptivem und neuropathischem Schmerz präsentiert, wird die Arbeitsdiagnose „gemischter Schmerz“ in Betracht gezogen. Für den Betroffenen ist es wichtig, dass eine frühe Behandlung mit einer Kombination von Medikamenten durchgeführt wird, die sowohl bei neuropathischen als auch bei nozizeptiven Schmerzen wirken und bei der neuropathische und nozizeptive Schmerzmechanismen berücksichtigt werden.
Die Evaluierung von Komorbiditäten wie z. B. gestörter Schlaf, Depression und Angststörungen und ihre frühzeitige, adäquate Behandlung sind ein wesentlicher Bestandteil der Therapie. Die Schmerztherapie bei „gemischter Symptomatik“ erfolgt als eine gezielte mechanismenorientierte Pharmakotherapie, die gegebenenfalls in ein multimodales Konzept eingebettet ist, wie der Abbildung zu entnehmen ist.
Folgen des gemischten Schmerzes
Die Auswirkung des gemischten Schmerzes auf die Lebensqualität ist beträchtlich. So zeigte eine Studie bei 8.000 Patienten mit Rückenschmerzen, dass Patienten mit vornehmlich neuropathischem Schmerz stärker und länger litten. Außerdem waren sie Depressionen, Angst- und Schlafstörungen gegenüber anfälliger als die restlichen untersuchten Patienten. Eine prospektive Studie bei 1.519 Patienten untersuchte Unterschiede zwischen neuropathischem und gemischtem Schmerz. Letzterer war mit größerer Beeinträchtigung der körperlichen und mentalen Lebensqualität assoziiert als neuropathischer Schmerz allein. Diese Ergebnisse verweisen auf die klinische Notwendigkeit, Komorbiditäten (wie Angststörung, Depression und Schlafstörung) rechtzeitig zu diagnostizieren und adäquat zu therapieren.
Fazit
Was sind die Schlussfolgerungen für die Praxis?
Die Diagnose gemischter Schmerz wird aufgrund der klinischen Beurteilung, eingehender Anamnese und körperlicher Untersuchung gestellt.
Werden bei Patienten Überschneidungen zwischen nozizeptiven und neuropathischen Symptomen festgestellt, sollte man die (Arbeits-)Diagnose „gemischter Schmerz“ stellen und eine möglichst frühzeitige Behandlung etablieren. Dabei sollen mechanismenorientierte Medikamente Verwendung finden, die sowohl den nozizeptiven als auch neuropathischen Schmerz berücksichtigen. Darüber hinaus müssen häufige Komorbiditäten, wie Angststörung, Depression und Schlafstörungen, rechtzeitig erkannt und behandelt werden.


























































































_kabeg_rosin_opt.jpg)
