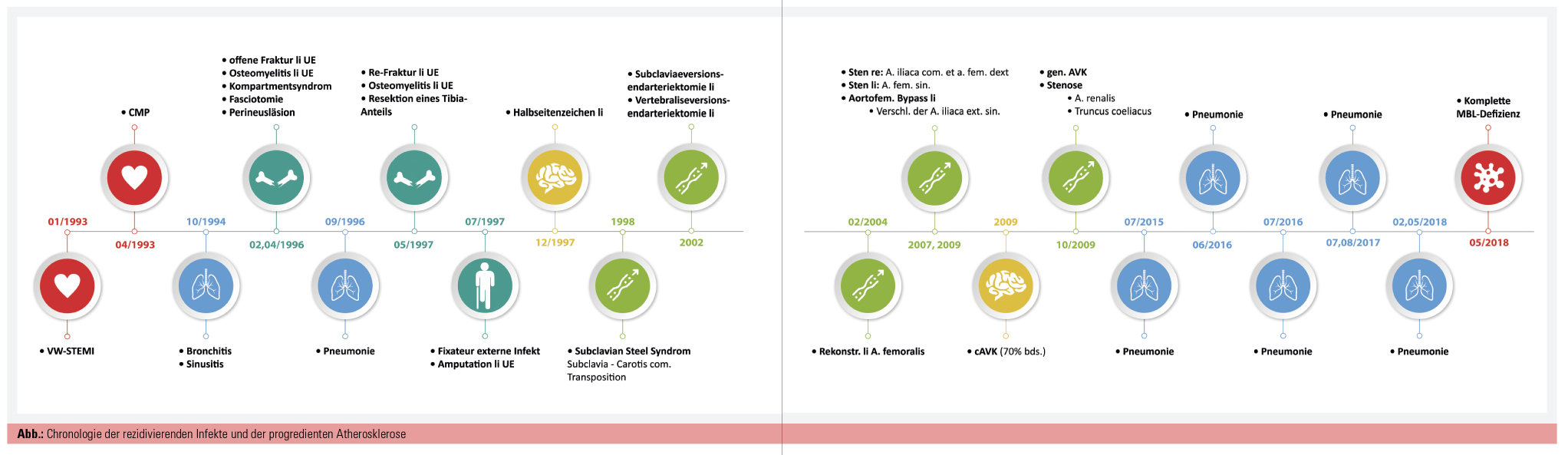
Generalisierte Atherosklerose bei einem Patienten mit MBL-Defizienz
Das Mannose bindende Lektin (MBL) ist – als initialer Faktor des Lektinweges – ein wichtiger Bestandteil des Komplementsystems. MBL führt durch Erkennen von Polysacchariden auf der Oberfläche von Bakterien und Mikroorganismen zur Komplementaktivierung und somit zur Zerstörung dieser Erreger. Ein Mangel an diesem Faktor ist deshalb mit einer erhöhten Infektneigung assoziiert.1 Zusätzlich scheint ein Mangel an MBL auch eine Bedeutung in der Genese kardiovaskulärer Erkrankungen zu haben.2–4
Anamnese
Ein 78-jähriger Mann wurde wegen Dyspnoe, Husten mit schwarzem Auswurf sowie Fieber bis 39,5 °C aufgenommen. Wegen rezidivierender atypischer Pneumonien seit 3 Jahren war der Patient 3 Monate vor Aufnahme im niedergelassenen Bereich auf einen Immundefekt untersucht worden. In einer genetischen Untersuchung wurde eine komplette MBL-Defizienz festgestellt.
Bei diesem Patienten sind über 50 Krankenhausaufenthalte erhebbar. Darunter ein im Alter von 52 Jahren stattgefundener Myokardinfarkt, eine progrediente generalisierte Atherosklerose und eine Osteomyelitis nach einem Trauma, welche zu einer Unterschenkelamputation im Alter von 56 Jahren führte (Abb.). Risikofaktoren sind ein Diabetes mellitus Typ 2, bekannt seit 1997, und ein seit 25 Jahren sistierter Nikotinabusus (15 Pack Years). Die Familienanamnese war negativ im Hinblick auf kardiovaskuläre Erkrankungen.
Der Patient stand zum Zeitpunkt der Aufnahme unter einer Therapie mit Hydromorphon ret. 24 mg 1-0-1, Hydromorphon 2,6 mg bis 4-mal/d bei Schmerzdurchbrüchen, T-ASS 100 mg 1-0-0, L-Thyroxin 75 mcg 1-0-0, Rosuvastatin 10 mg 0-0-1, Bisoprolol 5 mg 1-0-0, Gabapentin 300 mg 1-1-1, Carbamazepin 200 mg ½-0-½, Zolpidem 10 mg 0-0-0-1, Metamizol-Tropfen bis 4-mal 20 Tropfen/d bei Schmerzen, Sacubitril/Valsartan 24/26 mg 1-0-1, Furosemid/Spironolacton 20/50 mg 1-0-0 3-mal/Woche und einer Amoxicillin-Clavulansäure-875/125-1-0-0-Dauerprophylaxe seit 03/18.
Therapie und Verlauf
Zum Zeitpunkt der Aufnahme präsentierte sich der Patient in adipösem Ernährungszustand und reduziertem Allgemeinzustand mit starker Dyspnoe. Der übrige Status ergab keine Auffälligkeiten. Der Blutdruck bei Aufnahme lag mit 100/80 mmHg im hypotonen Bereich. Im Aufnahme-EKG fand sich ein Sinusrhythmus mit einer Herzfrequenz von 84/min und träger R-Progression. Im initialen Labor zeigte sich unter anderem ein grenzwertig erniedrigtes Hämoglobin von 13,2 g/dl bei gleichzeitig normwertigen Erythrozytenindizes, eine Leukozytose mit 16,7 G/l und ein CRP von 62,9 mg/l. Außerdem fand sich ein erhöhtes Kreatinin von 1,93 mg/dl, eine erniedrigte GFR von 34 ml/min und eine Hyperkaliämie von 5,2 mmol/l sowie ein erhöhtes NT-pro-BNP von 1.564 ng/l. Zusätzlich fand sich ein normwertiges HbA1c von 5,9 %, ein normwertiges LDL von 61 mg/dl und ein erniedrigtes HDL von 41 mg/dl. Das Thoraxröntgen zeigte einen Verdacht auf ein retrokardiales Infiltrat links. Dieser Befund konnte in einer nachfolgenden Thorax-CT, welche pneumonische Infiltrate in beiden Unterlappen und am basalen Oberlappen links zeigte, bestätigt werden. In der Sputumkultur wuchsen Klebsiella pneumoniae, sensibel auf Piperacillin/Tazobactam, Cefuroxim, Cefotaxim, Aztreonam, Gentamicin, Amikacin, Cotrimoxazol und Ciprofloxacin. Nach dem Beginn einer Therapie mit Piperacillin/Tazobactam 4,5 g 3-mal täglich i. v. besserte sich die Atemnot, die Entzündungswerte sanken, und das Infiltrat bildete sich zurück. Eine Abdomen-Sonografie zeigte suspekte neoplastische Läsionen an der linken Niere. Deshalb wurde eine Abdomen-CT zum Ausschluss einer möglichen Neoplasie durchgeführt. In dieser zeigten sich multiple kortikale Nierenzysten, eine hochgradige Aortensklerose und atherosklerotische Veränderungen in den Nierenarterien und Iliakalarterien.
Aufgrund der vorbekannten ischämischen CMP wurde eine Echokardiografie durchgeführt. In dieser zeigte sich ein normal großer Ventrikel mit normaler Wanddicke und mittelgradig reduzierter Linksventrikelfunktion (EF 40–45 %) und diastolischer Dysfunktion Grad 1.
Wegen niedriger arterieller Sauerstoffsättigungen wurde die Indikation für eine Heimsauerstofftherapie mit 2 l pro Minute gestellt. Des Weiteren wurde ein Termin beim niedergelassenen Immunologen vereinbart, um zu klären, ob eine Antibiotikaprophylaxe weiterhin notwendig ist. Der Patient konnte mit seiner Heimmedikation, bestehend aus Hydromorphon ret. 24 mg 1-0-1, Hydromorphon 2,6 mg bis 4-mal/d (bei Schmerzdurchbrüchen), T-ASS 100 mg 1-0-0, L-Thyroxin 75 mcg 1-0-0, Rosuvastatin 10 mg 0-0-1, Bisoprolol 5 mg 1-0-0, Gabapentin 600 mg 1-0-1, Carbamazepin 200 mg 1-0-1, Duloxetin 60 mg 1-0-0 und Zolpidem 10 mg 0-0-0-1, nach 27 Tagen entlassen werden.
Diskussion
Die MBL-Defizienz ist vermutlich die Ursache für die rezidivierenden Infekte und die generalisierte Atherosklerose (Abb.). Durch den MBL-Mangel wird der Abtransport atherogener Faktoren verhindert und die Wahrscheinlichkeit für die Entwicklung einer Atherosklerose erhöht.5 Das MBL als Teil des angeborenen Immunsystems scheint einen protektiven Effekt auf die Entwicklung einer Atherosklerose zu haben.5, 6 Ein Mangel an MBL konnte in einigen Studien mit einem höheren Risiko für die Entwicklung einer Atherosklerose2, KHK3 und eines Myokardinfarktes4 in Verbindung gebracht werden. Die MBL-Defizienz ist die häufigste kongenitale komplementassoziierte Erkrankung in der kaukasischen Bevölkerung mit einer Häufigkeit von 10–22 %.7
Phase-I- und -II-Studien von Substitutionsbehandlungen mit rekombinantem8 oder aus dem Plasma9, 10 angereichertem MBL zeigten eine gute Verträglichkeit, jedoch nur einen mäßigen klinischen Effekt.
Patienten mit rezidivierenden bakteriellen pulmonalen Infektionen und normaler humoraler Immunität sollten hinsichtlich eines Komplementmangels untersucht werden.11 Bei Patienten mit sehr niedrigen MBL-Serumspiegeln und einer Prädisposition für bakterielle Infektionen der Atemwege werden eine Antibiotikaprophylaxe und Impfungen (Pneumokokken, Meningokokken, Haemophilus influenzae B) empfohlen.11 Studien konnten ein gutes Ansprechen auf Impfungen12 und auf eine Prophylaxe mit Antibiotika zeigen.13 Allerdings gibt es keine Daten, ob eine Antibiotikaprophylaxe auch das Risiko für eine Entwicklung einer Atherosklerose, KHK oder eines Myokardinfarktes verringern kann. Durch die oftmals späte Diagnosestellung ist die Atherosklerose, wie beim vorgestellten Patienten, oftmals schon weit fortgeschritten.
Resümee
Anhand dieses Falls soll veranschaulicht werden, dass bei rezidivierenden Infekten an eine MBL-Defizienz gedacht werden soll. Da die MBL-Defizienz, neben den klassischen Risikofaktoren, vermutlich auch einen Einfluss auf die Genese der Atherosklerose hat, ist es wichtig, die Diagnose möglichst früh zu stellen. Patienten mit wiederkehrenden bakteriellen Infektionen sollten hinsichtlich eines Immundefektes abgeklärt werden. Studien sollten klären, ob eine Antibiotikaprophylaxe nicht nur das Auftreten von Infektionen, sondern auch das Risiko für die Entwicklung einer Atherosklerose verringern kann.