Insulin, Diabetes und Krebs
In den vergangenen Jahren wurden mögliche tumorpromovierende Effekte über eine verstärkte Stimulation des IGF-1-Rezeptors durch Insulin und Insulinanaloga diskutiert. Derzeit liegen jedoch keine konklusiven Daten vor, welche diese Annahmen bestätigen.
Fall 4: Anpassung der Diabetestherapie und Vorsorge-Koloskopie bei positiver Familienanamnese
Ein 64-jähriger Patient mit seit 10 Jahren bestehendem Typ-2-Diabetes wird zur Verbesserung der glykämischen Kontrolle zugewiesen – der HbA1c-Wert liegt bei 12 %. Die aktuelle antidiabetische Therapie umfasst die 3-mal tägliche Gabe eines Mischinsulins mit einem kurz wirksamen Insulinanalogon und einer Insulintagesdosis von rund 100 IE Insulin. An weiteren Medikamenten nimmt der Patient Simvastatin und einen ACE-Hemmer ein. Der Body Mass Index beträgt 34 kg/m2, seit Beginn der Insulintherapie kam es zu einer Gewichtszunahme um 8 kg. Aus der Anamnese ergibt sich eine familiäre Belastung für Kolonkarzinom. Bislang erfolgte keine Vorsorge-Koloskopie.
Therapie: Neuerliche Diabetesschulung, Teilnahme am Bewegungsprogramm, Ernährungsberatung Die antidiabetische Therapie wurde um Metformin erweitert, die Insulindosis auf insgesamt 60 IE reduziert. Außerdem wurde eine Vorsorgekoloskopie veranlasst: Dabei wurde ein Polyp im Kolon ascendens mit multiplen Atypien im Gesunden entfernt.
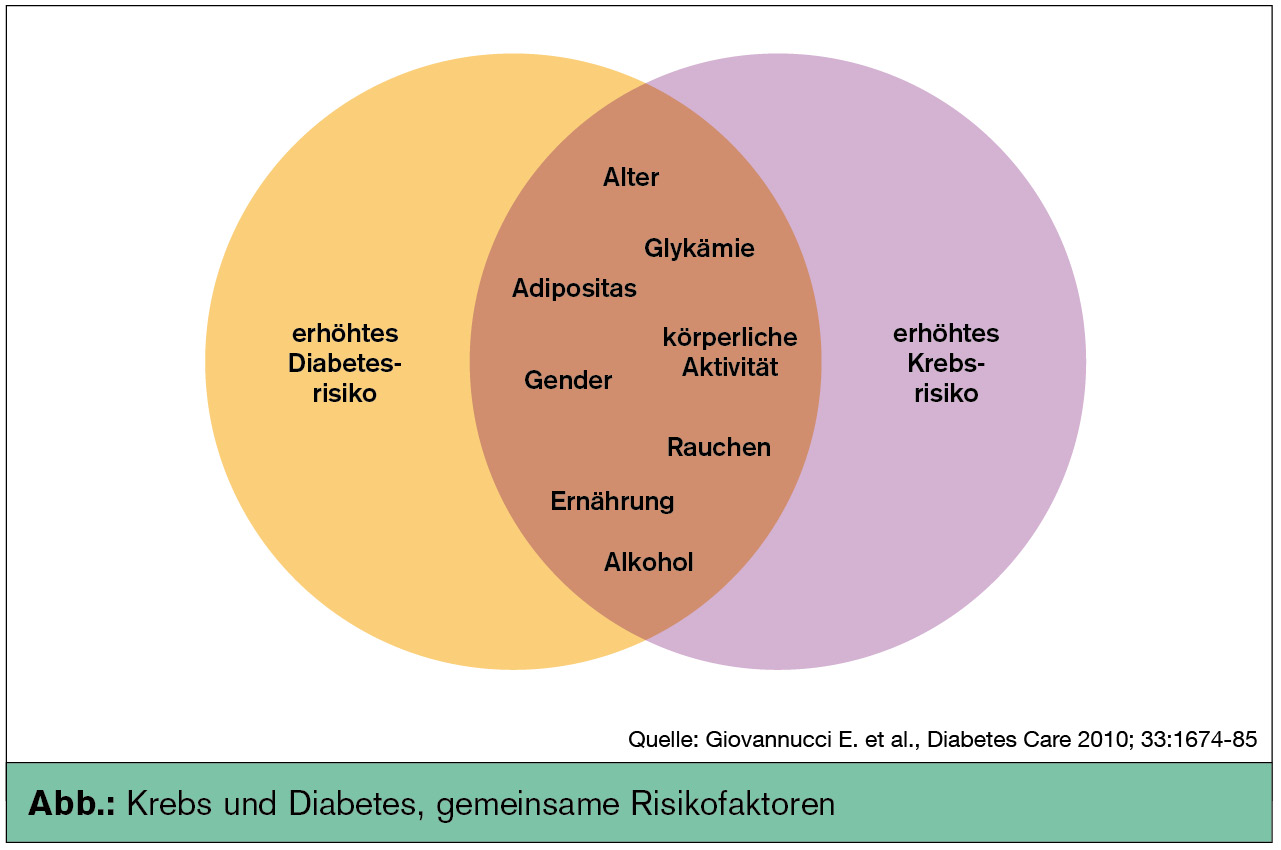
In den letzten Jahren konnte insbesondere durch Analysen großer epidemiologischer Untersuchungen aufgezeigt werden, dass Typ-2-Diabetiker gegenüber der nicht-diabetischen Population ein erhöhtes Risiko für die Entwicklung hormonabhängiger Tumorerkrankungen aufweisen. In einem Consensus Statement der American Diabetes Association, der European Association for the Study of Diabetes, der American Cancer Society und der European Organisation for Oncology wird dargestellt, dass bei Typ-2-Diabetes vor allem das Risiko für die Entwicklung eines postmenopausalen Mammakarzinoms, des Kolonkarzinoms, des Rektumkarzinoms, des Endometriumkarzinoms, Tumorerkrankungen der Leber, des Pankreas sowie von Non-Hodgkin-Lymphomen erhöht ist (Renehan et al., Lancet 2010).
Das Vorliegen eines Diabetes bewirkt auch einen ungünstigen Effekt auf die Tumormortalität. Daten der DECODE-Studie zeigen für eine großes Kollektiv von rund 45.000 Teilnehmern eine erhöhte Tumormortalität bei Diabetes mellitus (Zhou et al., Diabetologia 2010).
Implikationen für antidiabetische Therapie
Im Hinblick auf die Assoziation zwischen Hyperinsulinämie und erhöhtem Tumorrisiko wird auch die antidiabetische Therapieform differenziert betrachtet.
Metformin und Sulfonylharnstoffe: Epidemiologische Untersuchungen und Interventionsstudien konnten unter Therapie mit Metformin eine Reduktion der Tumorinzidenz beschreiben. Den Ergebnissen der Saskatchewan Health Study ist zu entnehmen, dass eine Therapie mit Metformin gegenüber Sulfonylharnstoffderivaten mit einer niedrigeren Tumormortalität korreliert (Bowker et al., Diabetes Care 2006).
Glitazone: Hinsichtlich der Therapie mit Pioglitazon liegen diskrepante Ergebnisse hinsichtlich einer möglichen Einflussnahme auf das Tumorrisiko vor. Rezent wird ein möglicherweise erhöhtes Risiko für Blasenkarzinome diskutiert. In Auswertungen der Veteran-Affairs-Datenbank fand sich unter Glitazontherapie eine Reduktion des Risikos für Lungenkarzinome (Govindarjan et al., J Clin Incol 2007).
Inkretintherapeutika: Bislang liegen keine Ergebnisse aus Langzeitbeobachtungen vor. In Diskussion standen initial eine mögliche Einflussnahme auf das Risiko für C-Zell-Karzinome der Schilddrüse und das Pankreaskarzinom. Eine kürzlich publizierte Metaanalyse über die bisherige klinische Erfahrung mit DPP-4-Hemmern ergab kein erhöhtes Tumorrisiko unter DPP-4-Hemmern (Monami et al., Curr Med Res Opin 2011).
Hinsichtlich der Insulintherapie ist die Hyperinsulinämie bei inadäquat hoher Insulindosis als Risikofaktor anzuführen. Diese Korrelation erschwert die Auswertung hinsichtlich spezifischer Effekte unterschiedlicher Insulinanaloga. Ziel der „International Study of Insulin and Cancer“ ist es, eine mögliche Korrelation zwischen Humaninsulin und Insulinanaloga zum Mammakarzinom zu erheben (Grimaldi-Bensouda et al., Lancet 2010).
Therapeutisches Resümee
Für die klinische Praxis ist zu betonen, dass konsequente Tumorvorsorgeuntersuchungen vor allem bei Patienten mit Typ-2-Diabetes zu empfehlen sind. Inadäquat hohe Insulindosierungen sollten auch hinsichtlich des Tumorrisikos vermieden werden. Die Kombination mit Metformin ist auch in Bezug auf eine Reduktion der Tumorinzidenz von Vorteil.